Hội Chứng Churg-Strauss (EGPA): Chẩn Đoán, Tiêu Chuẩn Phân Loại và Điều Trị
- Tóm tắt nhanh
- 1. Hội chứng Churg-Strauss là gì?
- 2. Nguyên nhân và cơ chế bệnh sinh EGPA
- 3. Diễn tiến 3 giai đoạn của EGPA
- 4. Biểu hiện lâm sàng theo từng cơ quan
- 5. Tiêu chuẩn phân loại EGPA — ACR/EULAR 2022
- 6. Chẩn đoán xét nghiệm và cận lâm sàng
- 7. Điều trị EGPA theo mức độ nặng — phác đồ ACR/EULAR 2022
- 8. Tiên lượng và theo dõi dài hạn
- 9. Câu hỏi thường gặp
- Kết luận
Tóm tắt nhanh
-
Hội chứng Churg-Strauss (tên chính thức: EGPA — Eosinophilic Granulomatosis with Polyangiitis) là bệnh viêm mạch máu hệ thống hiếm gặp, đặc trưng bởi tăng bạch cầu ái toan, u hạt và viêm mạch nhỏ-trung bình
-
Tỷ lệ mắc: 1–3 ca / 1 triệu dân / năm. Thường gặp ở người 30–50 tuổi, liên quan mật thiết đến tiền sử hen suyễn nặng và viêm mũi dị ứng
-
Diễn tiến 3 giai đoạn kinh điển: giai đoạn dị ứng (hen + viêm mũi), giai đoạn tăng bạch cầu ái toan, giai đoạn viêm mạch toàn thân
-
Tiêu chuẩn phân loại ACR/EULAR 2022: hệ thống tính điểm thay thế tiêu chuẩn ACR 1990 cũ, cải thiện đáng kể độ đặc hiệu
-
Xét nghiệm quan trọng: tăng bạch cầu ái toan >1.500/µL, ANCA (MPO-ANCA dương tính 30–40%), sinh thiết mô
-
Điều trị nền tảng: corticosteroid liều cao; bổ sung cyclophosphamide hoặc mepolizumab cho thể nặng kháng trị
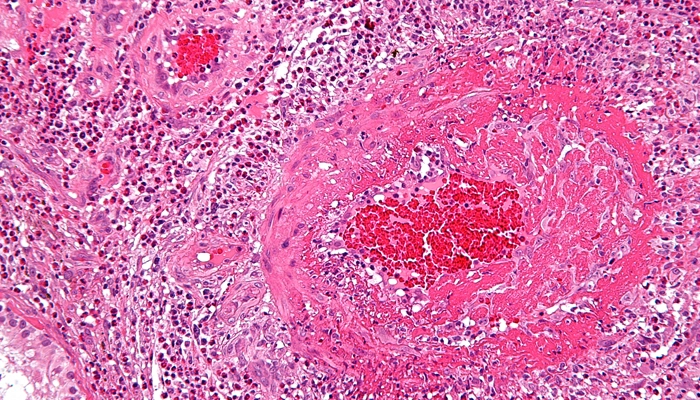
Hội chứng Churg-Strauss Ảnh hiển vi cho thấy viêm mạch tăng bạch cầu ái toan phù hợp với hội chứng Churg–Strauss.
1. Hội chứng Churg-Strauss là gì?
Hội chứng Churg-Strauss — được đặt theo tên hai nhà bệnh lý học Jacob Churg và Lotte Strauss, người mô tả lần đầu năm 1951 — hiện được cộng đồng thấp khớp học quốc tế gọi chính thức là Eosinophilic Granulomatosis with Polyangiitis (EGPA) theo danh pháp Chapel Hill Consensus Conference 2012. Đây là một trong ba dạng viêm mạch ANCA liên quan (AAV) bên cạnh Granulomatosis with Polyangiitis (GPA) và Microscopic Polyangiitis (MPA).
EGPA là bệnh tự miễn hệ thống, đặc trưng bởi bộ ba tổn thương: viêm mạch máu nhỏ và trung bình có bạch cầu ái toan xâm nhập, u hạt hoại tử ngoài mạch máu, và tăng bạch cầu ái toan ngoại vi rõ rệt. Sự tham gia đa cơ quan — đặc biệt phổi, tim, thần kinh ngoại biên và da — là yếu tố làm bệnh phức tạp về lâm sàng và đòi hỏi tiếp cận đa chuyên khoa.
-
Tần suất mắc: 1–3 ca / triệu dân / năm
-
Độ tuổi khởi phát: Trung bình 38–54 tuổi
-
Tỷ lệ ANCA dương: MPO-ANCA dương 30–40% ca
-
Tỷ lệ sống 5 năm: 80–90% nếu điều trị kịp thời
2. Nguyên nhân và cơ chế bệnh sinh EGPA
Nguyên nhân chính xác của EGPA chưa được xác định hoàn toàn. Bệnh được cho là kết quả của sự tương tác phức tạp giữa yếu tố di truyền (HLA-DRB4, biến thể IL-5 pathway), yếu tố môi trường (dị nguyên hô hấp, nhiễm trùng) và rối loạn điều hòa miễn dịch.
Điểm trung tâm trong cơ chế bệnh sinh là sự hoạt hóa bất thường của bạch cầu ái toan (eosinophil) dưới tác động của IL-5, IL-13 và eotaxin. Eosinophil xâm nhập mô, giải phóng các protein độc tế bào (major basic protein, eosinophil cationic protein, eosinophil peroxidase) gây tổn thương nội mô mạch máu và mô ngoại vi. Song song đó, tế bào Th2 được hoạt hóa, thúc đẩy IgE tăng và phản ứng dị ứng toàn thân.
Nhóm có ANCA dương tính (thường là MPO-ANCA/p-ANCA) có khuynh hướng biểu hiện viêm mạch rõ hơn (viêm thận, viêm mạch da) trong khi nhóm ANCA âm tính lại nổi trội hơn về tổn thương tim và thần kinh — điều này gợi ý EGPA có thể gồm ít nhất hai kiểu hình bệnh học khác nhau.
EGPA là kết quả của rối loạn miễn dịch Th2 + tăng eosinophil + viêm mạch, tạo nên tổn thương đa cơ quan.
3. Diễn tiến 3 giai đoạn của EGPA
| Giai đoạn | Đặc điểm chính | Triệu chứng nổi bật | Ý nghĩa lâm sàng |
|---|---|---|---|
| Giai đoạn 1 (dị ứng) | Hen, viêm mũi, viêm xoang, polyp mũi | Khò khè, nghẹt mũi, chảy mũi | Dễ bị chẩn đoán nhầm là hen |
| Giai đoạn 2 (tăng eosinophil) | Eosinophil > 1.500/µL, thâm nhiễm mô | Viêm phổi ái toan, đau bụng | Có thể ít triệu chứng |
| Giai đoạn 3 (viêm mạch) | Viêm mạch toàn thân | Đa dây thần kinh, suy tim, ban xuất huyết | Quyết định tiên lượng |
4. Biểu hiện lâm sàng theo từng cơ quan
-
Hô hấp (95–100%): Hen suyễn nặng, kháng điều trị. Thâm nhiễm phổi thoáng qua. Tràn dịch màng phổi ái toan. Ho máu.
-
Thần kinh (70–75%): Mononeuritis multiplex — liệt bàn chân (foot drop), liệt bàn tay (wrist drop), tê bì không đối xứng. Tổn thương thần kinh sọ hiếm gặp hơn.
-
Tim mạch (15–50%): Viêm cơ tim ái toan, xơ hóa nội tâm mạc, tràn dịch màng tim, loạn nhịp, suy tim. Nguyên nhân tử vong số 1.
-
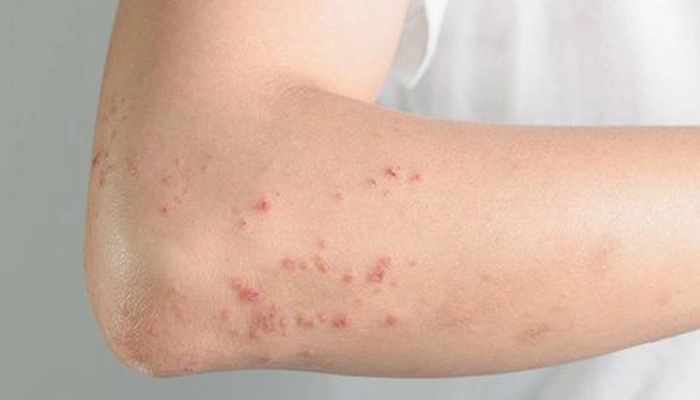
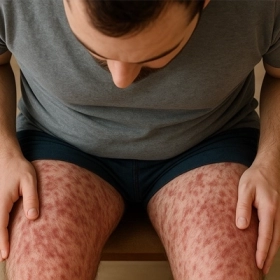
Da (50–70%): Ban xuất huyết sờ được (palpable purpura), ban đỏ, nốt dưới da ở đầu chi, nhồi máu da do viêm mạch.
-
Tiêu hóa (30–60%): Đau bụng, tiêu chảy ra máu, viêm ruột ái toan, thủng ruột (hiếm), nhồi máu mạc treo.
-
Thận (25–35%): Viêm cầu thận hình liềm tăng sinh focal (thường nhóm ANCA+), đái máu, protein niệu, suy thận cấp hoặc mạn.
5. Tiêu chuẩn phân loại EGPA — ACR/EULAR 2022
Năm 2022, American College of Rheumatology và European Alliance of Associations for Rheumatology đã công bố bộ tiêu chuẩn phân loại mới cho hội chứng Churg–Strauss (EGPA), thay thế tiêu chuẩn ACR 1990.
Hệ thống này sử dụng thang điểm có trọng số, với:
-
Độ nhạy ~85%
-
Độ đặc hiệu ~99% (trong các nghiên cứu kiểm định)
Để phân loại EGPA:
-
Cần có tiêu chí nhập: bằng chứng viêm mạch máu nhỏ hoặc trung bình
-
Tổng điểm ≥ 6 điểm → đủ tiêu chuẩn phân loại EGPA
Tiêu chuẩn tính điểm ACR/EULAR 2022
| Tiêu chí | Điểm | Ý nghĩa lâm sàng |
|---|---|---|
| Tắc nghẽn đường thở cố định (hen hoặc FEV1/FVC < 0,7 sau giãn phế quản) | +3 | Dấu hiệu đặc trưng của giai đoạn dị ứng |
| Bạch cầu ái toan > 1×10⁹/L (>1.000/µL) | +3 | Dấu ấn sinh học điển hình |
| Tổn thương thần kinh ngoại biên (mono-/đa dây) | +3 | Gợi ý viêm mạch hệ thống |
| Polyp mũi | +2 | Thường đi kèm viêm xoang mạn |
| Sinh thiết có viêm mạch ái toan hoặc u hạt ngoài mạch | +1 | Bằng chứng mô học |
| cANCA hoặc PR3-ANCA dương tính | −3 | Gợi ý bệnh khác (GPA) |
Diễn giải kết quả
-
≥ 6 điểm: Phù hợp tiêu chuẩn phân loại EGPA
-
< 6 điểm: Chưa đủ tiêu chuẩn, cần đánh giá thêm
Lưu ý quan trọng
-
Đây là tiêu chuẩn phân loại (classification), không phải tiêu chuẩn chẩn đoán tuyệt đối
-
Cần loại trừ các bệnh viêm mạch khác như GPA trước khi kết luận
-
Luôn kết hợp lâm sàng + xét nghiệm + hình ảnh + mô bệnh học
Ban xuất huyết sờ được trong hội chứng Churg-Strauss
6. Chẩn đoán xét nghiệm và cận lâm sàng
Các xét nghiệm quan trọng trong EGPA gồm:
-
Công thức máu: Tăng bạch cầu ái toan >1.500/µL (thường rất cao) → dấu hiệu chủ chốt
-
ANCA (MPO/PR3): MPO-ANCA dương tính ~30–40% → giúp phân nhóm bệnh
-
IgE toàn phần: Tăng cao → gợi ý cơ chế dị ứng
-
CRP / VS: Tăng trong giai đoạn viêm mạch → theo dõi hoạt động bệnh
-
Tim mạch (ECG, Troponin, MRI tim): Phát hiện viêm cơ tim, loạn nhịp → bắt buộc sàng lọc
-
Sinh thiết mô: Viêm mạch ái toan + u hạt ngoài mạch → tiêu chuẩn vàng chẩn đoán
-
Chức năng hô hấp (PFT): Rối loạn tắc nghẽn → đánh giá mức độ tổn thương phổi
Chẩn đoán phân biệt quan trọng
Cần phân biệt EGPA với các bệnh:
-
Hội chứng tăng bạch cầu ái toan vô căn (HES)
-
GPA (Wegener)
-
Viêm nút đa động mạch (PAN)
-
Bệnh Kimura
-
Nhiễm ký sinh trùng (toxocara, strongyloides)
-
Hội chứng DRESS (do thuốc)
Gợi ý EGPA mạnh nhất: hen suyễn nặng + tăng eosinophil + tổn thương đa cơ quan
7. Điều trị EGPA theo mức độ nặng — phác đồ ACR/EULAR 2022
Mục tiêu điều trị là đạt lui bệnh hoàn toàn, duy trì lui bệnh dài hạn, giảm tối đa độc tính thuốc và cải thiện chất lượng sống; chiến lược điều trị dựa trên mức độ nặng của bệnh và kiểu hình ANCA (dương/âm):
7.1. Nền tảng điều trị (áp dụng cho mọi mức độ)
Glucocorticoid liều cao
-
Prednisone: 0,5–1 mg/kg/ngày (tối đa thường 60–80 mg/ngày)
-
Duy trì 2–4 tuần, sau đó giảm liều dần theo đáp ứng
Trường hợp nặng/đe dọa cơ quan:
- Pulse methylprednisolone: 500–1.000 mg/ngày × 3 ngày
7.2. Thể nặng hoặc đe dọa cơ quan
Cyclophosphamide: Chỉ định khi có:
-
Tổn thương tim (viêm cơ tim, suy tim)
-
Suy thận tiến triển
-
Viêm đa dây thần kinh nặng
-
Tổn thương tiêu hóa nghiêm trọng
Phác đồ tham khảo:
- 600 mg/m² IV mỗi 2–3 tuần × 6 chu kỳ
Sau khi đạt lui bệnh:
- Chuyển sang thuốc duy trì (azathioprine hoặc tương đương)
7.3. Liệu pháp sinh học (nhắm trúng đích IL-5)
Mepolizumab
-
Được U.S. Food and Drug Administration và European Medicines Agency chấp thuận năm 2017
-
Chỉ định: EGPA tái phát hoặc phụ thuộc corticosteroid
-
Liều: 300 mg tiêm dưới da mỗi 4 tuần
Lợi ích:
-
Giảm tỷ lệ tái phát
-
Giảm nhu cầu corticosteroid
Các thuốc khác như benralizumab đang được nghiên cứu thêm
7.4. Điều trị duy trì lui bệnh
-
Azathioprine: ~2 mg/kg/ngày
-
Methotrexate: 15–25 mg/tuần
Thay thế cyclophosphamide sau giai đoạn tấn công
Thời gian duy trì: ít nhất 18–24 tháng
Lựa chọn khác: mycophenolate mofetil khi không dung nạp
7.5. Lưu ý quan trọng
Corticosteroid dài hạn:
Bổ sung:
-
Canxi: 1.000–1.200 mg/ngày
-
Vitamin D: 800–2.000 IU/ngày
Cân nhắc bisphosphonate dự phòng loãng xương
Theo dõi định kỳ:
-
Đường huyết, huyết áp
-
Mắt (đục thủy tinh thể)
Dự phòng nhiễm trùng:
- Pneumocystis jirovecii → cotrimoxazole khi dùng thuốc ức chế miễn dịch mạnh
GPA là bệnh có thể diễn tiến nặng bất ngờ
8. Tiên lượng và theo dõi dài hạn
Tiên lượng EGPA được cải thiện đáng kể trong 30 năm qua nhờ chẩn đoán sớm hơn và điều trị sinh học. Thang điểm Five Factor Score (FFS) — đánh giá tổn thương thận, tim, tiêu hóa, thần kinh trung ương và creatinine — giúp phân tầng nguy cơ và hướng dẫn cường độ điều trị.
-
80–90%: Tỷ lệ sống 5 năm toàn thể
-
25–30%: Tỷ lệ tái phát sau lui bệnh hoàn toàn
-
48%: Tử vong do biến chứng tim
-
70%: Di chứng thần kinh ngoại biên lâu dài
9. Câu hỏi thường gặp
9.1. Hội chứng Churg-Strauss có phải bệnh di truyền không?
Không. EGPA không phải bệnh di truyền hay lây nhiễm. Một số gen (HLA, IL-5) có thể làm tăng nguy cơ, nhưng đa số bệnh nhân không có tiền sử gia đình.
9.2. Vì sao hen suyễn liên quan đến EGPA?
Hen là biểu hiện sớm do rối loạn miễn dịch (Th2, IL-5). Cảnh báo EGPA khi: hen khởi phát muộn, khó kiểm soát, kèm viêm xoang/polyp và tăng eosinophil.
9.3. EGPA có chữa khỏi hoàn toàn không?
Hiếm khi khỏi hẳn. Đa số kiểm soát tốt lâu dài. Khoảng 25–30% có thể tái phát.
9.4. Tái khám như thế nào?
-
Giai đoạn đầu: mỗi 2–4 tuần
-
Ổn định: mỗi 3 tháng
-
Theo dõi: máu, gan thận, tim, thần kinh
-
Đo mật độ xương nếu dùng corticoid lâu dài
Kết luận
-
Hội chứng Churg–Strauss (EGPA) là bệnh viêm mạch hiếm nhưng nguy hiểm nếu bỏ sót.
-
Bộ ba cảnh báo quan trọng gồm: hen suyễn nặng khó kiểm soát + tăng bạch cầu ái toan + tổn thương đa cơ quan.
-
Nếu có các dấu hiệu này, người bệnh nên đi khám chuyên khoa sớm để được chẩn đoán và điều trị kịp thời
-
Các thuốc sinh học mới như mepolizumab đang giúp kiểm soát bệnh hiệu quả hơn và giảm tác dụng phụ do corticoid.
Số lần xem: 10