Dị Ứng Đạm Bò Là Gì? Nguyên Nhân, Dấu Hiệu Và Cách Điều Trị
Tóm Tắt Nhanh
-
Dị ứng đạm bò là gì? Phản ứng miễn dịch bất thường với protein trong sữa bò (casein và whey) — phổ biến nhất ở trẻ dưới 3 tuổi
-
Khác không dung nạp lactose: Dị ứng đạm bò là phản ứng miễn dịch (nguy hiểm); không dung nạp lactose là thiếu enzyme tiêu hoá (không nguy hiểm tính mạng)
-
Tỷ lệ mắc: 2–7.5% trẻ nhỏ toàn cầu; chiếm khoảng 20% ca dị ứng thực phẩm ở trẻ em
-
Tiên lượng: 80% trẻ tự khỏi trước 5 tuổi — nhưng cần quản lý đúng cách trong thời gian đó
-
Dấu hiệu dễ nhầm lẫn: Đầy hơi, tiêu chảy, nôn trớ — hay bị nhầm với rối loạn tiêu hoá thông thường
-
Gọi ngay: 115 khi có khó thở, tím tái, mất ý thức sau khi uống sữa
Tìm hiểu về di ứng sữa bò
1. Dị Ứng Đạm Bò Là Gì?
Dị ứng đạm bò — tên y khoa là Cow's Milk Protein Allergy (CMPA) — là phản ứng bất thường của hệ thống miễn dịch với protein trong sữa bò, không phải với đường lactose.
Sữa bò chứa hơn 25 loại protein khác nhau, trong đó hai nhóm chính gây dị ứng là:
-
Casein (chiếm 80% protein sữa bò): Protein đông vón khi gặp axit — có trong phô mai, sữa chua và hầu hết sản phẩm từ sữa. Casein bền nhiệt — không bị phá huỷ khi đun sôi sữa.
-
Whey protein (chiếm 20%): Gồm beta-lactoglobulin, alpha-lactalbumin và các immunoglobulin. Beta-lactoglobulin là allergen mạnh nhất trong whey — không có trong sữa mẹ, đây là lý do sữa mẹ không gây dị ứng đạm bò.
2. Phân Biệt Dị Ứng Đạm Bò Và Không Dung Nạp Lactose
Đây là điểm nhầm lẫn phổ biến nhất, gây chậm trễ chẩn đoán và điều trị đúng:
| Dị ứng đạm bò (CMPA) | Không dung nạp lactose | |
|---|---|---|
| Cơ chế | Phản ứng miễn dịch (IgE hoặc tế bào T) | Thiếu enzyme lactase tiêu hoá đường lactose |
| Lứa tuổi | Chủ yếu trẻ sơ sinh và nhỏ | Thường xuất hiện ở tuổi lớn hơn |
| Lượng kích hoạt | Rất nhỏ (vài mg protein) | Phụ thuộc lượng lactose dung nạp |
| Triệu chứng | Đa dạng: da, hô hấp, tiêu hoá | Chủ yếu tiêu hoá: đầy hơi, tiêu chảy |
| Nguy hiểm tính mạng | Có — sốc phản vệ | Không |
| Sữa không lactose | Vẫn gây dị ứng | Thường dung nạp được |
Lưu ý quan trọng: Cho trẻ dị ứng đạm bò uống sữa không lactose (lactose-free milk) là sai hoàn toàn — sản phẩm này vẫn chứa protein casein và whey, vẫn gây phản ứng dị ứng.
Dị ứng đạm sữa bò (CMPA) có thể xuất hiện rất sớm sau khi trẻ uống sữa hoặc ăn thực phẩm chứa sữa bò
3. Nguyên Nhân Và Yếu Tố Nguy Cơ
3.1. Cơ Chế Miễn Dịch Của CMPA
CMPA xảy ra theo hai cơ chế miễn dịch khác nhau, dẫn đến hai nhóm triệu chứng khác nhau:
-
CMPA typ IgE-mediated (phản ứng tức thì): Kháng thể IgE đặc hiệu với protein sữa bò được sản xuất và gắn trên tế bào mast. Khi tiếp xúc lại với allergen, IgE kích hoạt tế bào mast giải phóng histamine và các mediator viêm — triệu chứng xuất hiện trong vòng vài phút đến 2 giờ. Typ này có nguy cơ sốc phản vệ.
-
CMPA typ Non-IgE-mediated (phản ứng chậm): Qua trung gian tế bào T (T lymphocyte-mediated) — không có IgE. Triệu chứng xuất hiện muộn hơn, sau 2–72 giờ, chủ yếu ảnh hưởng đường tiêu hoá. Khó chẩn đoán hơn vì triệu chứng mơ hồ và chậm.
-
CMPA typ hỗn hợp (Mixed IgE và Non-IgE): Kết hợp cả hai cơ chế — triệu chứng đa dạng và phức tạp nhất.
3.2. Yếu Tố Làm Tăng Nguy Cơ CMPA
-
Di truyền: Nếu cả cha và mẹ đều có cơ địa dị ứng (atopy) — hen suyễn, viêm mũi dị ứng, chàm — nguy cơ trẻ bị CMPA tăng gấp 4–6 lần so với gia đình không có tiền sử dị ứng
-
Không được bú mẹ: Trẻ bú mẹ hoàn toàn trong 6 tháng đầu có tỷ lệ CMPA thấp hơn đáng kể — sữa mẹ chứa các yếu tố miễn dịch (IgA tiết, TGF-beta, lactoferrin) bảo vệ niêm mạc ruột
-
Loạn khuẩn đường ruột (dysbiosis): Hệ vi sinh đường ruột (gut microbiome) kém đa dạng — thường gặp ở trẻ sinh mổ, trẻ dùng kháng sinh sớm — làm tăng tính thấm ruột (gut permeability) và nguy cơ mẫn cảm với protein thực phẩm
-
Tiếp xúc sớm hoặc muộn bất thường với sữa bò: Cả hai cực đều có thể tăng nguy cơ — vì vậy thời điểm và cách giới thiệu thực phẩm trong ăn dặm rất quan trọng
4. Dấu Hiệu Nhận Biết Dị Ứng Đạm Bò
CMPA là tình trạng "tắc kè hoa" — biểu hiện rất đa dạng, ảnh hưởng nhiều hệ cơ quan, dễ nhầm với các bệnh thông thường khác.
4.1. Triệu Chứng Tiêu Hoá (Phổ Biến Nhất — Chiếm 50–60% Ca)
-
Nôn trớ nhiều, nôn vọt sau mỗi cữ bú hoặc sau ăn sản phẩm từ sữa
-
Tiêu chảy kéo dài hoặc phân có nhầy, phân có máu (máu đỏ tươi trong phân trẻ sơ sinh là dấu hiệu đặc trưng của CMPA Non-IgE-mediated)
-
Táo bón mãn tính — ít được biết đến nhưng cũng là biểu hiện của CMPA typ chậm
-
Đầy hơi, chướng bụng, đau bụng quặn — trẻ khóc nhiều, ưỡn người, kéo chân lên bụng
-
Hội chứng ruột kích thích (IBS-like symptoms) — ở trẻ lớn và người lớn
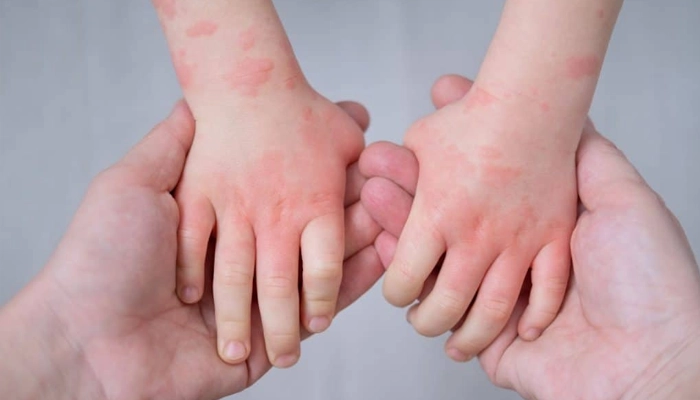
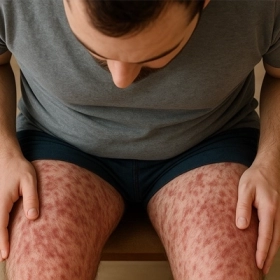
4.2. Triệu Chứng Da (Phổ Biến Thứ Hai — Chiếm 40–50% Ca)
-
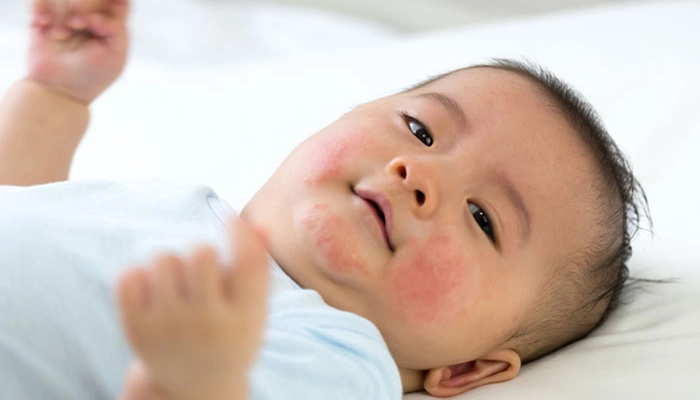
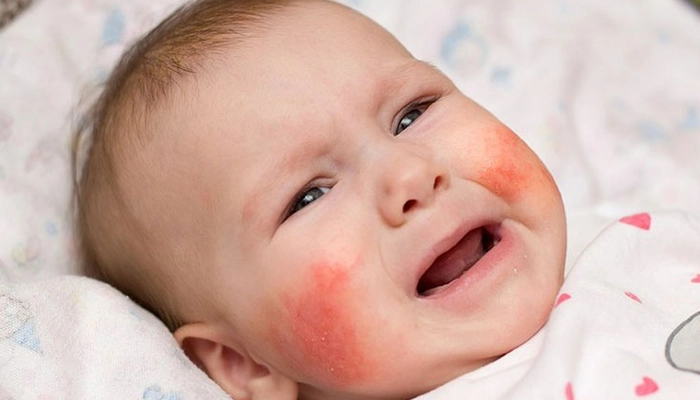
Chàm dị ứng (atopic dermatitis / eczema): Da khô, đỏ, ngứa, bong tróc — thường ở má, cằm, khuỷu tay, khoeo chân. Đây là dấu hiệu da phổ biến nhất của CMPA
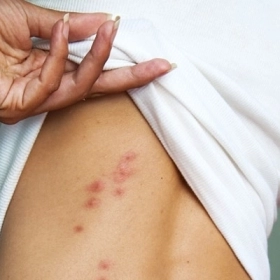
-
Nổi mề đay (urticaria): Sẩn phù đỏ, ngứa xuất hiện nhanh — thường gặp trong CMPA typ IgE
-
Phù Quincke (angioedema): Sưng phù mí mắt, môi, tay chân
-
Da đỏ quanh miệng, cằm sau khi tiếp xúc với sữa
4.3. Triệu Chứng Hô Hấp (Ít Gặp Hơn Nhưng Nghiêm Trọng)
-
Sổ mũi mãn tính, nghẹt mũi không rõ nguyên nhân
-
Khò khè tái phát — dễ nhầm với viêm phế quản hoặc hen suyễn
-
Ho mãn tính về đêm
4.4. Dấu Hiệu Toàn Thân Khác
-
Chậm tăng cân, suy dinh dưỡng — do tiêu hoá kém và mất chất qua phân
-
Quấy khóc không rõ lý do, khó ngủ — hay bị nhầm với "colic" (đau bụng trẻ sơ sinh thông thường)
-
Thiếu máu thiếu sắt — do mất máu âm thầm qua đường tiêu hoá trong CMPA gây viêm đại tràng
4.5. Dấu Hiệu Sốc Phản Vệ — CẤP CỨU NGAY (Gọi 115)
-
Khó thở, thở rít, tím môi/đầu ngón tay
-
Sưng phù họng, lưỡi nhanh
-
Da tái nhợt, vã mồ hôi lạnh, mạch yếu
-
Mất ý thức, không phản ứng khi gọi
Dị ứng đạm bò có biểu hiện đa dạng ở da, tiêu hóa và hô hấp. Nhận biết sớm giúp xử trí kịp thời và giảm nguy cơ biến chứng nặng.
5. Chẩn Đoán Dị Ứng Đạm Bò
Không có xét nghiệm đơn lẻ nào chẩn đoán CMPA với độ chính xác tuyệt đối. Bác sĩ nhi khoa hoặc bác sĩ dị ứng miễn dịch thường kết hợp:
5.1. Loại thải và thử thách thực phẩm (Elimination and Oral Food Challenge — OFC):
Tiêu chuẩn vàng chẩn đoán CMPA. Loại bỏ hoàn toàn đạm bò 2–4 tuần, quan sát triệu chứng cải thiện, sau đó thử thách có kiểm soát tại cơ sở y tế.
5.2. Skin prick test (SPT) và Patch test:
SPT phát hiện dị ứng typ IgE-mediated. Patch test phát hiện phản ứng typ IV chậm (Non-IgE). Hai test bổ sung nhau, không thay thế nhau.
5.3. Xét nghiệm IgE đặc hiệu trong máu (specific IgE / ImmunoCAP):
Đo nồng độ IgE đặc hiệu với casein, alpha-lactalbumin, beta-lactoglobulin. Kết quả dương tính hỗ trợ chẩn đoán nhưng không đủ để kết luận một mình.
5.4. Nội soi tiêu hoá:
Chỉ định trong trường hợp nghi ngờ CMPA gây tổn thương đường tiêu hoá nghiêm trọng (phân máu, suy dinh dưỡng nặng không rõ nguyên nhân).
6. Cách Điều Trị Và Quản Lý Dị Ứng Đạm Bò
6.1. Với Trẻ Bú Mẹ Hoàn Toàn
Sữa mẹ là nguồn dinh dưỡng tốt nhất — tiếp tục cho bú là ưu tiên số 1. Tuy nhiên, protein casein và whey từ chế độ ăn của mẹ có thể truyền qua sữa mẹ.
Mẹ cần loại bỏ hoàn toàn khỏi chế độ ăn:
-
Sữa bò và tất cả sản phẩm từ sữa (phô mai, sữa chua, bơ, kem, whey protein…)
-
Đọc kỹ nhãn thực phẩm — sữa bò ẩn trong bánh, kẹo, xúc xích, lẩu…
-
Bổ sung đủ canxi 1.000mg/ngày và Vitamin D từ nguồn khác (rau lá xanh đậm, đậu hũ, cá nhỏ có xương, viên bổ sung)
Thường thấy cải thiện sau 2–4 tuần mẹ kiêng sữa.
6.2. Với Trẻ Bú Sữa Công Thức
Công thức thuỷ phân protein cao (Extensively Hydrolysed Formula — eHF):
Protein sữa bò được cắt nhỏ thành peptide ngắn — ít gây kích hoạt miễn dịch hơn. Là lựa chọn đầu tay theo khuyến nghị của ESPGHAN và WAO cho phần lớn trường hợp CMPA.
Các thương hiệu phổ biến tại Việt Nam: Nutramigen, Alimentum, Pepti Junior.
Công thức axit amin (Amino Acid Formula — AAF): Không chứa protein nguyên vẹn hay peptide — chỉ có axit amin tự do. Chỉ định cho trường hợp CMPA nặng không đáp ứng với eHF, hoặc có sốc phản vệ. Thương hiệu: Neocate, Puramino, EleCare.
Không dùng: Sữa đậu nành cho trẻ dưới 6 tháng (nguy cơ dị ứng chéo 10–14% với CMPA) và sữa thực vật (hạnh nhân, yến mạch, dừa) — không đủ dinh dưỡng cho trẻ nhỏ.
Không dùng sữa động vật khác thay thế (sữa dê, sữa cừu) — protein tương đồng cao với sữa bò, dị ứng chéo lên đến 90%.
7. Điều Trị Triệu Chứng
-
Kháng histamine (cetirizine, loratadine): Giảm mề đay, ngứa trong phản ứng IgE-mediated nhẹ
-
Corticosteroid bôi: Điều trị chàm dị ứng (eczema) — dùng theo hướng dẫn bác sĩ da liễu nhi
-
Thuốc chống trào ngược (omeprazole, domperidone): Hỗ trợ triệu chứng tiêu hoá nếu có
-
Epinephrine auto-injector (EpiPen): Bắt buộc mang theo với trẻ có tiền sử sốc phản vệ
8. Theo Dõi Và Cho Trẻ Làm Quen Lại Với Sữa Bò
Theo khuyến nghị của European Society for Paediatric Gastroenterology Hepatology and Nutrition, trẻ bị dị ứng đạm sữa bò nên được đánh giá lại mỗi 6 tháng để xem có thể dung nạp trở lại hay không.
Quy trình cho trẻ làm quen lại với sữa bò (milk ladder) gồm các bước: bắt đầu từ thực phẩm chứa sữa đã nấu chín (như bánh nướng), sau đó tăng dần lên sữa đã nấu, sữa thanh trùng và cuối cùng là sữa tươi. Mỗi bước cách nhau khoảng 1–2 tuần.
Việc thực hiện cần theo dõi của bác sĩ, đặc biệt với trẻ có nguy cơ Sốc phản vệ.
9. Câu Hỏi Thường Gặp
9.1. Trẻ dị ứng đạm bò có ăn phô mai và sữa chua được không?
Không — phô mai và sữa chua đều chứa casein và whey. Quá trình lên men phá vỡ lactose nhưng không phá vỡ protein gây dị ứng. Trẻ CMPA cần tránh tất cả sản phẩm từ sữa bò.
9.2. Dị ứng đạm bò có tự khỏi không?
Khoảng 50% trẻ tự dung nạp được sữa bò khi 1 tuổi, 80% khi 3–5 tuổi và 90% khi 6 tuổi. Tuy nhiên cần theo dõi định kỳ với bác sĩ — không tự ý thử lại sữa tại nhà.
9.3. Mẹ bầu và mẹ cho con bú có cần kiêng sữa bò không?
Chỉ cần kiêng nếu trẻ đã được chẩn đoán CMPA và đang bú mẹ. Mẹ bầu không cần kiêng sữa trước sinh để phòng ngừa — bằng chứng khoa học chưa đủ mạnh để khuyến nghị điều này.
9.4. Trẻ dị ứng đạm bò có bị thiếu canxi không?
Nguy cơ có — nếu không bổ sung đủ từ nguồn khác. Các nguồn canxi không từ sữa bò: đậu hũ làm với canxi sulfate, cá nhỏ ăn cả xương (cá cơm, cá trích), rau cải xanh, bông cải, hạnh nhân. Bác sĩ có thể chỉ định thêm viên bổ sung canxi và Vitamin D3.
Kết Luận
Dị ứng đạm bò (CMPA) là tình trạng dị ứng thực phẩm phổ biến nhất ở trẻ nhỏ với biểu hiện đa dạng — từ tiêu hoá, da liễu đến hô hấp và sốc phản vệ. Điểm dễ nhầm lẫn và nguy hiểm nhất là nhầm với không dung nạp lactose hoặc nhầm với rối loạn tiêu hoá thông thường, dẫn đến chậm trễ chẩn đoán và điều trị.
Tin tốt là 80–90% trẻ tự khỏi trước 5–6 tuổi nếu được quản lý đúng cách — tránh đạm bò triệt để, dùng công thức thay thế phù hợp và theo dõi định kỳ với bác sĩ nhi khoa. Với trẻ có biểu hiện nặng hoặc sốc phản vệ, gọi 115 ngay và luôn mang theo epinephrine theo chỉ định bác sĩ.
Số lần xem: 8