Viêm Mao Mạch Dị Ứng Là Gì? Nguyên Nhân Và Cách Xử Lý
Viêm mao mạch dị ứng là tình trạng viêm các mao mạch nhỏ do lắng đọng phức hợp miễn dịch IgA, gây ban xuất huyết đặc trưng ở da, đau khớp, đau bụng và tổn thương thận. Bệnh phổ biến ở trẻ em 3–15 tuổi, thường xuất hiện sau nhiễm trùng đường hô hấp và có thể hồi phục hoàn toàn nếu được chẩn đoán và điều trị kịp thời.
Tìm hiểu về tình trạng viêm mao mạch dị ứng
1. Viêm Mao Mạch Dị Ứng Là Gì?
Viêm mao mạch dị ứng — danh pháp y khoa hiện đại là IgA Vasculitis (IgAV), trước đây gọi là Henoch-Schönlein Purpura (HSP) — là một dạng viêm mạch máu hệ thống ảnh hưởng chủ yếu đến các mao mạch và tiểu tĩnh mạch nhỏ. Cơ chế bệnh sinh đặc trưng là sự lắng đọng phức hợp miễn dịch chứa IgA tại thành mạch máu, kích hoạt phản ứng viêm lan tỏa, tổn thương nhiều cơ quan cùng lúc.
Tên gọi "dị ứng" trong dân gian xuất phát từ cơ chế miễn dịch quá mức, tuy nhiên đây không phải dị ứng theo nghĩa thông thường (không qua trung gian IgE, không phải phản ứng với dị nguyên bên ngoài đơn thuần). Hiểu đúng bản chất bệnh là bước đầu tiên để điều trị hiệu quả.
Đây là bệnh lý hoàn toàn có thể kiểm soát tốt nếu phát hiện sớm, nhưng cũng có thể để lại biến chứng thận nghiêm trọng nếu bị bỏ sót hoặc xử lý không đúng cách.
2. Ai Dễ Mắc Viêm Mao Mạch Dị Ứng?
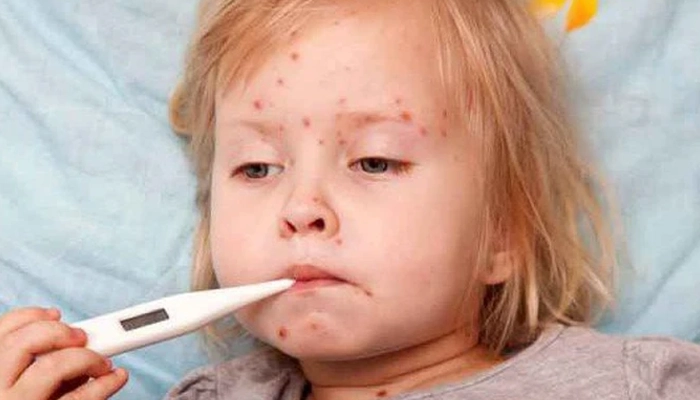
Viêm mao mạch dị ứng có thể gặp ở mọi lứa tuổi, nhưng 90% các ca bệnh xảy ra ở trẻ em, với đỉnh cao trong độ tuổi 4–6 tuổi. Tỷ lệ mắc ở nam cao hơn nữ khoảng 1.5–2 lần. Bệnh có xu hướng bùng phát theo mùa — thường gặp hơn vào mùa thu và mùa đông, trùng với mùa dịch nhiễm trùng đường hô hấp.
Ở người lớn, bệnh ít gặp hơn nhưng thường có diễn tiến nặng hơn và nguy cơ tổn thương thận mạn tính cao hơn đáng kể so với trẻ em.
Viêm mao mạch dị ứng thường gặp ở trẻ em
3. Nguyên Nhân Gây Viêm Mao Mạch Dị Ứng
3.1. Nhiễm Trùng Đường Hô Hấp Trên
Trong 50–75% các trường hợp, bệnh xuất hiện sau một đợt nhiễm trùng đường hô hấp trên 1–3 tuần trước đó. Các tác nhân thường gặp:
-
Streptococcus beta-hemolytic nhóm A: Liên cầu khuẩn — tác nhân phổ biến nhất, đặc biệt sau viêm họng liên cầu
-
Virus: Parvovirus B19, Epstein-Barr virus (EBV), Adenovirus, Hepatitis B và C
-
Mycoplasma pneumoniae: Gặp trong các trường hợp viêm phổi không điển hình
-
Bartonella henselae: Bệnh mèo cào — ít phổ biến hơn nhưng cần lưu ý
Cơ chế: Nhiễm trùng kích thích sản xuất IgA bất thường (đặc biệt IgA1 dạng underglycosylated), tạo thành phức hợp miễn dịch lắng đọng tại thành mao mạch, hoạt hóa bổ thể và gây viêm.
3.2. Thuốc Và Vaccine
Một số loại thuốc và vaccine có thể đóng vai trò yếu tố khởi phát:
-
Kháng sinh: Penicillin, ampicillin, erythromycin
-
NSAIDs: Ibuprofen, naproxen — đặc biệt cần lưu ý vì đây cũng là thuốc hay dùng để giảm đau trong bệnh
-
Vaccine: Một số báo cáo ca bệnh sau tiêm vaccine cúm, viêm gan B, MMR — tuy nhiên mối liên quan nhân quả chưa được xác lập rõ ràng, tần suất rất thấp
3.3. Thực Phẩm Và Dị Nguyên
Trong một số trường hợp, đặc biệt ở người có cơ địa nhạy cảm, một số thực phẩm hoặc dị nguyên môi trường có thể đóng vai trò yếu tố khởi phát hoặc làm nặng thêm. Tuy nhiên, đây không phải cơ chế chính của bệnh.
3.4. Bệnh Lý Nền Và Yếu Tố Di Truyền
-
Yếu tố di truyền: Một số nghiên cứu cho thấy liên quan với kiểu gen HLA-DRB1, đặc biệt ở người gốc châu Á — trong đó có người Việt Nam
-
Bệnh tự miễn đồng mắc: Lupus ban đỏ hệ thống (SLE), viêm khớp dạng thấp
-
Bệnh lý thận có sẵn: Tăng nguy cơ tổn thương thận nặng hơn khi mắc IgAV
-
Ung thư (hiếm): Ở người lớn trung niên trở lên, viêm mao mạch dị ứng đôi khi là biểu hiện paraneoplastic của một số khối u
Nguyên nhân gây viêm mao mạch dị ứng thường là sự kết hợp của nhiều yếu tố, trong đó nhiễm trùng và phản ứng miễn dịch đóng vai trò quan trọng nhất
4. Dấu Hiệu Nhận Biết Viêm Mao Mạch Dị Ứng
Viêm mao mạch dị ứng có bộ tứ triệu chứng cổ điển — là tiêu chuẩn chẩn đoán lâm sàng theo ACR/EULAR 2022:
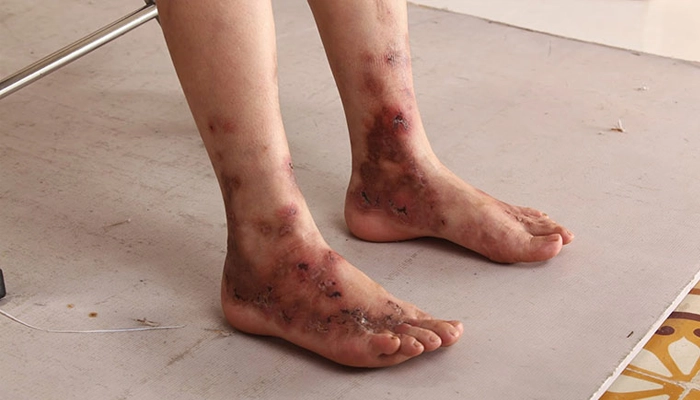
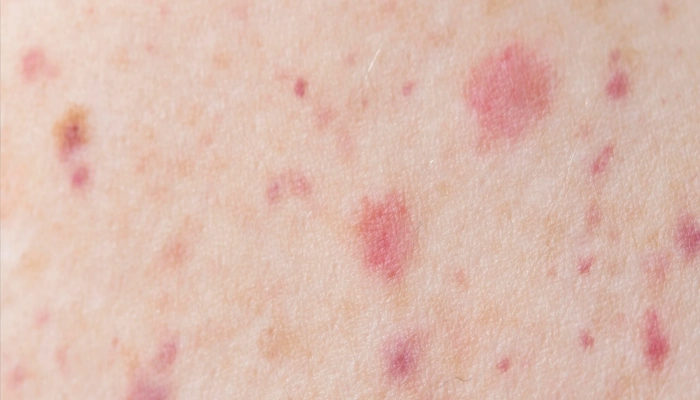
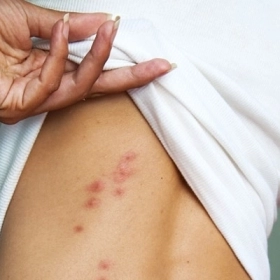
4.1. Ban Xuất Huyết Đặc Trưng (Palpable Purpura)
Đây là dấu hiệu đặc trưng và bắt buộc để chẩn đoán. Ban xuất huyết trong IgAV có đặc điểm riêng biệt rất quan trọng:
-
Sờ thấy được (palpable) — khác với ban xuất huyết phẳng trong giảm tiểu cầu
-
Không mất màu khi ấn — do hồng cầu thoát ra ngoài lòng mạch (khác với ban dị ứng thông thường mất màu khi ấn)
-
Vị trí đặc trưng: Tập trung ở chi dưới và mông (vùng chịu trọng lực), thường đối xứng hai bên
-
Tiến triển: Bắt đầu là nốt đỏ hồng, sau chuyển sang tím, rồi nâu vàng khi lành
-
Không ngứa hoặc ngứa ít — phân biệt với mề đay dị ứng thông thường
4.2. Đau Khớp (Arthritis/Arthralgia)
Gặp ở 60–84% bệnh nhân. Thường ảnh hưởng đến các khớp lớn chi dưới — khớp gối và khớp cổ chân — gây đau, sưng, hạn chế vận động. Đặc điểm quan trọng: không để lại tổn thương khớp vĩnh viễn (non-destructive arthritis).
4.3. Đau Bụng (Abdominal Pain)
Xuất hiện ở 50–75% trường hợp. Cơ chế: xuất huyết và phù nề thành ruột do viêm mao mạch mạc treo. Đau thường đau quặn từng cơn, có thể kèm buồn nôn, nôn, tiêu chảy hoặc đi cầu ra máu. Biến chứng nguy hiểm cần lưu ý: lồng ruột (intussusception) — đặc biệt ở trẻ nhỏ dưới 3 tuổi.
4.4. Tổn Thương Thận (IgA Nephritis)
Đây là biến chứng nghiêm trọng nhất, gặp ở 20–60% bệnh nhân, thường xuất hiện trong vòng 4–6 tuần kể từ khi bệnh khởi phát. Biểu hiện:
-
Tiểu máu vi thể hoặc đại thể: Nước tiểu màu hồng, đỏ hoặc nâu như nước coca
-
Tiểu đạm: nhiều bọt bất thường khi đi tiểu
-
Tăng huyết áp: Dấu hiệu tổn thương thận đáng lo ngại
-
Phù: Phù mắt cá, phù mặt vào buổi sáng
Lưu ý lâm sàng quan trọng: Khoảng 1–2% trường hợp tiến triển thành suy thận mạn tính — đây là lý do tại sao theo dõi chức năng thận trong ít nhất 6 tháng sau bệnh là bắt buộc, ngay cả khi bệnh nhân đã hồi phục lâm sàng hoàn toàn.
4.5. Triệu Chứng Bổ Sung Ít Gặp Hơn
-
Phù mô mềm: Phù da đầu, mặt, mu bàn tay — đặc biệt ở trẻ nhỏ dưới 3 tuổi
-
Tổn thương tinh hoàn ở bé trai: Sưng đau tinh hoàn — cần phân biệt với xoắn tinh hoàn (cấp cứu ngoại khoa)
-
Viêm phổi, viêm màng não: Hiếm gặp, thường trong thể bệnh nặng
5. Chẩn Đoán Viêm Mao Mạch Dị Ứng
Chẩn đoán chủ yếu dựa trên lâm sàng theo tiêu chuẩn EULAR/PRINTO/PRES 2010: ban xuất huyết sờ được (không mất khi ấn) kèm ít nhất 1 trong các tiêu chí sau: đau bụng, viêm khớp, tổn thương thận hoặc sinh thiết có lắng đọng IgA.
Các xét nghiệm hỗ trợ
-
Tổng phân tích nước tiểu: Cần thiết để phát hiện sớm tiểu máu, tiểu đạm
-
Creatinine, BUN huyết thanh: Đánh giá chức năng thận
-
IgA huyết thanh: Có thể tăng ở khoảng 50% bệnh nhân nhưng không đặc hiệu
-
Công thức máu: Tiểu cầu thường bình thường, giúp phân biệt với xuất huyết giảm tiểu cầu
-
Sinh thiết da: Hỗ trợ chẩn đoán trong trường hợp không điển hình, có thể phát hiện lắng đọng IgA tại thành mạch
-
Sinh thiết thận: Chỉ định khi có tổn thương thận nặng hoặc tiến triển
Hình ảnh viêm mao mạch dị ứng trên da
6. Cách Xử Lý Viêm Mao Mạch Dị Ứng
6.1. Điều Trị Tại Nhà — Trường Hợp Nhẹ
Khoảng 94% trường hợp ở trẻ em tự khỏi hoàn toàn trong vòng 4–8 tuần không cần điều trị đặc hiệu. Các biện pháp hỗ trợ:
-
Nghỉ ngơi tại giường khi ban xuất huyết đang tiến triển — giảm thời gian đứng, đi lại hạn chế ban lan rộng do trọng lực
-
Nâng cao chi dưới khi nằm — giảm phù nề và ban xuất huyết
-
Uống đủ nước: Đặc biệt quan trọng để bảo vệ thận
-
Paracetamol để giảm đau khớp — tránh NSAIDs (ibuprofen, aspirin) vì có thể làm nặng thêm tổn thương thận và tiêu hóa
6.2. Điều Trị Y Tế — Theo Từng Cơ Quan Tổn Thương
Điều trị đau khớp:
-
Paracetamol liều phù hợp cân nặng
-
Corticosteroid ngắn ngày nếu đau nặng không đáp ứng paracetamol
Điều trị đau bụng:
-
Corticosteroid đường uống (prednisolone 1–2 mg/kg/ngày) được chứng minh giảm nhanh triệu chứng đau bụng, giảm nguy cơ lồng ruột và xuất huyết tiêu hóa nặng
-
Nhịn ăn và truyền dịch nếu đau bụng nặng kèm nôn nhiều
Điều trị tổn thương thận:
Đây là phần điều trị phức tạp nhất, cần được quản lý bởi bác sĩ chuyên khoa Thận — Nhi:
-
Tiểu máu đơn độc không có đạm niệu: Theo dõi định kỳ mỗi 1–2 tuần, thường tự khỏi
-
Tiểu đạm mức độ vừa: Corticosteroid + theo dõi chặt chẽ
-
Hội chứng thận hư hoặc tổn thương thận cấp: Pulse methylprednisolone IV + thuốc ức chế miễn dịch (cyclophosphamide, azathioprine, mycophenolate mofetil) tùy theo phác đồ và sinh thiết thận
-
Thuốc ức chế ACE/ARB: Ramipril, losartan — bảo vệ thận dài hạn khi có đạm niệu
6.3. Điều Trị Bệnh Lý Nền
Nếu xác định được yếu tố khởi phát là nhiễm trùng liên cầu khuẩn → kháng sinh amoxicillin hoặc penicillin theo phác đồ tiêu chuẩn. Điều trị nguồn nhiễm trùng gốc giúp rút ngắn thời gian bệnh và giảm nguy cơ tái phát.
7. Theo Dõi Sau Điều Trị
Ngay cả khi bệnh nhân hồi phục hoàn toàn về lâm sàng, lịch theo dõi sau điều trị bắt buộc bao gồm:
-
Tổng phân tích nước tiểu và huyết áp: Mỗi 2 tuần trong 2 tháng đầu, sau đó mỗi tháng đến tháng thứ 6
-
Creatinine huyết thanh: Mỗi 1–3 tháng trong 6 tháng đầu
-
Kéo dài theo dõi 12 tháng nếu có bất kỳ bất thường nước tiểu nào
-
Trẻ em cần được kiểm tra định kỳ khi đến tuổi dậy thì và phụ nữ trong thai kỳ — hai giai đoạn có nguy cơ tái phát và tiến triển thận cao hơn
Theo dõi sau điều trị giúp phát hiện sớm biến chứng, đặc biệt là tổn thương thận — yếu tố ảnh hưởng tiên lượng lâu dài.
8. Tiên Lượng Và Khả Năng Tái Phát
-
Trẻ em: Tiên lượng rất tốt — > 94% hồi phục hoàn toàn. Tỷ lệ tái phát khoảng 30–40%, thường trong vòng 4–6 tháng đầu, thường nhẹ hơn đợt đầu
-
Người lớn: Tiên lượng thận kém hơn — 15–20% có nguy cơ tiến triển suy thận mạn tính trong 15 năm
-
Yếu tố tiên lượng xấu: Tiểu đạm > 1g/ngày, hội chứng thận hư, tăng huyết áp, tổn thương thận nặng trên sinh thiết (crescentic nephritis)
9. Câu Hỏi Thường Gặp
9.1. Viêm mao mạch dị ứng có nguy hiểm không?
Ở trẻ em, đa số tự khỏi và lành tính. Nguy hiểm chủ yếu đến từ biến chứng thận (20–60% ca) và lồng ruột (< 5%). Chính vì vậy, việc theo dõi thận trong ít nhất 6 tháng là bắt buộc dù bệnh đã hồi phục lâm sàng.
9.2. Viêm mao mạch dị ứng có tái phát không?
Có, tỷ lệ tái phát khoảng 30–40%, thường trong 6 tháng đầu. Mỗi đợt tái phát cần được đánh giá lại chức năng thận đầy đủ.
9.3. Trẻ bị viêm mao mạch dị ứng có cần nhập viện không?
Không phải tất cả. Nhập viện khi: đau bụng nặng, nghi lồng ruột, tiểu máu đại thể, tổn thương thận cấp, tăng huyết áp hoặc không thể uống thuốc/uống nước do nôn nhiều.
Kết luận
Viêm mao mạch dị ứng là một bệnh lý viêm mạch nhỏ liên quan đến phản ứng miễn dịch, có thể biểu hiện qua các triệu chứng ngoài da như ban đỏ, xuất huyết dưới da và đôi khi ảnh hưởng đến các cơ quan khác. Mặc dù đa số trường hợp có thể tự giới hạn, việc nhận biết sớm nguyên nhân và dấu hiệu bất thường vẫn đóng vai trò quan trọng trong kiểm soát bệnh.
Điều trị viêm mao mạch dị ứng cần cá nhân hóa tùy theo mức độ nặng nhẹ, từ nghỉ ngơi, điều chỉnh chế độ ăn uống đến sử dụng thuốc theo chỉ định y khoa. Đồng thời, việc tránh các yếu tố khởi phát như nhiễm trùng, thuốc hoặc thực phẩm dễ gây dị ứng sẽ giúp giảm nguy cơ tái phát.
Chủ động theo dõi triệu chứng và thăm khám kịp thời khi có dấu hiệu nghiêm trọng là chìa khóa giúp kiểm soát bệnh hiệu quả, bảo vệ sức khỏe lâu dài và hạn chế biến chứng không mong muốn.
Bài viết được biên soạn dựa trên tiêu chuẩn chẩn đoán ACR/EULAR 2022, hướng dẫn của Hiệp hội Thận học Quốc tế (KDIGO) và kinh nghiệm lâm sàng thực tiễn. Thông tin mang tính giáo dục sức khỏe — không thay thế chẩn đoán và điều trị của bác sĩ chuyên khoa. Nếu trẻ hoặc người thân có dấu hiệu nghi ngờ, hãy đến ngay cơ sở y tế có chuyên khoa Nhi — Dị ứng miễn dịch để được đánh giá kịp thời.
Số lần xem: 9