Dày Sừng Ánh Sáng: Nguyên Nhân, Triệu Chứng và Cách Điều Trị
1. Dày Sừng Ánh Sáng Là Gì?
Dày sừng ánh sáng (actinic keratosis — viết tắt AK, còn gọi là solar keratosis hoặc dày sừng quang hóa) là tổn thương da tiền ung thư hình thành do tích lũy tổn thương DNA của tế bào sừng (keratinocyte) ở lớp thượng bì sau nhiều năm tiếp xúc tia cực tím (UV) mãn tính.
Mặc dù bản thân dày sừng ánh sáng chưa phải ung thư, đây được xếp vào nhóm tổn thương tiền ác tính (precancerous lesion) có khả năng tiến triển thành ung thư tế bào gai (squamous cell carcinoma — SCC) nếu không được phát hiện và điều trị kịp thời. Nguy cơ một tổn thương AK đơn lẻ tiến triển thành SCC xâm lấn ước tính khoảng 0,025–16% mỗi năm, và người có nhiều tổn thương AK đồng thời có nguy cơ tích lũy cao hơn đáng kể.
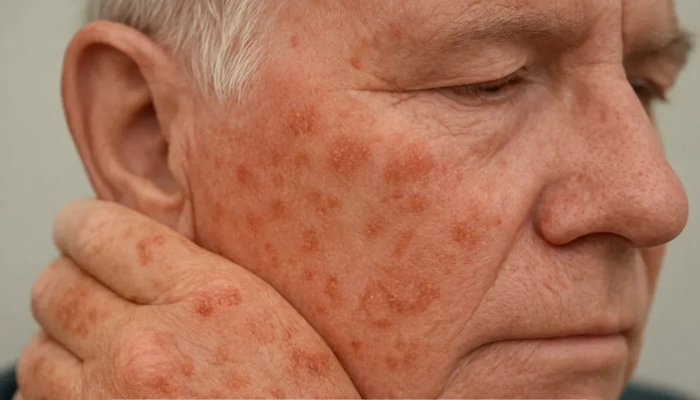
Bệnh gặp phổ biến nhất ở người trên 50 tuổi, da sáng màu (Fitzpatrick I–II), có tiền sử làm việc hoặc hoạt động ngoài trời nhiều năm. Tại Việt Nam và các nước nhiệt đới có cường độ UV cao quanh năm, bệnh cũng gặp ở người trẻ hơn và da sẫm màu hơn so với các nước ôn đới.
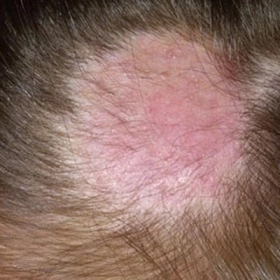
Hình ảnh người bị dày sừng ánh sáng
2. Nguyên Nhân và Yếu Tố Nguy Cơ
2.1. Nguyên nhân chính
Tia UV — đặc biệt tia UVB (290–320nm) — gây đột biến DNA tế bào sừng, đặc biệt tại gene ức chế khối u TP53. Sự tích lũy đột biến này qua nhiều năm dẫn đến tăng sinh tế bào bất thường ở lớp thượng bì, hình thành tổn thương dày sừng ánh sáng.
Ngoài tia UV từ mặt trời, đèn UV nhân tạo trong giường tắm nắng (tanning beds) cũng là nguyên nhân được ghi nhận.
2.2. Yếu tố nguy cơ cao
-
Tuổi cao: Trên 50 tuổi, do tích lũy tổn thương UV nhiều năm và giảm khả năng sửa chữa DNA
-
Da sáng màu: Fitzpatrick I–III, tóc vàng hoặc đỏ, mắt xanh — ít melanin bảo vệ
-
Tiếp xúc UV mãn tính: Làm nông nghiệp, ngư dân, công nhân xây dựng, người chơi thể thao ngoài trời lâu năm
-
Suy giảm miễn dịch: Bệnh nhân ghép tạng dùng thuốc ức chế miễn dịch có nguy cơ cao gấp 100 lần người bình thường
-
Tiền sử ung thư da: Người đã từng bị SCC hoặc basal cell carcinoma (BCC)
-
Tiếp xúc hóa chất: Arsenic mãn tính, nhựa than đá (coal tar)
-
Nhiễm HPV một số chủng: Được ghi nhận làm tăng nguy cơ ở người suy giảm miễn dịch
Tiếp xúc tia UV trong thời gian dài là nguyên nhân chính gây ra dày sừng ánh sáng
3. Triệu Chứng Dày Sừng Ánh Sáng
3.1. Vị trí thường gặp
Tổn thương xuất hiện ở các vùng da hở tiếp xúc nắng nhiều nhất:
-
Mặt (trán, thái dương, mũi, tai)
-
Đỉnh đầu (đặc biệt người hói, tóc thưa)
-
Cổ, vùng chữ V ngực
-
Mu bàn tay, cẳng tay
-
Cẳng chân (thường gặp ở nữ)
-
Môi dưới (actinic cheilitis — dày sừng ánh sáng ở môi)
3.2. Hình thái tổn thương
Dày sừng ánh sáng có thể biểu hiện đa dạng, khiến người bệnh thường nhầm lẫn với các bệnh da lành tính khác:
-
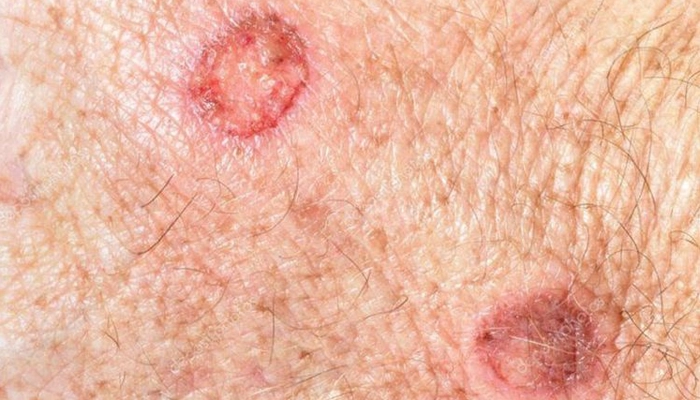
Mảng thô ráp, sần sùi như giấy nhám — dấu hiệu sờ quan trọng nhất, thường nhận ra khi vuốt tay qua da trước khi nhìn thấy rõ bằng mắt
-
Màu sắc: Hồng nhạt, đỏ, nâu hoặc xám, đôi khi da màu bình thường nhưng sờ thấy thô
-
Kích thước: Thường từ vài mm đến 1–2 cm
-
Vảy sừng bám chặt: Khó bóc, nếu bóc thấy nền đỏ, có thể chảy máu nhẹ
-
Ngứa, rát, châm chích nhẹ — đặc biệt khi tiếp xúc nắng hoặc bôi kem
-
Một số trường hợp tổn thương dày lên thành sừng da (cutaneous horn)
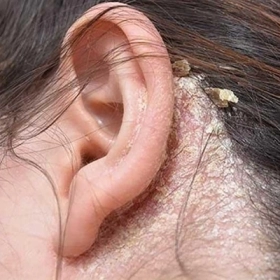
Vết dày sừng ánh sáng
4. Phân loại mức độ theo thang Olsen
| Độ | Đặc điểm lâm sàng |
|---|---|
| Độ I | Hồng ban nhẹ, ít vảy, dễ bỏ sót khi nhìn |
| Độ II | Hồng ban rõ, vảy sừng vừa, sờ thấy rõ |
| Độ III | Tổn thương dày, vảy sừng nhiều, thô ráp rõ rệt |
5. Dấu hiệu cảnh báo nguy cơ tiến triển thành ung thư
Cần đến khám bác sĩ ngay nếu tổn thương có các thay đổi sau:
-
Dày lên, cứng, đau khi chạm
-
Loét, chảy máu tự nhiên không do chấn thương
-
Phát triển nhanh về kích thước
-
Xuất hiện nốt cứng ở đáy tổn thương
6. Chẩn Đoán Dày Sừng Ánh Sáng
6.1. Khám lâm sàng
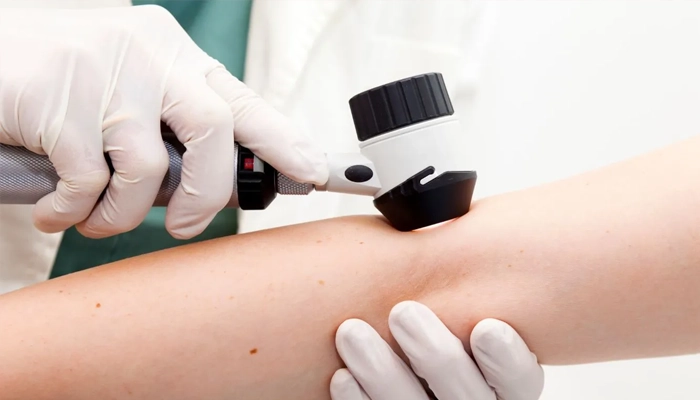
Bác sĩ da liễu chẩn đoán chủ yếu dựa trên hình thái và sờ nắn tổn thương, kết hợp tiền sử tiếp xúc nắng. Kỹ thuật dermoscopy (soi da) giúp quan sát chi tiết cấu trúc tổn thương, tăng độ chính xác chẩn đoán và phân biệt với các tổn thương khác.
Reflectance confocal microscopy (RCM) — kỹ thuật hình ảnh không xâm lấn thế hệ mới — cho phép quan sát cấu trúc tế bào tại chỗ, hỗ trợ đánh giá mức độ tổn thương mà không cần sinh thiết.
6.2. Sinh thiết da (Skin biopsy)
Được chỉ định khi:
-
Tổn thương không điển hình hoặc không đáp ứng sau điều trị
-
Nghi ngờ đã tiến triển thành SCC (loét, cứng, đau, phát triển nhanh)
-
Cần xác nhận chẩn đoán trước khi điều trị lớn
6.3. Chẩn đoán phân biệt
| Bệnh lý | Điểm phân biệt chính |
|---|---|
| Vẩy nến (Psoriasis) | Mảng đỏ có vảy bạc, xuất hiện cả vùng che khuất |
| Nấm da (Tinea) | Bờ rõ, hình vòng, ngứa, đáp ứng thuốc kháng nấm |
| Dày sừng tiết bã (Seborrheic keratosis) | Màu nâu sậm, bề mặt nhờn, bờ rõ, không liên quan nắng |
| Ung thư tế bào gai (SCC) | Loét, cứng, phát triển nhanh — cần sinh thiết xác định |
| Lupus dạng đĩa (DLE) | Tổn thương có teo da trung tâm, sẹo, rụng tóc |
Sinh thiết da và xét nghiệm mô bệnh học là tiêu chuẩn vàng trong chẩn đoán dày sừng ánh sáng
7. Điều Trị Dày Sừng Ánh Sáng
Lựa chọn phương pháp điều trị phụ thuộc vào số lượng tổn thương, vị trí, mức độ, tình trạng sức khỏe và ưu tiên của người bệnh. Bác sĩ da liễu sẽ tư vấn phác đồ phù hợp nhất.
7.1. Điều trị tổn thương đơn lẻ
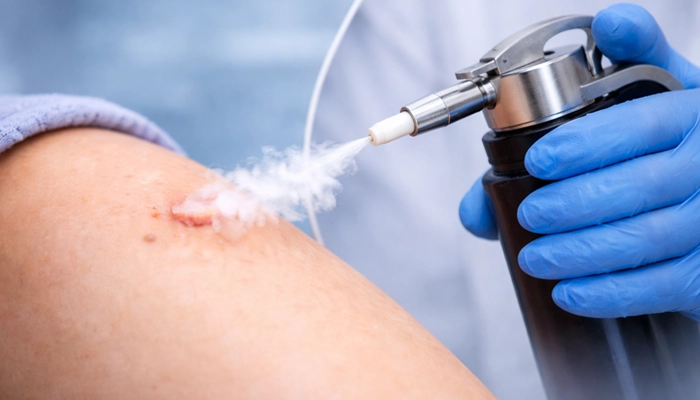
Liệu pháp lạnh — Áp lạnh (Cryotherapy):
-
Dùng nitơ lỏng (-196°C) phun trực tiếp lên tổn thương, phá hủy tế bào bất thường bằng đông lạnh
-
Phổ biến nhất, nhanh, hiệu quả cao với tổn thương nhỏ, đơn lẻ
-
Ưu điểm: Không cần gây tê, thực hiện nhanh tại phòng khám
-
Nhược điểm: Có thể để lại vết thâm hoặc nhạt màu da, không lấy được mô sinh thiết
Phẫu thuật cạo (Curettage):
-
Dùng dụng cụ cạo (curette) loại bỏ tổn thương dày sừng, có thể kết hợp đốt điện
-
Phù hợp tổn thương dày, nghi ngờ — lấy được mô để sinh thiết đồng thời
Laser:
- Laser CO₂ fractional và Er:YAG laser: Bốc bay tổn thương chính xác, phù hợp tổn thương vùng mặt, đặc biệt khi nhiều tổn thương trên nền da bị tổn thương UV (da hội trường, da cổ)
7.2. Điều trị vùng rộng
Được ưu tiên khi có nhiều tổn thương AK trên cùng vùng da hoặc da xung quanh tổn thương có dấu hiệu tổn thương UV lan tỏa (field cancerization):
5-Fluorouracil (5-FU) kem 5% (Efudex):
-
Thuốc hóa trị tại chỗ ức chế tổng hợp DNA tế bào bất thường
-
Bôi 1–2 lần/ngày trong 2–4 tuần, gây phản ứng viêm đỏ mạnh trong quá trình điều trị — đây là phản ứng bình thường
-
Hiệu quả cao, điều trị cả tổn thương AK tiềm ẩn chưa nhìn thấy bằng mắt thường
Imiquimod cream 5% hoặc 3,75%:
-
Thuốc điều hòa miễn dịch, kích thích hệ miễn dịch tại chỗ tiêu diệt tế bào bất thường
-
Bôi 2–3 lần/tuần trong 4–16 tuần tùy phác đồ
-
Ít gây kích ứng hơn 5-FU, phù hợp vùng mặt
Diclofenac gel 3% (Solaraze):
-
Kháng viêm nhóm NSAIDs ức chế con đường COX-2 trong tế bào bất thường
-
Bôi 2 lần/ngày trong 60–90 ngày, kích ứng da ít nhất trong các thuốc bôi
-
Phù hợp tổn thương nhẹ, người không dung nạp được 5-FU hoặc imiquimod
Liệu pháp quang động (Photodynamic therapy — PDT):
-
Bôi chất nhạy cảm ánh sáng (aminolevulinic acid — ALA hoặc methyl-ALA) lên da, sau đó chiếu ánh sáng đỏ hoặc xanh lam để kích hoạt phá hủy tế bào bất thường có chọn lọc
-
Hiệu quả cao (tỷ lệ đáp ứng >80%), kết quả thẩm mỹ tốt
-
Phù hợp tổn thương vùng mặt, đầu — nơi yêu cầu thẩm mỹ cao
-
Nhược điểm: Đau trong và sau thủ thuật, cần tránh nắng nghiêm ngặt sau điều trị 48 giờ
Tirbanibulin (Klisyri) — Thế hệ mới nhất:
-
Cơ chế kép: Ức chế tubulin polymerization và Src kinase
-
Bôi 1 lần/ngày trong 5 ngày, ít tác dụng phụ hơn 5-FU và imiquimod
-
Được FDA Hoa Kỳ phê duyệt năm 2020
Liệu pháp lạnh trong dày sừng ánh sáng
8. Cách Phòng Ngừa Dày Sừng Ánh Sáng
Phòng bệnh và ngăn tổn thương mới là phần không thể tách rời của điều trị toàn diện:
-
Kem chống nắng phổ rộng (broad-spectrum) SPF ≥ 50, PA+++ bôi mỗi ngày, thoa lại mỗi 2 giờ khi ra ngoài
-
Ưu tiên kem chống nắng vật lý chứa zinc oxide hoặc titanium dioxide
-
Nón rộng vành ≥ 7cm, áo dài tay, quần áo chống UV (UPF ≥ 50)
-
Tránh tiếp xúc nắng trong khung giờ 10 giờ sáng đến 4 giờ chiều
-
Khám da liễu định kỳ 6–12 tháng/lần để phát hiện sớm tổn thương mới — đặc biệt quan trọng với người trên 50 tuổi, tiền sử làm việc ngoài trời lâu năm hoặc đã từng có AK
9. Khi Nào Cần Gặp Bác Sĩ Ngay?
-
Xuất hiện vùng da thô ráp, sần sùi dai dẳng trên 4 tuần ở vùng hở nắng
-
Tổn thương loét, chảy máu, cứng, đau hoặc phát triển nhanh
-
Người trên 50 tuổi hoặc có tiền sử làm việc ngoài trời — nên khám da liễu chủ động dù không có triệu chứng rõ ràng
-
Đang dùng thuốc ức chế miễn dịch — cần tầm soát AK định kỳ
10. Câu Hỏi Thường Gặp
10.1. Dày sừng ánh sáng có nguy hiểm không?
Bản thân AK lành tính, nhưng nguy hiểm vì tiềm năng tiến triển thành ung thư tế bào gai (SCC) — loại ung thư da có thể xâm lấn và di căn. Do đó, phát hiện sớm và điều trị kịp thời là rất quan trọng để ngăn chặn tiến triển ác tính.
10.2. Dày sừng ánh sáng có tự khỏi không?
Một số tổn thương AK có thể thoái triển tự nhiên, nhưng không thể dự đoán tổn thương nào sẽ thoái triển và tổn thương nào sẽ tiến triển thành ung thư. Do đó, các hướng dẫn lâm sàng khuyến cáo điều trị tất cả các tổn thương AK được chẩn đoán thay vì theo dõi thụ động.
10.3. Sau điều trị dày sừng ánh sáng có tái phát không?
Có. Da đã bị tổn thương UV mãn tính vẫn tiếp tục có nguy cơ hình thành tổn thương AK mới. Tỷ lệ tái phát tổn thương cũ sau điều trị khoảng 15–53% sau 1 năm tùy phương pháp. Đây là lý do phải bảo vệ nắng lâu dài và tái khám định kỳ.
10.4. Người Việt Nam có bị dày sừng ánh sáng không?
Có. Mặc dù người Việt Nam có da sẫm màu hơn người châu Âu (ít nhạy cảm UV hơn), cường độ UV tại Việt Nam rất cao quanh năm. Người làm nông, ngư dân, công nhân xây dựng, nông dân tiếp xúc nắng nhiều năm đều có nguy cơ mắc bệnh, đặc biệt khi lớn tuổi.
Tổng Kết
Dày sừng ánh sáng là tổn thương tiền ung thư da quan trọng, hình thành do tích lũy tổn thương UV nhiều năm. Bệnh hoàn toàn có thể điều trị hiệu quả với nhiều phương pháp từ áp lạnh, thuốc bôi đến liệu pháp quang động — khi được phát hiện sớm ở giai đoạn tiền ác tính, trước khi tiến triển thành ung thư tế bào gai.
Điều quan trọng nhất: Bảo vệ nắng mỗi ngày và khám da liễu định kỳ là hai biện pháp hiệu quả nhất để phòng ngừa dày sừng ánh sáng và phát hiện sớm ung thư da — đặc biệt với người trên 50 tuổi, người có tiền sử làm việc hoặc hoạt động nhiều dưới ánh nắng.
Nội dung chỉ mang tính giáo dục, không thay thế tư vấn y tế chuyên nghiệp.
Tài liệu tham khảo
-
Lebwohl M. (2003). Actinic keratosis: epidemiology and progression to squamous cell carcinoma. British Journal of Dermatology
-
Werner RN et al. (2015). Evidence- and consensus-based (S3) guidelines for the treatment of actinic keratosis. Journal of the European Academy of Dermatology and Venereology
-
Bộ Y tế Việt Nam – Hướng dẫn chẩn đoán và điều trị các bệnh da liễu
Số lần xem: 13