Ngộ Độc Thủy Ngân: Nguyên Nhân, Triệu Chứng Và Cách Điều Trị
Tóm tắt nhanh
-
Thủy ngân (Hg) là kim loại nặng cực độc, tồn tại ở 3 dạng: nguyên tố, vô cơ và hữu cơ (methylmercury)
-
Nguồn phơi nhiễm phổ biến: cá ngừ đại dương, nhiệt kế vỡ, hàn amalgam nha khoa, khai thác vàng thủ công
-
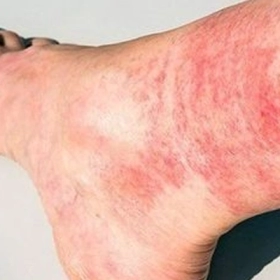
Triệu chứng điển hình: run tay, mất điều hòa, rối loạn cảm giác, suy thận, tổn thương thần kinh
-
Chẩn đoán dựa vào xét nghiệm thủy ngân trong máu/nước tiểu & bệnh sử phơi nhiễm
-
Điều trị: loại bỏ nguồn phơi nhiễm + liệu pháp thải chelation (DMSA, DMPS, BAL)
-
Phòng ngừa: hạn chế ăn cá lớn, thay thế nhiệt kế thủy ngân bằng kỹ thuật số
Tìm hiểu về tình trạng ngộ độc thủy ngân
1. Thủy ngân là gì? Tại sao nguy hiểm?
Thủy ngân (ký hiệu Hg, số nguyên tử 80) là kim loại nặng duy nhất ở thể lỏng trong điều kiện nhiệt độ phòng. Chất này không có vai trò sinh lý nào trong cơ thể người, nhưng lại có khả năng gây độc mạnh ở nồng độ rất thấp — đặc biệt nguy hiểm với não bộ, thận và hệ thần kinh.
Điểm khiến thủy ngân trở nên đặc biệt nguy hiểm là tính "vô hình" — không màu, không mùi ở nhiều dạng tồn tại, và hấp thu âm thầm qua đường hô hấp, tiêu hóa lẫn da. Đặc biệt, dạng hữu cơ methylmercury — hình thành khi vi khuẩn chuyển hóa thủy ngân trong trầm tích biển — tích lũy sinh học qua chuỗi thức ăn và đạt nồng độ cao nhất ở cá lớn ăn thịt.
-
Tên gọi khác: Mercury, Quicksilver, Hg
-
Số nguyên tử: 80 — Kim loại nặng
-
Dạng nguy hiểm nhất: Methylmercury (hữu cơ)
-
Cơ quan đích chính: Não, thận, hệ TK
2. Nguồn gây ngộ độc thủy ngân phổ biến
2.1 Qua đường ăn uống
Đây là con đường phơi nhiễm phổ biến nhất với người dân thông thường. Methylmercury tích lũy trong mô mỡ của cá và hải sản theo cơ chế sinh tích lũy.
Các loài cá có nguy cơ cao nhất bao gồm: cá mập, cá kiếm, cá ngừ mắt to, cá thu vua (King mackerel). Cá tra, cá rô phi, cá hồi nuôi ao có hàm lượng thủy ngân thấp hơn đáng kể.
2.2 Qua đường hô hấp
Hơi thủy ngân nguyên tố phát tán khi nhiệt kế vỡ, đèn huỳnh quang compact (CFL) bị vỡ trong không gian kín, hoặc trong quá trình khai thác vàng thủ công (đốt amalgam vàng-thủy ngân). Hơi Hg⁰ hấp thu gần 80% qua phổi và nhanh chóng oxy hóa thành Hg²⁺ trong não.
2.3 Nguồn nghề nghiệp và y tế
Công nhân khai thác mỏ, nhà máy điện than, cơ sở sản xuất pin, bóng đèn; nha sĩ và trợ tá nha khoa tiếp xúc amalgam; nhân viên phòng thí nghiệm hóa học. Tại Việt Nam, làng nghề tái chế ắc quy, pin cũng là nguồn phơi nhiễm đáng lo ngại.
Lưu ý đặc biệt — Phụ nữ mang thai và trẻ nhỏ: Methylmercury vượt qua hàng rào nhau thai và hàng rào máu-não (BBB). Thai nhi và trẻ dưới 6 tuổi là nhóm nhạy cảm nhất — chỉ cần phơi nhiễm ở mức mà người lớn chịu được cũng đủ gây chậm phát triển trí tuệ, rối loạn ngôn ngữ và khiếm khuyết vận động vĩnh viễn.
Nhiệt kế bị bể có thể là nguyên nhân khiến bạn bị ngộ độc thủy ngân
3. Triệu chứng ngộ độc thủy ngân theo từng giai đoạn
Biểu hiện lâm sàng phụ thuộc vào dạng thủy ngân, liều lượng, thời gian phơi nhiễm và cơ địa người bệnh. Bệnh cảnh chia làm hai thể chính: cấp tính và mạn tính.
| Hệ cơ quan | Ngộ độc cấp tính | Ngộ độc mạn tính | Mức độ |
|---|---|---|---|
| Thần kinh trung ương | Đau đầu dữ dội, lú lẫn, co giật | Run tay (intention tremor), mất điều hòa, trầm cảm, mất trí nhớ | Nặng |
| Thần kinh ngoại biên | Dị cảm bàn tay, bàn chân | Tê liệt, mất phản xạ gân xương, yếu cơ tiến triển | Nặng |
| Thận | Đạm niệu, tiểu ít, đau hông lưng | Suy thận mạn, hội chứng thận hư, protein niệu | Trung bình–nặng |
| Hệ tiêu hóa | Buồn nôn, nôn mửa, đau bụng quặn, tiêu chảy máu | Chán ăn, sụt cân, viêm lợi, răng lung lay | Trung bình |
| Hô hấp | Ho, khó thở, phù phổi (hít hơi Hg) | Xơ phổi nhẹ, viêm phổi mạn tính | Tùy liều |
| Da/Niêm mạc | Đỏ da toàn thân (acrodynia ở trẻ em), ra mồ hôi | Vệt xanh Hg trên lợi, sạm da | Nhẹ–trung bình |
4. Chẩn đoán ngộ độc thủy ngân
Chẩn đoán dựa vào sự kết hợp giữa bệnh sử phơi nhiễm, triệu chứng lâm sàng và xét nghiệm sinh hóa. Không một xét nghiệm đơn lẻ nào đủ để xác định, cần đánh giá tổng thể.
4.1. Xét nghiệm sinh học
-
Thủy ngân máu toàn phần: phản ánh phơi nhiễm methylmercury gần đây; giá trị bình thường <5 µg/L, >200 µg/L là ngưỡng ngộ độc nghiêm trọng.
-
Thủy ngân nước tiểu 24 giờ: phản ánh phơi nhiễm thủy ngân vô cơ và hơi thủy ngân; bình thường <20 µg/g creatinine.
-
Thủy ngân tóc: cung cấp lịch sử phơi nhiễm dài hạn — 1cm tóc đại diện cho khoảng 1 tháng; chuẩn WHO là <1 µg/g tóc.
4.2. Cận lâm sàng bổ sung
Điện não đồ (EEG), đo tốc độ dẫn truyền thần kinh (NCV), xét nghiệm chức năng thận (BUN, creatinine, protein niệu), và MRI sọ não (tìm tổn thương vùng tiểu não, thùy chẩm) thường được chỉ định để đánh giá mức độ tổn thương cơ quan đích.
Chẩn đoán chính xác nhất = Xét nghiệm định lượng thủy ngân (máu hoặc nước tiểu) + biểu hiện lâm sàng + tiền sử phơi nhiễm.
5. Điều trị ngộ độc thủy ngân
Chiến lược điều trị gồm hai mục tiêu song song: loại bỏ hoàn toàn nguồn phơi nhiễm và đẩy nhanh thải trừ thủy ngân ra khỏi cơ thể.
5.1. Dừng nguồn phơi nhiễm ngay lập tức
-
Rời khỏi môi trường ô nhiễm
-
Ngừng ăn cá nhiễm Hg
-
Thay miếng trám amalgam nếu cần thiết theo chỉ định nha khoa.
5.2. Liệu pháp chelation (thuốc thải kim loại nặng)
-
DMSA (Succimer): thuốc uống, ưu tiên cho methylmercury và Hg vô cơ; hiệu quả, ít tác dụng phụ, dùng cho cả trẻ em.
-
DMPS (Unithiol): tiêm tĩnh mạch hoặc uống; thải Hg qua thận hiệu quả cao.
-
BAL (Dimercaprol): tiêm bắp, dùng cho ca nặng nhưng có nhiều tác dụng phụ hơn.
5.3. Điều trị triệu chứng hỗ trợ
-
Truyền dịch, hỗ trợ chức năng thận
-
Thuốc chống co giật nếu có
-
Vật lý trị liệu cho rối loạn vận động
-
Tâm lý trị liệu cho rối loạn tâm thần kinh.
5.4. Lọc máu (Hemodialysis)
Chỉ định khi có suy thận cấp nặng đồng thời; giúp lọc phức hợp chelate-Hg ra khỏi máu, hỗ trợ thải trừ nhanh hơn.
5.5. Theo dõi dài hạn
-
Xét nghiệm thủy ngân máu/nước tiểu định kỳ 3–6 tháng
-
Đánh giá chức năng thần kinh và thận hàng năm
-
Hỗ trợ phục hồi chức năng thần kinh lâu dài.
6. Phòng ngừa ngộ độc thủy ngân
Phòng ngừa là chiến lược hiệu quả nhất và rẻ nhất. Dưới đây là các khuyến cáo theo từng nhóm đối tượng dựa trên hướng dẫn của WHO và FDA:
6.1. Trong chế độ ăn uống
-
Phụ nữ mang thai, cho con bú và trẻ dưới 6 tuổi: ăn tối đa 2–3 bữa cá/tuần, ưu tiên cá nhỏ (cá hồi, cá mòi, cá trích, cá rô phi).
-
Tránh hoàn toàn cá mập, cá kiếm, cá thu vua và cá ngừ mắt to.
-
Người lớn bình thường có thể ăn đa dạng hơn nhưng không nên vượt quá 350g cá lớn/tuần.
6.2. Trong gia đình
-
Thay thế nhiệt kế thủy ngân bằng nhiệt kế điện tử hoặc hồng ngoại.
-
Nếu nhiệt kế bị vỡ: mở cửa sổ thông gió, không dùng máy hút bụi (hơi Hg sẽ phát tán), dùng băng dính gom bi thủy ngân vào túi kín, báo cơ quan y tế địa phương xử lý. Không đổ thủy ngân xuống cống thoát nước.
6.3. Trong môi trường nghề nghiệp
-
Tuân thủ quy trình an toàn lao động; đeo khẩu trang lọc hơi thủy ngân, mặc đồ bảo hộ
-
Kiểm tra nồng độ Hg không khí định kỳ tại nơi làm việc
-
Ttham gia chương trình giám sát sức khỏe nghề nghiệp định kỳ.
Phòng ngừa ngộ độc thủy ngân hiệu quả cần kết hợp ăn uống an toàn, hạn chế tiếp xúc trong sinh hoạt, bảo hộ lao động và nâng cao nhận thức cộng đồng,
7. Câu hỏi thường gặp
7.1. Ngộ độc thủy ngân có chữa được không?
Có, nhưng phụ thuộc vào mức độ và thời gian phơi nhiễm. Nếu phát hiện sớm, loại bỏ nguồn phơi nhiễm và điều trị chelation kịp thời, phần lớn bệnh nhân phục hồi tốt. Tuy nhiên, tổn thương thần kinh do ngộ độc mạn tính nặng có thể không hồi phục hoàn toàn.
7.2. Ăn cá nhiều có bị ngộ độc thủy ngân không?
Nguy cơ phụ thuộc vào loại cá và tần suất. Ăn các loài cá nhỏ, cá nuôi với lượng vừa phải (2–3 bữa/tuần) thường an toàn. Rủi ro tăng khi thường xuyên ăn cá lớn săn mồi như cá ngừ đại dương, cá mập, cá kiếm.
7.3. Nhiệt kế thủy ngân vỡ có nguy hiểm không?
Một nhiệt kế thông thường chứa khoảng 0,5–1,5g thủy ngân — lượng đủ để gây ô nhiễm trong phòng kín. Hơi thủy ngân phát sinh đặc biệt nguy hiểm khi hít phải. Cần xử lý ngay bằng cách thông gió, gom thủy ngân cẩn thận và không để trẻ em tiếp xúc.
7.4. Triệu chứng nào cần đến bệnh viện ngay?
Cần cấp cứu ngay nếu xuất hiện: co giật, mất ý thức, khó thở nặng, tiểu không ra nước, nôn mửa không ngừng hoặc tiêu chảy ra máu — đặc biệt sau khi có tiếp xúc với thủy ngân ở bất kỳ dạng nào.
Kết luận
Ngộ độc thủy ngân là tình trạng y tế nghiêm trọng nhưng hoàn toàn có thể phòng ngừa và điều trị hiệu quả nếu phát hiện kịp thời. Nâng cao nhận thức cộng đồng về nguồn phơi nhiễm, thực hành ăn uống an toàn và xây dựng môi trường làm việc bảo hộ tốt là ba trụ cột quan trọng nhất trong chiến lược kiểm soát ngộ độc thủy ngân tại Việt Nam và toàn cầu.
Số lần xem: 12