Loạn Sản Phế Quản Phổi Là Gì? Nguyên Nhân Và Dấu Hiệu Nhận Biết
Loạn sản phế quản phổi (Bronchopulmonary Dysplasia - BPD) là một trong những bệnh lý hô hấp mãn tính nghiêm trọng nhất thường gặp ở trẻ sơ sinh, đặc biệt là trẻ sinh non. Đây là tình trạng phổi của trẻ không phát triển hoàn thiện hoặc bị tổn thương do các can thiệp y tế cần thiết ngay sau khi sinh.
Hiểu rõ về BPD không chỉ giúp các bậc phụ huynh bớt lo lắng mà còn hỗ trợ quá trình chăm sóc trẻ đạt hiệu quả tốt nhất, giảm thiểu các biến chứng về sau. Bài viết này cung cấp thông tin toàn diện, chuẩn y khoa và tối ưu theo thuật toán NLP để giúp bạn nắm bắt vấn đề một cách nhanh chóng.
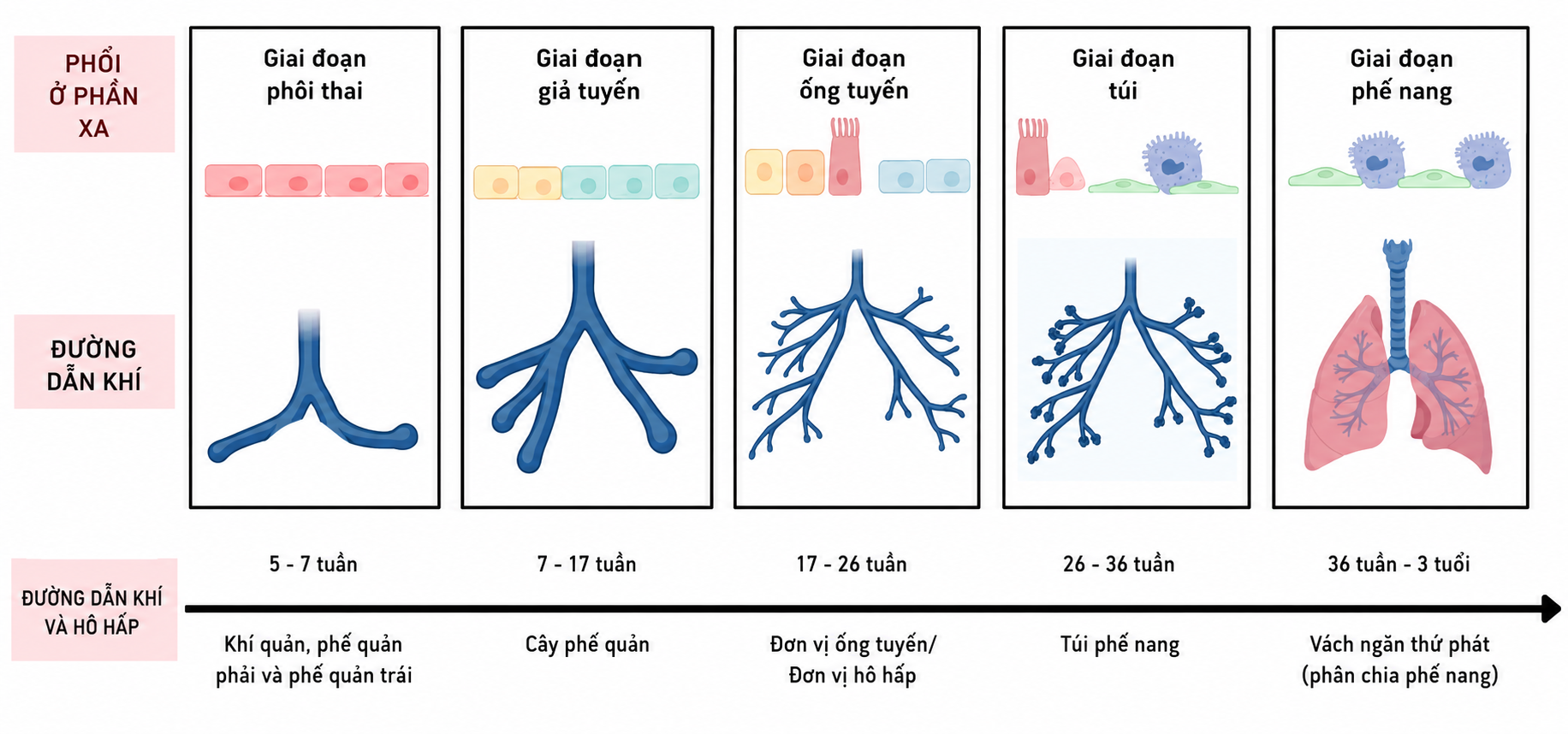
Sơ đồ quá trình phát triển phổi (phát triển đường dẫn khí và phế nang) từ giai đoạn bào thai đến khi phổi trưởng thành.
1. Loạn sản phế quản phổi (BPD) là gì?
Loạn sản phế quản phổi là một dạng bệnh phổi mãn tính xảy ra khi các phế nang (túi khí nhỏ trong phổi) của trẻ sơ sinh bị tổn thương hoặc phát triển bất thường. Tình trạng này khiến phổi bị viêm, hình thành sẹo và cản trở khả năng trao đổi oxy của trẻ.
Bệnh thường được chẩn đoán ở trẻ sinh non phải thở máy hoặc hỗ trợ oxy kéo dài (thường là trên 28 ngày sau sinh). Thay vì có hàng triệu túi khí nhỏ li ti và khỏe mạnh, phổi của trẻ mắc BPD thường có ít túi khí hơn nhưng kích thước lại lớn hơn và thành phế nang dày hơn, làm giảm diện tích tiếp xúc để đưa oxy vào máu.
2. Nguyên nhân gây loạn sản phế quản phổi
BPD là kết quả của sự tác động giữa cấu trúc phổi chưa hoàn thiện của trẻ sinh non và các yếu tố gây tổn thương từ bên ngoài.
2.1. Phổi chưa trưởng thành (Sinh non)
Đây là yếu tố tiên quyết. Trẻ sinh trước tuần 28 của thai kỳ thường chưa có đủ Surfactant (chất diện hoạt giúp phế nang không bị xẹp). Khi phổi chưa sẵn sàng để tiếp nhận không khí, bất kỳ tác động nào cũng dễ gây tổn thương.
2.2. Nhiễm độc oxy
Dù oxy là cần thiết để duy trì sự sống, nhưng nồng độ oxy cao kéo dài trong quá trình điều trị có thể tạo ra các gốc tự do, gây viêm và làm hỏng lớp niêm mạc mỏng manh của đường hô hấp trẻ.
2.3. Chấn thương do áp lực (Barotrauma/Volutrauma)
Khi trẻ không tự thở được, bác sĩ phải dùng máy thở để đưa không khí vào phổi. Áp lực từ máy thở có thể làm căng quá mức các túi khí, dẫn đến rách hoặc viêm nhu mô phổi.
2.4. Nhiễm trùng
Trẻ sơ sinh có hệ miễn dịch yếu. Nhiễm trùng phổi (viêm phổi) hoặc nhiễm trùng máu (nhiễm trùng huyết) sẽ giải phóng các chất gây viêm, làm trầm trọng thêm tình trạng tổn thương phổi kẽ.
Loạn sản phế quản phổi là bệnh phổi ở trẻ sinh non, và nhiều bé sẽ cần thở oxy để hỗ trợ hô hấp.
3. Dấu hiệu nhận biết loạn sản phế quản phổi
Các triệu chứng của BPD thường xuất hiện khi trẻ vẫn còn trong đơn vị hồi sức sơ sinh (NICU).
-
Thở nhanh và nông: Trẻ phải thở gấp gáp để bù đắp cho lượng oxy thiếu hụt.
-
Gắng sức hô hấp: Cánh mũi phập phồng, co kéo các cơ liên sườn hoặc hõm ức khi thở.
-
Tiếng thở bất thường: Có tiếng khò khè, tiếng rên rỉ (grunting) mỗi khi thở ra.
-
Da tím tái: Môi, móng tay hoặc da có sắc xanh tím do nồng độ oxy trong máu thấp (SpO2 thấp).
-
Phụ thuộc vào hỗ trợ hô hấp: Trẻ không thể cai máy thở hoặc vẫn cần thở oxy qua ống thông mũi sau khi đã đạt 36 tuần tuổi thai (đã tính tuổi hiệu chỉnh).
-
Chậm phát triển: Trẻ gặp khó khăn trong việc tăng cân do tiêu tốn quá nhiều năng lượng cho việc hô hấp.
4. Chẩn đoán và phân loại mức độ BPD
Bác sĩ thường dựa vào thời gian trẻ cần thở oxy và kết quả chẩn đoán hình ảnh:
-
X-quang ngực: Hình ảnh phổi có thể xuất hiện các vùng sáng tối không đều (dạng "bọt xà phòng") do tình trạng xơ hóa và khí phế thũng xen kẽ.
-
Xét nghiệm khí máu: Kiểm tra nồng độ oxy (PaO2) và CO2 trong máu để đánh giá hiệu quả trao đổi khí.
-
Phân loại mức độ:
-
Nhẹ: Cần oxy khi được 28 ngày tuổi nhưng tự thở được khi đến 36 tuần tuổi thai.
-
Trung bình: Cần oxy nồng độ thấp (<30%) khi đến 36 tuần tuổi thai.
-
Nặng: Cần nồng độ oxy cao (>30%) hoặc vẫn phải thở máy khi đến 36 tuần tuổi thai.
-
BPD thường được chẩn đoán ở trẻ sinh non phải hỗ trợ hô hấp kéo dài sau sinh, đặc biệt là trẻ cần thở oxy nhiều ngày hoặc nhiều tuần.
5. Phương pháp điều trị và chăm sóc trẻ mắc BPD
Điều trị BPD là một quá trình dài hạn, phối hợp giữa hỗ trợ hô hấp và dinh dưỡng.
5.1. Hỗ trợ hô hấp
-
Sử dụng máy thở với áp lực thấp nhất có thể hoặc thở máy rung cao tần.
-
Cung cấp oxy qua ống thông hoặc mặt nạ sao cho duy trì SpO2 ở mức an toàn.
5.2. Sử dụng thuốc
-
Thuốc lợi tiểu: Giúp loại bỏ chất lỏng dư thừa trong phổi, làm giảm phù nề nhu mô phổi.
-
Thuốc giãn phế quản: Giúp mở rộng đường thở, giảm tình trạng khò khè.
-
Corticosteroid: Giúp giảm viêm phổi nặng (tuy nhiên thuốc này được dùng rất thận trọng do tác dụng phụ tiềm tàng).
5.3. Chế độ dinh dưỡng đặc biệt
Trẻ mắc BPD cần nhiều năng lượng hơn trẻ bình thường (khoảng 120-150 kcal/kg/ngày) để phục hồi tổn thương phổi. Bác sĩ thường chỉ định sữa công thức năng lượng cao hoặc tăng cường dinh dưỡng trong sữa mẹ.
6. Lời khuyên cho cha mẹ có con bị BPD
Khi đưa trẻ về nhà, việc chăm sóc cần cực kỳ cẩn trọng:
-
Tuân thủ hướng dẫn điều trị và tái khám đúng hẹn của bác sĩ nhi/hô hấp.
-
Không tự ý ngưng oxy hoặc thuốc khi chưa có chỉ định chuyên môn.
-
Giữ môi trường sống sạch sẽ, tránh khói thuốc lá, bụi và người đang bị cảm cúm.
-
Cho bé bú mẹ nếu có thể để tăng miễn dịch và hỗ trợ phát triển phổi.
-
Theo dõi dấu hiệu bất thường như thở nhanh, tím môi, bú kém, sốt hoặc co lõm ngực.
-
Giữ ấm cho bé, hạn chế đưa đến nơi đông người trong mùa dịch bệnh hô hấp.
-
Tiêm chủng đầy đủ theo lịch và hỏi bác sĩ về các vaccine/phòng bệnh hô hấp cần thiết.
-
Kiên nhẫn vì nhiều trẻ BPD sẽ cải thiện dần khi lớn lên và phổi trưởng thành hơn.
-
Tiêm chủng đầy đủ: Đặc biệt là tiêm phòng cúm và vaccine ngừa virus hợp bào hô hấp (RSV) để tránh các đợt viêm phổi cấp tính.
Tiêm chủng đầy đủ theo lịch và hỏi bác sĩ về các vaccine/phòng bệnh hô hấp cần thiết.
7. Câu hỏi thường gặp
7.1. Loạn sản phế quản phổi có chữa khỏi được không?
Phổi của trẻ vẫn tiếp tục phát triển sau khi sinh cho đến khoảng 8 tuổi. Vì vậy, các triệu chứng BPD thường cải thiện dần theo thời gian. Tuy nhiên, một số trẻ có thể gặp di chứng như hen suyễn hoặc dễ bị nhiễm trùng đường hô hấp khi lớn lên.
7.2. Trẻ mắc BPD có cần chăm sóc đặc biệt tại nhà không?
Có. Nhiều trẻ khi xuất viện vẫn cần dùng máy tạo oxy hoặc máy phun khí dung tại nhà. Cha mẹ cần tuân thủ nghiêm ngặt lịch tái khám và tiêm chủng để bảo vệ phổi của trẻ.
7.3. Làm sao để phòng ngừa BPD?
Cách tốt nhất là phòng ngừa sinh non thông qua việc chăm sóc thai kỳ tốt. Nếu có nguy cơ sinh non, bác sĩ thường tiêm Corticosteroid cho mẹ để thúc đẩy phổi thai nhi trưởng thành nhanh hơn và sử dụng liệu pháp Surfactant cho trẻ ngay sau khi sinh.
Kết luận
Loạn sản phế quản phổi (BPD) là một thách thức lớn đối với sức khỏe của trẻ sơ sinh, nhưng với sự tiến bộ của y khoa hiện đại, hầu hết trẻ đều có khả năng phục hồi và phát triển ổn định. Sự kiên trì của cha mẹ kết hợp với phác đồ điều trị khoa học là "liều thuốc" quý giá nhất giúp trẻ vượt qua giai đoạn này.
Đừng quá bi quan nếu con bạn mắc BPD. Hãy tập trung vào việc đảm bảo dinh dưỡng và môi trường sống sạch khuẩn để phổi của trẻ có cơ hội tái tạo và trưởng thành tốt nhất
Số lần xem: 1


.webp)