Ngộ Độc Chì: Nguyên Nhân, Triệu Chứng, Chẩn Đoán và Điều Trị
- Tóm tắt nhanh
- 1. Chì là gì và tại sao cực kỳ nguy hiểm?
- 2. Nguồn gây ngộ độc chì phổ biến tại Việt Nam và thế giới
- 3. Cơ chế gây độc của chì trong cơ thể
- 4. Triệu chứng ngộ độc chì theo cơ quan đích
- 5. Chẩn đoán ngộ độc chì
- 6. Điều trị ngộ độc chì theo phác đồ quốc tế
- 7. Phòng ngừa ngộ độc chì
- 8. Câu hỏi thường gặp
- Kết luận
Tóm tắt nhanh
-
Chì (Pb) là kim loại nặng không có ngưỡng an toàn — ngay cả nồng độ thấp trong máu cũng có thể gây hại, đặc biệt ở trẻ em
-
Nguồn phơi nhiễm chính: sơn chứa chì cũ, đường ống nước, xăng pha chì (trước đây), làng nghề tái chế ắc quy, bụi môi trường
-
Trẻ < 6 tuổi là nhóm nguy cơ cao nhất: chì có thể gây tổn thương não không hồi phục, giảm IQ và chậm phát triển
-
Triệu chứng: đau bụng quặn, thiếu máu, suy thận, rối loạn thần kinh; trẻ em có thể giảm IQ, chậm phát triển
-
Chẩn đoán: định lượng chì trong máu toàn phần (BLL) — mức tham chiếu ≥ 3,5 µg/dL (CDC) để đánh giá phơi nhiễm
-
Điều trị: loại bỏ nguồn phơi nhiễm + điều trị thải chì (chelation) bằng DMSA hoặc EDTA khi BLL ≥ 45 µg/dL
Tìm hiểu về tình trạng ngộ độc chì
1. Chì là gì và tại sao cực kỳ nguy hiểm?
Chì (Lead — ký hiệu Pb, số nguyên tử 82) là một trong bốn kim loại nặng nguy hiểm nhất được WHO xếp vào danh sách 10 chất hóa học gây lo ngại hàng đầu cho sức khỏe cộng đồng toàn cầu. Điểm khác biệt đáng sợ nhất của chì so với nhiều độc chất khác là: không tồn tại ngưỡng phơi nhiễm an toàn — dù ở nồng độ rất thấp, chì vẫn gây hại tích lũy không hồi phục, đặc biệt với hệ thần kinh đang phát triển của trẻ nhỏ.
Chì không bị phân hủy trong môi trường, tích lũy trong đất, bụi, và xương người trong nhiều thập kỷ. Một khi chì thâm nhập vào cơ thể, nó cạnh tranh trực tiếp với canxi, kẽm và sắt tại các vị trí gắn kết enzyme — từ đó phá vỡ chuỗi sản xuất hemoglobin, cản trở dẫn truyền thần kinh và ức chế phát triển não bộ ở trẻ em.
-
Theo WHO (2024): 1 triệu ca tử vong/năm do chì toàn cầu
-
Trẻ em ảnh hưởng: 800 triệu trẻ có BLL > 5 µg/dL
-
Ngưỡng can thiệp trẻ em (CDC): BLL ≥ 3,5 µg/dL
-
IQ mất trung bình: 1–5 điểm IQ / mỗi µg/dL tăng thêm
2. Nguồn gây ngộ độc chì phổ biến tại Việt Nam và thế giới
2.1. Môi trường sống
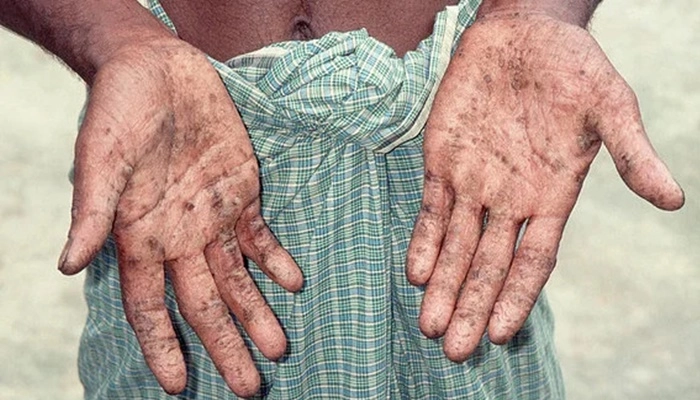
Sơn chứa chì trong các công trình xây dựng cũ (đặc biệt trước thập niên 1990) là nguồn phơi nhiễm quan trọng tại khu vực đô thị. Khi lớp sơn bong tróc, bụi chì phát tán và có thể xâm nhập vào cơ thể qua đường hô hấp hoặc tiêu hóa (trẻ em dễ nuốt phải qua tay nhiễm bẩn) — đây là con đường phơi nhiễm phổ biến và khó nhận biết.
Ngoài ra, đường ống nước bằng chì hoặc các mối hàn chứa chì trong hệ thống cấp nước cũ có thể giải phóng chì vào nước sinh hoạt, đặc biệt khi nước có tính axit hoặc độ ăn mòn cao.
2.2. Làng nghề và nghề nghiệp
Tại Việt Nam, các làng nghề tái chế ắc quy chì–axit (ví dụ: Đông Mai — Hưng Yên) đã ghi nhận nhiều trường hợp trẻ em có nồng độ chì trong máu tăng cao, thậm chí vượt ngưỡng cần can thiệp y tế.
Các nhóm nghề có nguy cơ cao bao gồm: khai thác quặng, sản xuất pin – ắc quy, luyện kim, hàn, sơn công nghiệp và in ấn — do thường xuyên tiếp xúc với bụi hoặc hơi chì.
2.3. Thực phẩm, đồ dùng và mỹ phẩm
Một số nguồn phơi nhiễm thường bị bỏ sót gồm:
-
Đồ gốm, sứ tráng men chứa chì dùng để đựng thực phẩm
-
Đồ chơi trẻ em giá rẻ, không rõ nguồn gốc có sơn chứa chì
-
Mỹ phẩm không kiểm định (son môi, phấn trắng truyền thống)
-
Thực phẩm đóng hộp sử dụng công nghệ hàn cũ
-
Thảo dược, thuốc nam không kiểm soát chất lượng
Nhóm nguy cơ cao
-
Trẻ em từ 6 tháng đến 6 tuổi có khả năng hấp thu chì qua đường tiêu hóa lên đến ~40–50% (so với khoảng 10–15% ở người lớn)
-
Não bộ đang phát triển đặc biệt nhạy cảm — tổn thương thần kinh do chì ở giai đoạn này thường không hồi phục hoàn toàn, ngay cả khi được điều trị
-
Phụ nữ mang thai cần đặc biệt thận trọng vì chì có thể qua nhau thai, ảnh hưởng trực tiếp đến sự phát triển của thai nhi
3. Cơ chế gây độc của chì trong cơ thể
Hiểu cơ chế giúp lý giải tại sao chì nguy hiểm toàn diện và khó điều trị hoàn toàn. Chì tác động theo ba cơ chế chính:
-
Thứ nhất, chì ức chế enzyme delta-aminolevulinic acid dehydratase (ALAD) và ferrochelatase — hai enzyme thiết yếu trong quá trình tổng hợp heme, dẫn đến thiếu máu hồng cầu nhỏ nhược sắc đặc trưng, tăng protoporphyrin tự do trong hồng cầu (FEP/ZPP).
-
Thứ hai, chì thay thế canxi trong dẫn truyền thần kinh, ức chế protein kinase C và disrupts quá trình myelin hóa — gây tổn thương thần kinh trung ương và ngoại biên không hồi phục.
-
Thứ ba, chì tích lũy trong xương (chiếm 94% tổng lượng chì cơ thể), từ đó giải phóng chậm vào máu trong nhiều năm — đặc biệt nguy hiểm khi phụ nữ mang thai hoặc cho con bú, vì xương giải phóng canxi kèm theo chì.
4. Triệu chứng ngộ độc chì theo cơ quan đích
-
Thần kinh: Chậm phát triển, giảm IQ, tăng động giảm chú ý (ADHD), co giật, bệnh não do chì (encephalopathy)
-
Máu: Thiếu máu nhược sắc, tăng protoporphyrin kẽm, đường viền basophilic trong hồng cầu
-
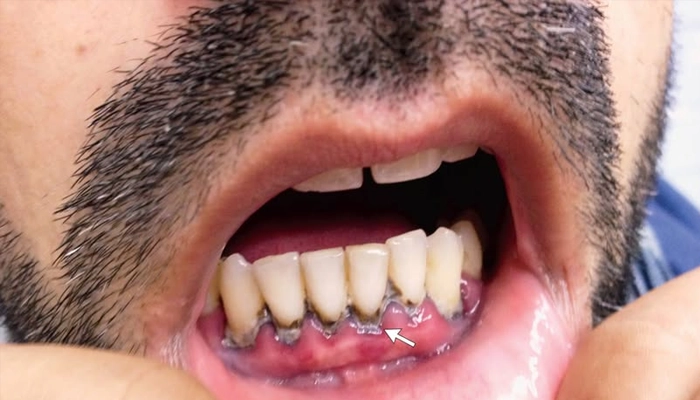
Tiêu hóa: Đau bụng quặn Burton's lines (đường chì xanh trên lợi), táo bón, chán ăn, buồn nôn
-
Thận: Bệnh thận ống lượn gần, hội chứng Fanconi, suy thận mạn, tăng acid uric máu
-
Tim mạch: Tăng huyết áp, xơ vữa động mạch sớm, tăng nguy cơ nhồi máu cơ tim
-
Sinh sản: Giảm tinh trùng ở nam, sảy thai tự nhiên, thai chậm tăng trưởng, sinh non
| Nồng độ BLL | Biểu hiện lâm sàng | Nhóm nguy cơ | Mức độ |
|---|---|---|---|
| < 3,5 µg/dL | Không triệu chứng rõ ràng nhưng vẫn có hại tiềm ẩn với trẻ em | Trẻ em | Theo dõi |
| 10–44 µg/dL | Đau đầu, mệt mỏi, chậm tập trung, thiếu máu nhẹ, đau bụng âm ỉ | Mọi lứa tuổi | Trung bình |
| 45–69 µg/dL | Thiếu máu rõ, đau bụng quặn, viêm thần kinh ngoại biên, suy giảm nhận thức | Người lớn & trẻ em | Nặng |
| ≥ 70 µg/dL | Bệnh não cấp tính, co giật, hôn mê, suy thận cấp — đe dọa tính mạng | Tất cả | Nguy kịch |
5. Chẩn đoán ngộ độc chì
Chẩn đoán xác định dựa vào xét nghiệm chì trong máu toàn phần (Blood Lead Level — BLL) bằng phương pháp quang phổ hấp thụ nguyên tử (AAS) hoặc plasma cảm ứng cao tần (ICP-MS) — đây là tiêu chuẩn vàng, độ chính xác cao nhất hiện nay.
Các xét nghiệm bổ sung
-
Protoporphyrin kẽm hồng cầu (ZPP): tăng khi BLL > 25 µg/dL, phản ánh tác động mạn tính lên tổng hợp heme.
-
Xét nghiệm công thức máu toàn phần (CBC): phát hiện thiếu máu nhược sắc, hồng cầu có đường viền basophilic stippling.
-
Chức năng thận (BUN, creatinine, protein niệu, acid uric): đánh giá mức độ tổn thương ống thận.
-
X-quang xương dài ở trẻ em: đường chì trắng ở đầu xương (lead lines) cho thấy phơi nhiễm mạn tính.
-
Đánh giá thần kinh tâm lý: test IQ, ADHD scale, kiểm tra dẫn truyền thần kinh (NCV).
Dấu Burton (đường viền xanh–đen ở lợi) là dấu hiệu điển hình trong ngộ độc chì mạn tính.
6. Điều trị ngộ độc chì theo phác đồ quốc tế
6.1. Xác định và loại bỏ hoàn toàn nguồn phơi nhiễm
Đây là bước quan trọng nhất và bắt buộc trước mọi can thiệp dùng thuốc. Cần:
-
Điều tra môi trường sống và nơi làm việc
-
Kiểm tra nguồn sơn, đất, nước
-
Di chuyển trẻ khỏi khu vực ô nhiễm nếu cần
Không có phương pháp điều trị nào hiệu quả nếu phơi nhiễm vẫn tiếp diễn.
6.2. Chelation bằng DMSA (Succimer) — BLL 45–69 µg/dL
DMSA (Succimer) là thuốc thải chì đường uống, được U.S. Food and Drug Administration chấp thuận cho trẻ ≥ 1 tuổi.
Phác đồ tham khảo:
-
10 mg/kg/lần × 3 lần/ngày × 5 ngày
-
Sau đó: 10 mg/kg/lần × 2 lần/ngày × 14 ngày
Theo dõi: men gan, công thức máu trong suốt quá trình điều trị.
6.3. Chelation bằng CaNa₂EDTA — BLL ≥ 70 µg/dL hoặc có triệu chứng nặng
Calcium disodium EDTA được dùng đường tĩnh mạch trong các trường hợp nặng.
-
Khi có bệnh não do chì, thường phối hợp với BAL (dimercaprol) tiêm bắp để hạn chế nguy cơ tăng chì trong não
-
Cần theo dõi chặt chức năng thận vì thuốc thải trừ qua thận
6.4. Điều trị hỗ trợ và bù dinh dưỡng
Bổ sung sắt nếu thiếu máu (giảm hấp thu chì do cơ chế cạnh tranh)
Bổ sung canxi, vitamin D hỗ trợ chuyển hóa xương
Điều trị triệu chứng:
-
Co giật → benzodiazepine
-
Phù não → xử trí hồi sức phù hợp
Phục hồi chức năng thần kinh và can thiệp giáo dục lâu dài ở trẻ
6.5. Theo dõi và kiểm tra lại BLL định kỳ
Sau điều trị, nồng độ chì trong máu có thể tăng trở lại do hiện tượng “rebound” từ xương.
-
Kiểm tra lại BLL sau 1–3 tháng
-
Đánh giá phát triển thần kinh – tâm lý ở trẻ mỗi 6 tháng trong ít nhất 2 năm
Lưu ý quan trọng
Không tự ý dùng thuốc chelation khi chưa có xét nghiệm xác định BLL
Điều trị không đúng chỉ định có thể gây thiếu kẽm, canxi và các vi chất thiết yếu
Mọi quyết định điều trị cần được thực hiện bởi bác sĩ chuyên khoa
7. Phòng ngừa ngộ độc chì
7.1. Tại gia đình có trẻ nhỏ
-
Kiểm tra sơn tường các công trình xây dựng trước 1990, nếu phát hiện sơn chì, không cạo bóc mà cần thuê đội chuyên nghiệp xử lý đúng chuẩn.
-
Lau nhà thường xuyên bằng khăn ướt để giảm bụi chì.
-
Rửa tay trẻ trước khi ăn và sau khi chơi ngoài sân.
-
Không để trẻ chơi đất gần đường phố cũ hoặc khu công nghiệp.
7.2. Về nguồn nước sinh hoạt
-
Nếu nhà có đường ống cũ, xả nước 1–2 phút trước khi dùng mỗi buổi sáng.
-
Dùng bộ lọc nước chứng nhận NSF/ANSI 53 có khả năng lọc chì.
-
Không nấu ăn bằng nước nóng từ vòi (chì hòa tan nhanh hơn trong nước nóng).
7.3. Về thực phẩm và đồ dùng
-
Tránh đồ chơi không rõ nguồn gốc, đặc biệt sơn bóng loáng màu sắc sặc sỡ.
-
Không dùng đồ gốm sứ men chì để đựng thực phẩm, đặc biệt thức ăn có tính axit (dấm, chanh, cà chua).
-
Phụ nữ mang thai nên kiểm tra BLL nếu sinh sống tại khu vực có tiền sử ô nhiễm chì.
Không nên để dưa muối chua trong đồ gốm không rõ nguồn gốc hoặc có men chứa chì do nguy cơ nhiễm độc chì.
8. Câu hỏi thường gặp
8.1. Ngộ độc chì có triệu chứng gì rõ ràng nhất?
Ngộ độc chì mạn tính thường không có triệu chứng đặc hiệu ở giai đoạn đầu — vì vậy thường bị bỏ sót.
-
Ở trẻ em: chậm nói, giảm khả năng học tập, tăng động/giảm chú ý, đau bụng tái phát
-
Ở người lớn: đau đầu kéo dài, mệt mỏi không rõ nguyên nhân, táo bón, tăng huyết áp khó kiểm soát
Chính vì triệu chứng không điển hình, xét nghiệm chì trong máu là cách phát hiện quan trọng nhất.
8.2. Xét nghiệm chì ở đâu tại Việt Nam?
Xét nghiệm định lượng chì trong máu (BLL) hiện được thực hiện tại nhiều bệnh viện lớn như:
-
Bệnh viện Nhi Trung ương
-
Bệnh viện Bạch Mai
-
Bệnh viện Chợ Rẫy
-
Bệnh viện Nhi đồng 1 và Bệnh viện Nhi đồng 2
-
Trung tâm kiểm soát bệnh tật (CDC) các tỉnh/thành
Chi phí thường dao động khoảng 200.000 – 500.000 VNĐ, tùy cơ sở và kỹ thuật xét nghiệm.
8.3. Tổn thương não do chì có phục hồi được không?
Mức độ hồi phục phụ thuộc vào tuổi phơi nhiễm, nồng độ chì trong máu và thời gian tiếp xúc.
-
Ở trẻ nhỏ, đặc biệt khi phơi nhiễm kéo dài hoặc nồng độ cao, tổn thương thần kinh (giảm IQ, rối loạn hành vi) thường không hồi phục hoàn toàn
-
Điều trị có thể cải thiện một phần triệu chứng nhưng không đảo ngược hoàn toàn tổn thương não
Vì vậy, phòng ngừa vẫn là chiến lược quan trọng nhất.
8.4. Khi nào cần cho trẻ đi xét nghiệm chì máu?
Nên xét nghiệm BLL khi có một trong các yếu tố sau:
-
Sống gần khu công nghiệp, làng nghề tái chế ắc quy
-
Nhà xây trước năm 1990 có sơn bong tróc
-
Trẻ chậm phát triển, giảm tập trung không rõ nguyên nhân
-
Nghi ngờ tiếp xúc với đồ chơi, vật dụng chứa sơn chì
Theo Centers for Disease Control and Prevention, nên tầm soát chì máu cho trẻ 1–2 tuổi sống trong khu vực nguy cơ cao.
Kết luận
Ngộ độc chì là khủng hoảng sức khỏe thầm lặng nhưng có quy mô toàn cầu — đặc biệt nghiêm trọng với trẻ em tại các nước đang phát triển, trong đó có Việt Nam. Không có liều chì nào là an toàn. Phát hiện sớm qua xét nghiệm máu định kỳ, loại bỏ triệt để nguồn phơi nhiễm và nâng cao nhận thức cộng đồng là ba trụ cột cốt lõi để bảo vệ thế hệ tương lai khỏi tác hại của kim loại độc này.
Số lần xem: 9