Tái cực sớm là gì? Có nguy hiểm không và khi nào cần lo lắng?
Tái cực sớm (early repolarization — ER) là một dạng biến đổi trên điện tâm đồ (ECG) đặc trưng bởi sự nâng cao điểm J và đoạn ST ở các chuyển đạo ngực hoặc chi. Gặp ở khoảng 1–13% dân số, phần lớn là lành tính — đặc biệt ở nam giới trẻ và vận động viên. Tuy nhiên, một số dạng tái cực sớm có liên quan đến nguy cơ rung thất và đột tử tim mạch, cần được bác sĩ đánh giá cẩn thận.
Tìm hiểu về tình trạng tái cực sớm
1. Tái cực sớm là gì? Cơ chế điện sinh lý
Tái cực sớm (early repolarization – ER) là một kiểu hình trên điện tâm đồ (ECG), đặc trưng bởi sự chênh lên của điểm J — vị trí chuyển tiếp giữa phức hợp QRS và đoạn ST.
Về bản chất, đây là một biến thể điện sinh lý của tim, không phải lúc nào cũng là bệnh lý.
1.1. Cơ chế điện sinh lý
Tái cực sớm xảy ra do mất cân bằng giữa các dòng ion trong tế bào cơ tim, bao gồm:
-
Dòng khử cực vào (inward current): INa, ICa-L
-
Dòng tái cực ra sớm (outward current): đặc biệt là Ito (transient outward potassium current)
Khi dòng Ito chiếm ưu thế (thường ở ngoại tâm mạc thất):
-
Tạo ra “notch” (khía) hoặc “slur” (dốc mờ) tại điểm J trên ECG
-
Biểu hiện thành hình ảnh ST chênh lên nhẹ đặc trưng
Đây không phải bệnh theo nghĩa cổ điển, nhưng:
-
Vị trí xuất hiện (inferior, lateral)
-
Mức độ biểu hiện
→ sẽ quyết định nguy cơ loạn nhịp tim
1.2. Một số số liệu đáng chú ý
-
Tỷ lệ trong dân số: ~1–13% (tùy tiêu chuẩn chẩn đoán)
-
Gặp nhiều nhất ở: nam trẻ, vận động viên (20–40 tuổi)
-
Phần lớn: lành tính, không cần điều trị
-
Nguy cơ đột tử (dạng nguy cơ cao): ~0,1–0,5%/năm
2. Biểu hiện của tái cực sớm trên điện tâm đồ ECG
Tái cực sớm được nhận diện trên ECG dựa vào các tiêu chí của các hiệp hội tim mạch lớn như HRS/EHRA/APHRS và ACC/AHA.
2.1. Tiêu chí chẩn đoán chính
-
Chênh lên điểm J ≥ 1 mm (0,1 mV)
-
Xuất hiện ở ít nhất 2 chuyển đạo liền kề
-
Có hình ảnh đặc trưng tại cuối QRS: “Notch” (khía), “Slur” (dốc mờ)
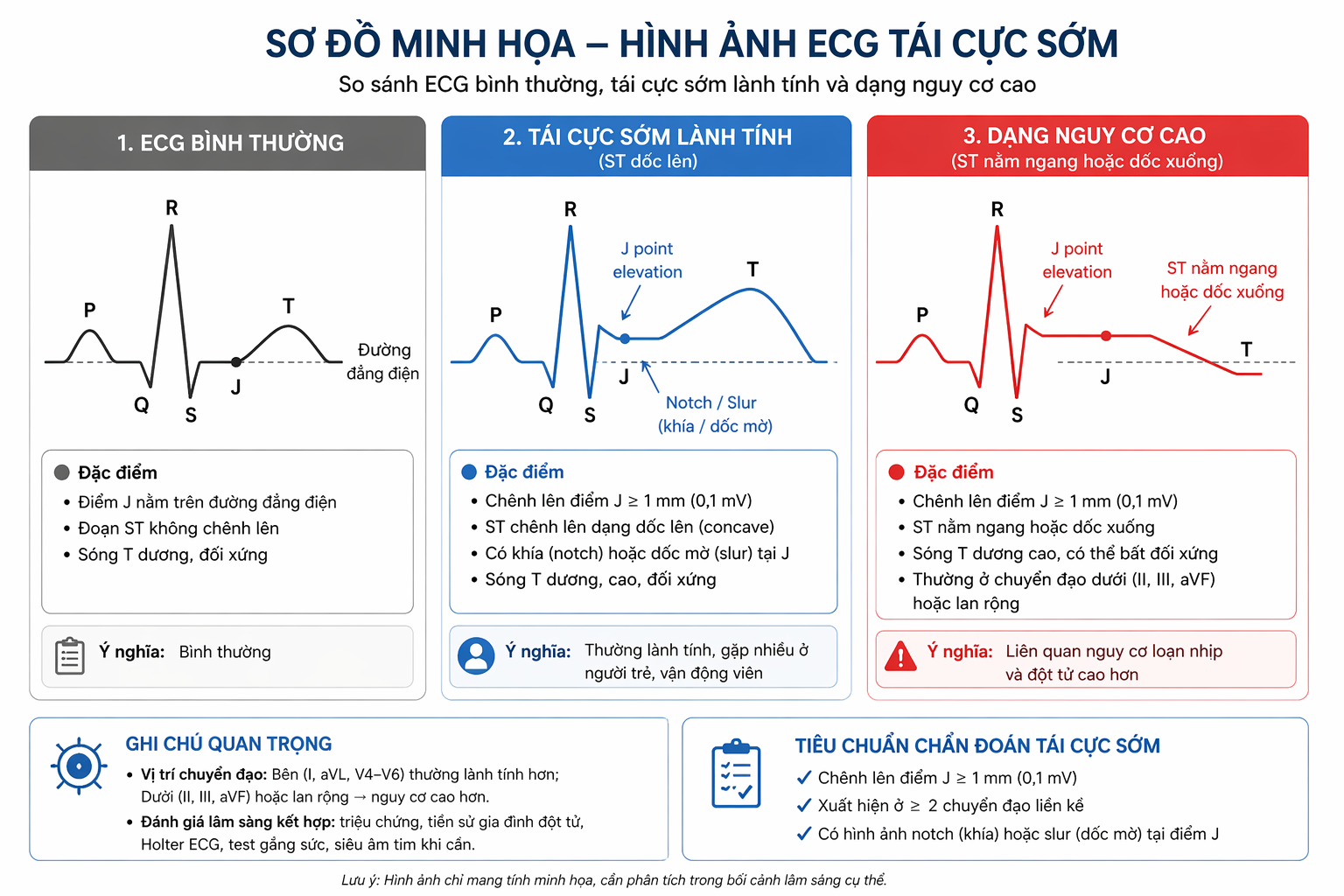
2.2. Ý nghĩa vị trí chuyển đạo (rất quan trọng)
Vị trí xuất hiện tái cực sớm giúp phân tầng nguy cơ:
-
Chuyển đạo bên (I, aVL, V4–V6): Thường lành tính, hay gặp ở người khỏe mạnh
-
Chuyển đạo dưới (II, III, aVF): Nguy cơ loạn nhịp cao hơn
-
Phân bố lan rộng nhiều vùng: Có thể liên quan đến nguy cơ đột tử tim
3. Ai hay gặp tái cực sớm?
Tái cực sớm phổ biến hơn ở một số nhóm đặc biệt:
-
Nam giới trẻ (tỷ lệ gấp 2–3 lần so với nữ)
-
Vận động viên thể thao cường độ cao (tim thích nghi về điện sinh lý)
-
Người da đen (tỷ lệ cao hơn người da trắng theo nghiên cứu lớn)
-
Người nhịp tim chậm (nhịp chậm làm tăng biểu hiện Ito).
Điều thú vị là ở vận động viên, tái cực sớm được xem là phần của "tim vận động viên" — thích nghi sinh lý bình thường, không phải bệnh lý.
4. Tái cực sớm có nguy hiểm không?
Câu trả lời phụ thuộc hoàn toàn vào kiểu hình ECG cụ thể và bối cảnh lâm sàng. Cộng đồng y khoa đã có sự chuyển đổi quan điểm lớn: trước năm 2008, tái cực sớm gần như luôn được coi là lành tính. Sau các nghiên cứu lớn của Haissaguerre và cộng sự (NEJM 2008), y học nhận ra rằng một số dạng ER có liên quan đến rung thất vô căn và đột tử tim mạch.
4.1. Nguy cơ thấp — lành tính
Tái cực sớm lành tính chiếm đa số trường hợp. Không triệu chứng, tim cấu trúc bình thường.
-
ST dốc lên (ascending ST)
-
Chỉ ở chuyển đạo V2–V4 hoặc bên
-
Biên độ J thấp (<2mm)
-
Vận động viên, nam trẻ khoẻ mạnh
-
Không tiền sử gia đình đột tử
4.2. Nguy cơ trung bình — theo dõi
Cần đánh giá thêm một số yếu tố kết hợp tạo nguy cơ trung gian, cần bác sĩ đánh giá toàn diện.
-
ST nằm ngang (horizontal ST)
-
Biên độ J ≥ 2mm
-
Phân bố ở chuyển đạo dưới (II, III, aVF)
-
Kèm triệu chứng ngất, hồi hộp
-
Tiền sử gia đình bệnh tim di truyền
4.3. Nguy cơ cao — cần can thiệp
Hội chứng tái cực sớm — dạng hiếm gặp, có nguy cơ rung thất thực sự.
-
ST dốc xuống (descending ST)
-
J ≥ 2mm ở chuyển đạo dưới + bên
-
Đã từng bị rung thất hoặc ngừng tim
-
Tiền sử gia đình đột tử dưới 45 tuổi
-
Cơn bão điện — VF tái phát liên tiếp
Tái cực sớm phần lớn không nguy hiểm nhưng một số ít trường hợp có thể liên quan đến loạn nhịp nguy hiểm và đột tử tim.
5. Khi nào cần lo lắng và đi khám ngay?
5.1. Cần cấp cứu ngay (gọi 115 hoặc đến bệnh viện gần nhất)
Không nên chờ đợi nếu xuất hiện bất kỳ dấu hiệu nào sau đây:
-
Ngất đột ngột, đặc biệt: Không có tiền triệu, xảy ra khi đang gắng sức
-
Hồi hộp, trống ngực dữ dội kèm chóng mặt hoặc choáng váng
-
Đau ngực không rõ nguyên nhân
-
Tiền sử gia đình có người đột tử dưới 45 tuổi
Những tình huống này có thể liên quan loạn nhịp nguy hiểm, dù trước đó đã được chẩn đoán tái cực sớm.
5.2. Nên đi khám tim mạch sớm (không cấp cứu nhưng không nên trì hoãn)
Bạn nên đặt lịch khám nếu:
-
Phát hiện tái cực sớm lần đầu trên ECG và chưa được bác sĩ đánh giá
-
Có các triệu chứng dù nhẹ: Ngất thoáng qua / tiền ngất; hồi hộp không rõ nguyên nhân
-
Có tiền sử gia đình: Đột tử tim mạch; bệnh kênh ion di truyền (ví dụ: Brugada, QT dài/ngắn)
6. Chẩn đoán và đánh giá nguy cơ
Bảng dưới đây giúp tóm tắt nhanh các phương pháp đánh giá tái cực sớm trong thực hành lâm sàng:
| Phương pháp | Mục tiêu đánh giá | Nội dung chính | Ý nghĩa lâm sàng |
|---|---|---|---|
| 6.1. ECG 12 chuyển đạo | Phân tầng nguy cơ ban đầu | Đánh giá điểm J (notch/slur), biên độ chênh J, hình dạng ST (dốc lên / ngang / dốc xuống), phân bố chuyển đạo | Bước bắt buộc — quan trọng nhất |
| 6.2. Siêu âm tim Doppler | Loại trừ bệnh tim cấu trúc | Phát hiện HCM, ARVC, rối loạn chức năng thất trái | Giúp phân biệt ER lành tính với bệnh lý tim |
| 6.3. Holter ECG 24–48 giờ | Phát hiện loạn nhịp | Ghi nhận PVC, nhịp nhanh thất ngắn, biến thiên điểm J theo thời gian | Đánh giá nguy cơ loạn nhịp thực tế |
| 6.4. Nghiệm pháp gắng sức / test dược lý | Đánh giá đáp ứng sinh lý | ER lành tính thường mất khi gắng sức; test isoproterenol trong trường hợp chọn lọc | ER mất khi gắng sức → gợi ý lành tính |
| 6.5. Xét nghiệm gen & tư vấn di truyền | Phát hiện bệnh kênh ion | Xét nghiệm SCN5A, KCNJ8, CACNA1C… khi nghi ngờ | Chỉ định có chọn lọc, đặc biệt khi có tiền sử gia đình |
7. Hướng xử trí và điều trị tái cực sớm
7.1. Trường hợp lành tính (đa số)
Phần lớn bệnh nhân có tái cực sớm lành tính:
-
Không cần điều trị thuốc hay can thiệp
-
Chỉ cần: Theo dõi định kỳ và giải thích để giảm lo lắng cho bệnh nhân và gia đình
-
Đây là nhóm chiếm đa số trong thực hành lâm sàng.
7.2. Hội chứng tái cực sớm nguy cơ cao
Áp dụng cho bệnh nhân có:
-
Tiền sử rung thất (VF)
-
Ngừng tim được cứu sống
-
Hoặc nguy cơ loạn nhịp cao
Các lựa chọn điều trị
-
Cấy máy khử rung tim tự động (ICD): Biện pháp bảo vệ quan trọng nhất để phòng đột tử
-
Isoproterenol truyền tĩnh mạch: Dùng trong cơn bão điện (electrical storm) tại ICU
-
Quinidine (nhóm IA): Một trong số ít thuốc có bằng chứng giảm tái phát VF
-
Triệt đốt qua catheter (ablation): Xem xét khi xác định được ổ ngoại tâm thu thất khởi phát. Thực hiện tại trung tâm điện sinh lý chuyên sâu
Điểm quan trọng cần nhớ: phần lớn người được phát hiện tái cực sớm tình cờ (qua khám sức khoẻ định kỳ) hoàn toàn không cần điều trị gì.
Nhiệm vụ của bác sĩ là xác định đúng nhóm nguy cơ — không phải điều trị tất cả, cũng không bỏ sót nhóm thực sự nguy hiểm.
8. Câu hỏi thường gặp
8.1. Tái cực sớm có phải hội chứng Brugada hay không?
Không. Tái cực sớm và Hội chứng Brugada là hai thực thể khác nhau, dù đều có ST chênh lên trên ECG.
-
Brugada: ST “coved-type” ở V1–V3, thường liên quan gen SCN5A
-
Tái cực sớm: thường gặp ở chuyển đạo bên/dưới, đa số lành tính
Cả hai thuộc nhóm J-wave syndromes do cơ chế điện sinh lý tương đồng.
8.2. Vận động viên có tái cực sớm có nên dừng tập không?
Với tái cực sớm lành tính ở vận động viên, hầu hết hướng dẫn quốc tế (ESC Sports Cardiology 2020, AHA) không khuyến cáo dừng tập luyện. Tái cực sớm ở vận động viên thường là thích nghi sinh lý. Tuy nhiên, cần đánh giá toàn diện bằng ECG, siêu âm tim và loại trừ bệnh tim cấu trúc ẩn trước khi kết luận. Quyết định cuối cùng phải dựa trên đánh giá cá nhân của bác sĩ tim mạch thể thao.
8.3. Tái cực sớm có thể biến mất theo thời gian không?
Có — biên độ điểm J trong tái cực sớm có thể thay đổi theo thời gian, theo nhịp tim, thân nhiệt, nồng độ điện giải và trạng thái thần kinh tự chủ. Ở vận động viên khi giảm cường độ tập luyện, hình ảnh ER thường giảm hoặc biến mất. Tuy nhiên, sự biến mất tạm thời không có nghĩa là hết nguy cơ hoàn toàn — đặc biệt với dạng nguy cơ cao, cần theo dõi định kỳ.
8.4. Khám tái cực sớm ở đâu tại Việt Nam?
Tại Việt Nam, các đơn vị có chuyên khoa điện sinh lý tim có thể đánh giá toàn diện tái cực sớm bao gồm: Viện Tim mạch Quốc gia — Bệnh viện Bạch Mai (Hà Nội), Bệnh viện Tim Hà Nội, Bệnh viện Chợ Rẫy và Bệnh viện Đại học Y Dược TP.HCM (TP.HCM), Bệnh viện Trung ương Huế. Bạn nên đến khoa Tim mạch và yêu cầu được khám bởi bác sĩ chuyên về rối loạn nhịp tim hoặc điện sinh lý.
Số lần xem: 12