Viêm Đa Vi Mạch: Nguyên Nhân, Triệu Chứng Và Cách Điều Trị
Viêm đa vi mạch (Microscopic Polyangiitis — MPA) là một bệnh viêm mạch hoại tử hiếm gặp, ảnh hưởng chủ yếu đến các mạch máu nhỏ như tiểu động mạch, mao mạch và tiểu tĩnh mạch. Bệnh đặc trưng bởi sự hiện diện của kháng thể kháng bào tương bạch cầu đa nhân trung tính (ANCA), trong đó phổ biến nhất là p-ANCA (MPO-ANCA).
Hai cơ quan bị tổn thương nặng nề nhất là thận (viêm cầu thận hoại tử tiến triển nhanh — RPGN) và phổi (xuất huyết phế nang lan tỏa). Nếu không được điều trị kịp thời, bệnh có thể dẫn đến suy thận cấp đe dọa tính mạng chỉ trong vài tuần.
Điều trị MPA bao gồm liệu pháp ức chế miễn dịch liều cao (cyclophosphamide hoặc rituximab kết hợp corticosteroid) trong giai đoạn tấn công, sau đó duy trì bằng azathioprine hoặc rituximab nhằm kiểm soát bệnh lâu dài.
Tìm hiểu về viêm đa vi mạch
1. Viêm Đa Vi Mạch Là Gì? Vị Trí Trong Họ Viêm Mạch ANCA
Để hiểu rõ về viêm đa vi mạch, cần đặt bệnh trong hệ thống phân loại viêm mạch toàn thân. Theo Đồng thuận Chapel Hill 2012 — tiêu chuẩn phân loại viêm mạch được sử dụng rộng rãi hiện nay — MPA thuộc nhóm viêm mạch máu nhỏ liên quan ANCA, cùng với:
-
Viêm mạch u hạt kèm viêm đa mạch (GPA, trước đây là Wegener)
-
Viêm đa mạch tăng bạch cầu ái toan (EGPA, trước đây là Churg–Strauss)
Vị trí của MPA trong nhóm viêm mạch ANCA:
-
MPA: p-ANCA / MPO-ANCA ✓ (bài viết này)
-
GPA: c-ANCA / PR3-ANCA chủ yếu
-
EGPA: p-ANCA / MPO-ANCA (~40%)
Điểm khác biệt cốt lõi: MPA không hình thành u hạt (non-granulomatous), đây là tiêu chí quan trọng nhất để phân biệt với GPA. Do đó, MPA thường không gây tổn thương đường hô hấp trên như viêm xoang, viêm tai giữa hay thủng vách ngăn mũi — những biểu hiện điển hình của GPA.
Dịch tễ học:
-
1–3 ca / 1 triệu dân / năm → bệnh hiếm gặp
-
50–60 tuổi → độ tuổi chẩn đoán trung bình
-
70–80% → dương tính MPO-ANCA (p-ANCA)
-
>90% → có tổn thương thận tại thời điểm chẩn đoán
2. Cơ Chế Bệnh Sinh
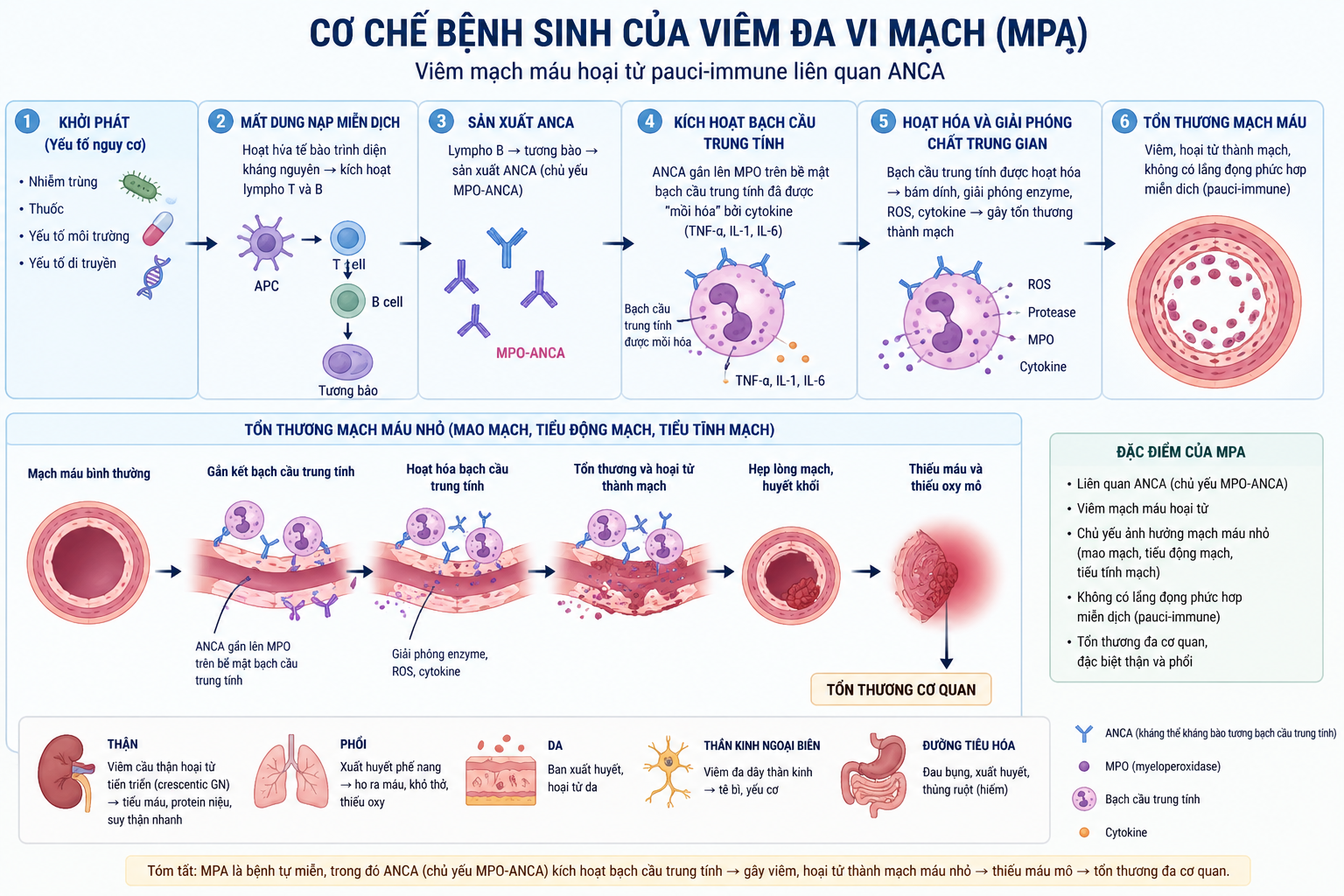
Cơ chế bệnh sinh của MPA xoay quanh một chuỗi sự kiện miễn dịch phức tạp, trong đó kháng thể ANCA đóng vai trò trung tâm. Hiểu cơ chế này giúp giải thích tại sao thuốc ức chế tế bào B (rituximab) và corticosteroid lại là nền tảng điều trị.
Trong điều kiện bình thường, enzyme myeloperoxidase (MPO) nằm yên bên trong hạt bào tương của bạch cầu đa nhân trung tính. Khi có yếu tố khởi kích (nhiễm trùng, thuốc, yếu tố môi trường), một số cá thể có khuynh hướng di truyền bắt đầu sinh ra kháng thể IgG chống lại MPO — đây chính là MPO-ANCA. Những kháng thể này gắn vào bạch cầu trung tính đang "được chuẩn bị" (primed) bởi TNF-α hoặc IL-18 từ viêm nhiễm nền, kích hoạt bạch cầu giải phóng ồ ạt enzyme phân hủy protein và gốc oxy hóa tự do. Kết quả là phá hủy thành vi mạch từ bên trong, gây viêm hoại tử, huyết khối vi mạch và thiếu máu cục bộ mô.
Trong MPA, tổn thương mạch máu xảy ra ở cấp độ vi thể — tiểu động mạch, mao mạch cầu thận và phế nang. Vì vậy, không nhìn thấy viêm mạch trên chụp mạch thông thường. Chẩn đoán đòi hỏi sinh thiết mô (thận, phổi, da) kết hợp với xét nghiệm ANCA — không thể chẩn đoán chỉ bằng hình ảnh học.
3. Triệu Chứng Viêm Đa Vi Mạch
Viêm đa vi mạch (MPA) là bệnh lý toàn thân, có thể ảnh hưởng nhiều cơ quan cùng lúc. Tuy nhiên, thận và phổi là hai cơ quan đích quan trọng nhất, quyết định tiên lượng bệnh.
3.1 Triệu chứng toàn thân (khởi phát sớm, kéo dài nhiều tuần–tháng)
-
Sốt kéo dài không rõ ổ nhiễm trùng (thường 37,5–38,5°C)
-
Mệt mỏi rõ rệt, suy nhược
-
Sụt cân không chủ ý (>5% trong 6 tháng)
-
Đau cơ, đau khớp lan tỏa (không có viêm khớp thực sự)
-
Thiếu máu không giải thích được (do viêm mạn + mất máu vi thể)
3.2 Tổn thương cơ quan đích
THẬN — >90% bệnh nhân
Viêm cầu thận hoại tử tiến triển nhanh (RPGN)
Dấu hiệu:
- Tiểu máu vi thể
- Trụ hồng cầu niệu
- Protein niệu
- Creatinine tăng nhanh
Nếu không điều trị: suy thận hoàn toàn trong 4–16 tuần
Sinh thiết thận:
- Viêm cầu thận hình liềm
- Hoại tử fibrin
- Ít hoặc không lắng đọng miễn dịch (pauci-immune)
PHỔI — 25–50% bệnh nhân
Xuất huyết phế nang lan tỏa (DAH)
Triệu chứng:
- Ho máu
- Khó thở
- Thâm nhiễm phổi hai bên trên X-quang
Có thể tiến triển thành suy hô hấp cấp
Khi kết hợp tổn thương thận → hội chứng thận–phổi → tiên lượng rất xấu
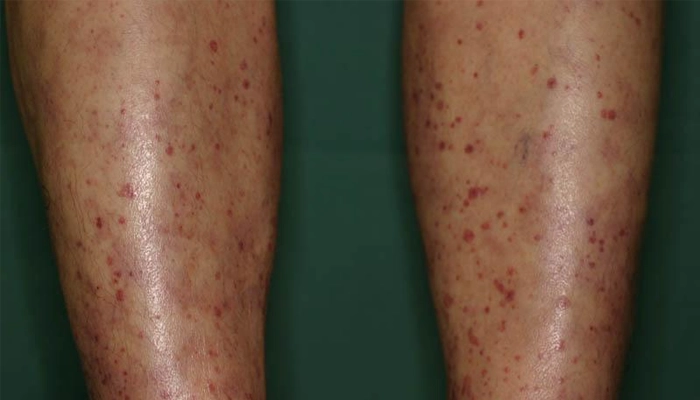
DA — 30–40% bệnh nhân
Ban xuất huyết sờ thấy được (palpable purpura)
- Thường gặp ở hai chi dưới
- Có thể kèm:
- Loét da
- Nhồi máu đầu chi
Sinh thiết da:
- Viêm mạch bạch cầu (leukocytoclastic vasculitis)
Ưu điểm: dễ thực hiện, ít xâm lấn
THẦN KINH — 10–15% bệnh nhân
Viêm đa dây thần kinh (mononeuritis multiplex)
Biểu hiện:
- Yếu cơ
- Tê bì
- Giảm phản xạ không đối xứng
Do thiếu máu vi mạch nuôi thần kinh
Có thể là triệu chứng khởi phát đầu tiên
MẮT — 5–10% bệnh nhân
- Viêm củng mạc
- Viêm mạch võng mạc
Triệu chứng:
- Đỏ mắt
- Đau mắt
- Giảm thị lực
Nguy hiểm: viêm củng mạc hoại tử → nguy cơ thủng nhãn cầu
Hội chứng thận–phổi — Cấp cứu tối khẩn
Gợi ý chẩn đoán khi có đủ:
- Suy thận cấp tiến triển nhanh
- Ho máu
- Thâm nhiễm phổi hai bên
Xem là MPA cho đến khi loại trừ nguyên nhân khác
Tử vong >50% nếu không điều trị kịp
Xử trí ngay:
- Nhập viện ICU
- Ức chế miễn dịch mạnh trong 24–48 giờ
- Hội chẩn khẩn: Thận học + Cơ xương khớp
Khoảng 90% bệnh nhân viêm đa vi mạch (MPA) có tổn thương thận.
4. Chẩn Đoán Viêm Đa Vi Mạch: Tiêu Chuẩn ACR/EULAR 2022
MPA không có một xét nghiệm đơn lẻ nào đủ để chẩn đoán xác định. Theo Tiêu chuẩn phân loại ACR/EULAR 2022, chẩn đoán dựa trên hệ thống tính điểm kết hợp lâm sàng, xét nghiệm, hình ảnh học và mô bệnh học.
-
Xét nghiệm ANCA — Nền tảng chẩn đoán huyết thanh học
-
Tổng phân tích nước tiểu & Protein/Creatinine niệu
-
Sinh thiết thận — Xác nhận chẩn đoán & đánh giá độ nặng
-
CT ngực độ phân giải cao (HRCT) — Đánh giá tổn thương phổi
Xét nghiệm phân biệt chẩn đoán — Loại trừ các bệnh mimickers
-
Kháng thể kháng màng đáy cầu thận (anti-GBM) — loại hội chứng Goodpasture.
-
ANA, anti-dsDNA — loại lupus nephritis.
-
Cấy máu, cấy đờm — loại nhiễm trùng.
-
Sinh thiết tủy — loại bệnh huyết học.
Đây là bước không thể bỏ qua vì điều trị ức chế miễn dịch mạnh có thể gây hại nghiêm trọng nếu chẩn đoán sai.
| Đặc điểm | MPA | GPA (Wegener) | EGPA (Churg-Strauss) |
|---|---|---|---|
| ANCA chủ yếu | MPO-ANCA (p-ANCA) | PR3-ANCA (c-ANCA) | MPO-ANCA (~40%) |
| U hạt | Không | Có (đặc trưng) | Có |
| Đường hô hấp trên | Hiếm | Thường gặp, nặng | Viêm xoang, polyp mũi |
| Tổn thương thận | Rất phổ biến (>90%) | Phổ biến (70%) | Ít gặp hơn (25%) |
| Bạch cầu ái toan máu | Bình thường | Bình thường | Tăng cao (>10%) |
| Hen phế quản | Không | Không | Bắt buộc có |
5. Cách Điều Trị Viêm Đa Vi Mạch
Điều trị MPA không phải chỉ uống thuốc một lần là xong. Bệnh được điều trị theo 4 giai đoạn, mỗi giai đoạn có mục tiêu khác nhau;
-
Giai đoạn tấn công: dập viêm càng nhanh càng tốt
-
Giai đoạn duy trì: giữ bệnh không tái phát
-
Khi tái phát: xử lý kịp thời
-
Theo dõi lâu dài: phòng tác dụng phụ thuốc
5.1. Giai đoạn tấn công (tuần 1–3)
Mục tiêu: đưa bệnh vào lui bệnh trong 3–6 tháng
Thuốc chính:
- Corticoid liều cao (truyền + uống)
- Kết hợp:
- Rituximab (ưu tiên hiện nay)
- Hoặc Cyclophosphamide
Dùng khi bệnh nặng (thận, phổi bị ảnh hưởng)
Đây là giai đoạn quan trọng nhất — quyết định sống còn
5.2. Giai đoạn duy trì (3 tháng – vài năm)
Khi bệnh đã ổn định → chuyển sang thuốc “nhẹ hơn”
Thuốc thường dùng:
- Azathioprine (phổ biến, chi phí thấp)
- Rituximab (hiệu quả tốt hơn ở nhiều trường hợp)
- MMF (khi không dùng được thuốc khác)
Corticoid sẽ được giảm dần rồi ngưng
Thời gian:
- Ít nhất 2–4 năm
- Có thể lâu hơn tùy từng người
5.3. Khi bệnh tái phát
Khoảng 30–40% bệnh nhân có thể tái phát
- Nhẹ: tăng thuốc đang dùng
- Nặng: quay lại phác đồ tấn công
Lưu ý quan trọng:
- ANCA tăng lại không có nghĩa chắc chắn tái phát
- Không điều trị chỉ dựa vào xét nghiệm
5.4. Theo dõi lâu dài (suốt đời)
Không chỉ điều trị bệnh, mà còn phải phòng biến chứng do thuốc
Những việc bắt buộc:
- Phòng nhiễm trùng (đặc biệt viêm phổi do Pneumocystis)
- Bổ sung canxi + vitamin D (tránh loãng xương)
- Theo dõi ung thư bàng quang (nếu dùng cyclophosphamide lâu)
- Kiểm soát huyết áp, bảo vệ thận
- Tiêm phòng cúm, phế cầu
Phác đồ viêm đa vi mạch phụ thuộc vào mức độ nặng và cơ quan bị tổn thương (đặc biệt là thận, phổi).
6. Tiên Lượng & Biến Chứng Dài Hạn
Tiên lượng của MPA đã cải thiện đáng kể trong 30 năm qua nhờ rituximab và các phác đồ ức chế miễn dịch hiện đại. Tuy nhiên bệnh vẫn là một thách thức y khoa nghiêm trọng với tỷ lệ biến chứng đáng kể.
-
75–80%: Tỷ lệ lui bệnh sau điều trị tấn công chuẩn
-
30–40%: Tỷ lệ tái phát trong 5 năm theo dõi
-
20–30%: Tiến triển đến suy thận giai đoạn cuối cần lọc máu
-
82%: Tỷ lệ sống còn 5 năm tại các trung tâm chuyên khoa
Các yếu tố tiên lượng xấu gồm: creatinine huyết thanh lúc chẩn đoán >500 µmol/L, tỷ lệ liềm cầu thận (crescents) >50%, tổn thương phổi nặng cần thở máy, tuổi cao và nhiễm trùng cơ hội liên quan điều trị. Hai nguyên nhân tử vong chính là:
-
(1) nhiễm trùng nặng — hậu quả của ức chế miễn dịch quá mức
-
(2) biến cố tim mạch — hậu quả của viêm hệ thống mạn tính và tác dụng phụ corticosteroid dài hạn.
7. Câu Hỏi Thường Gặp
7.1. Viêm đa vi mạch có chữa khỏi hoàn toàn không?
MPA là bệnh tự miễn mạn tính — hiện chưa có phương pháp chữa khỏi hoàn toàn. Tuy nhiên, lui bệnh hoàn toàn (complete remission) — tức là không còn dấu hiệu bệnh hoạt động — đạt được ở 75–80% bệnh nhân sau điều trị tấn công. Một số bệnh nhân duy trì lui bệnh lâu dài sau khi ngưng thuốc, nhưng khoảng 30–40% sẽ tái phát và cần điều trị lại. Theo dõi định kỳ suốt đời là bắt buộc.
7.2. ANCA dương tính có nghĩa là tôi bị viêm đa vi mạch không?
Không nhất thiết. ANCA dương tính là một trong nhiều tiêu chí chẩn đoán, không phải tiêu chí duy nhất. ANCA cũng có thể dương tính trong: viêm loét đại tràng, viêm đường mật xơ cứng nguyên phát, một số nhiễm trùng và một số thuốc. Chẩn đoán MPA đòi hỏi kết hợp lâm sàng + ANCA + sinh thiết mô, được thực hiện bởi bác sĩ chuyên khoa có kinh nghiệm.
7.3. Trong thời gian điều trị, tôi cần lưu ý gì để tránh biến chứng?
Ba điều quan trọng nhất:
-
(1) Không tự ý ngưng thuốc — dù cảm thấy khỏe hẳn, vì tái phát thường xảy ra khi ngưng thuốc đột ngột
-
(2) Báo bác sĩ ngay khi có sốt, nhiễm trùng — hệ miễn dịch bị ức chế làm tăng nguy cơ nhiễm trùng nặng
-
(3) Kiểm tra định kỳ đầy đủ — xét nghiệm ANCA, creatinine, tổng phân tích nước tiểu theo lịch bác sĩ — không bỏ tái khám dù không có triệu chứng.
7.4. Tôi nên đến đâu để khám và điều trị viêm đa vi mạch tại Việt Nam?
MPA cần được quản lý tại cơ sở có chuyên khoa Cơ xương khớp hoặc Thận học kết hợp với khả năng xét nghiệm ANCA và sinh thiết thận. Tại TP.HCM: BV Chợ Rẫy (Khoa Cơ xương khớp, Thận lọc máu), BV Đại học Y Dược, BV 115. Tại Hà Nội: BV Bạch Mai (Trung tâm Dị ứng – Miễn dịch lâm sàng), BV E. Do bệnh hiếm gặp, đề nghị được hội chẩn đa chuyên khoa nếu có điều kiện.
Số lần xem: 11