Tìm hiểu về tình trạng giả phình mạch chủ
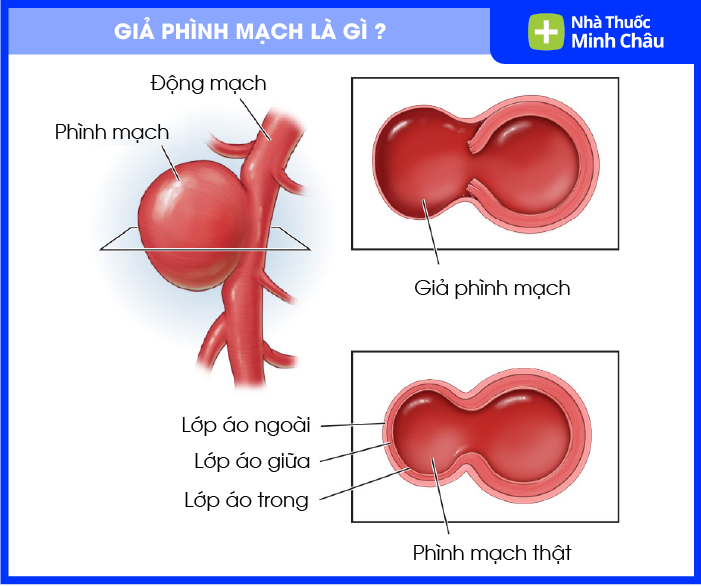
1. Giả Phình Mạch Chủ Là Gì? Khác Gì Phình Mạch Thật?
Để hiểu đúng về giả phình mạch chủ, cần phân biệt rõ với phình mạch chủ thật (true aneurysm). Đây là hai tình trạng có hình ảnh lâm sàng tương tự nhưng hoàn toàn khác nhau về cơ chế hình thành, mức độ nguy hiểm và hướng điều trị.
Phình mạch chủ thật (True aneurysm)
-
Toàn bộ 3 lớp thành mạch bị giãn ra
-
Thành mạch vẫn còn nguyên vẹn, không bị rách
-
Tiến triển chậm và từ từ theo thời gian
-
Nguy cơ vỡ chủ yếu phụ thuộc vào kích thước túi phình
-
Thường liên quan đến xơ vữa động mạch hoặc yếu tố di truyền
Giả phình mạch chủ (Pseudoaneurysm)
-
Máu thoát ra ngoài qua vết rách thành mạch
-
Không còn cấu trúc thành mạch thật sự
-
Được bao quanh bởi mô xơ, mô liên kết hoặc huyết khối tổ chức hóa
-
Tiến triển nhanh, không ổn định
-
Nguy cơ vỡ cao, không phụ thuộc hoàn toàn vào kích thước
-
Thường gặp sau chấn thương, phẫu thuật hoặc nhiễm trùng
Khác với phình mạch thật, thành của giả phình không phải là thành mạch nguyên vẹn mà chỉ là lớp mô bao quanh ổ máu tụ. Điều này khiến cấu trúc trở nên yếu và dễ vỡ đột ngột hơn, ngay cả khi kích thước không lớn.
Một số số liệu lâm sàng
-
Nguy cơ vỡ nếu không điều trị: 40–80%
-
Tỷ lệ tử vong khi vỡ không can thiệp kịp thời: >50%
-
Trường hợp không có triệu chứng khi phát hiện: khoảng 30%
-
Tần suất sau phẫu thuật tim mạch lớn: 2–5%
2. Nguyên Nhân & Yếu Tố Nguy Cơ
Giả phình mạch chủ luôn xuất phát từ một tổn thương làm mất liên tục thành mạch. Tùy theo cơ chế tổn thương ban đầu, bệnh được phân thành các nhóm nguyên nhân chính:
-
Chấn thương ngực kín: Tai nạn giao thông, ngã cao — lực giảm tốc đột ngột xé rách eo ĐMC (isthmus). Chiếm 30–40% trường hợp.
-
Biến chứng sau phẫu thuật tim: Bục anastomosis sau mổ thay ĐMC, sửa van, ghép mạch vành (CABG). Tỷ lệ 2–5% tùy phẫu thuật.
-
Bóc tách ĐMC cũ (type A/B): Áp lực giả lòng không được kiểm soát dần phá vỡ thành còn lại, tạo giả phình muộn.
-
Nhiễm trùng thành mạch (Mycotic): Vi khuẩn (Salmonella, Staphylococcus, lao) phá hủy thành ĐMC. Tiến triển nhanh, nguy cơ vỡ cực cao.
-
Biến chứng can thiệp nội mạch: Sau đặt stent ĐMC, TEVAR/EVAR — rò nội mạch type I hoặc III có thể dẫn đến giả phình muộn.
-
Loét thâm nhập ĐMC (PAU): Mảng xơ vữa loét sâu xuyên qua lớp trong, tạo ổ máu tụ trong thành và tiến triển thành giả phình.
Lưu ý lâm sàng quan trọng: Giả phình sau chấn thương ngực có thể không triệu chứng trong nhiều năm trước khi vỡ đột ngột — được gọi là "chronic traumatic aortic pseudoaneurysm". Tiền sử tai nạn giao thông tốc độ cao hoặc ngã cao trong quá khứ cần được khai thác kỹ ở bệnh nhân có hình ảnh bất thường vùng eo ĐMC.
Việc xác định đúng nguyên nhân và các yếu tố nguy cơ giúp bác sĩ đánh giá nguy cơ vỡ, lựa chọn phương pháp điều trị phù hợp và phòng ngừa biến chứng nguy hiểm.
3. Triệu Chứng Lâm Sàng — Dấu Hiệu Nhận Biết
Giả phình mạch chủ thường không có triệu chứng đặc hiệu cho đến khi kích thước đủ lớn để chèn ép cấu trúc lân cận hoặc ngay trước khi vỡ. Đây là lý do bệnh thường bị bỏ sót hoặc phát hiện muộn.
3.1 Triệu chứng do chèn ép cấu trúc lân cận
-
Đau ngực âm ỉ hoặc đau lưng trên liên tục, không liên quan gắng sức
-
Khàn tiếng kéo dài (chèn ép thần kinh quặt ngược thanh quản trái)
-
Khó nuốt, cảm giác vướng họng (chèn ép thực quản)
-
Khó thở, thở rít (chèn ép khí quản hoặc phế quản trái)
-
Hội chứng Horner (chèn ép chuỗi hạch giao cảm cổ ngực)
-
Phù mặt, cổ (chèn ép tĩnh mạch chủ trên)
3.2 Triệu chứng theo vị trí giả phình
| Vị trí | Triệu chứng đặc trưng | Mức độ cấp cứu |
|---|---|---|
| ĐMC lên & gốc ĐMC | Đau ngực trước, hở van ĐMC, suy tim cấp | Cấp cứu ngay |
| Quai ĐMC | Khàn tiếng, khó nuốt, đột quỵ não | Cấp cứu ngay |
| ĐMC xuống (eo ĐMC) | Đau lưng liên sườn, liệt chi dưới (thiếu máu tủy) | Khẩn cấp trong 24h |
| ĐMC bụng | Đau bụng, khối đập theo mạch sờ thấy, thiếu máu ruột | Khẩn cấp trong 24h |
| Mycotic (nhiễm trùng) | Sốt cao, đau lưng, đau bụng, vãng khuẩn huyết | Cấp cứu tối khẩn |
Dấu hiệu VỠ giả phình — Cấp cứu tính mạng: Đau ngực hoặc đau lưng đột ngột dữ dội kiểu "xé rách", tụt huyết áp nhanh, da tái nhợt, vã mồ hôi lạnh, mất ý thức — đây là dấu hiệu vỡ giả phình mạch chủ. Tỷ lệ tử vong tăng 1–2% mỗi phút không được phẫu thuật. Gọi 115 ngay, không tự di chuyển.
4. Chẩn Đoán Giả Phình Động Mạch Chủ
Chẩn đoán chủ yếu dựa vào hình ảnh học:
-
CTA động mạch chủ: phương pháp quan trọng nhất trong cấp cứu, cho phép xác định nhanh vị trí, kích thước và mức độ tổn thương.
-
MRI: dùng trong trường hợp ổn định, đặc biệt để đánh giá mô mềm hoặc nghi nhiễm trùng.
-
Siêu âm tim qua thực quản (TEE): hỗ trợ đánh giá nhanh tại giường, nhất là vùng gốc động mạch chủ.
-
DSA: dùng trong lập kế hoạch hoặc thực hiện can thiệp nội mạch.
-
Xét nghiệm hỗ trợ: CRP, procalcitonin, chức năng thận và đông máu giúp đánh giá toàn trạng và chuẩn bị điều trị.
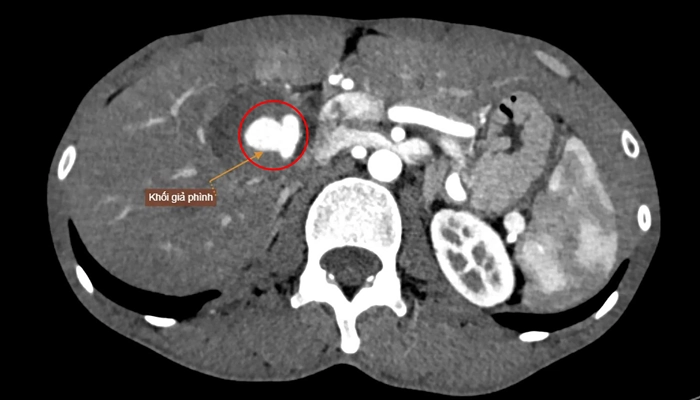
Chụp cắt lớp vi tính có cản quang là phương pháp nhạy và đặc hiệu >95%, hiện được xem là tiêu chuẩn vàng trong chẩn đoán cấp cứu.
5. Cách điều trị giả phình động mạch chủ
Giả phình động mạch chủ luôn cần can thiệp điều trị, không có vai trò cho theo dõi đơn thuần như một số phình mạch thật kích thước nhỏ. Lựa chọn phương pháp và thời điểm can thiệp phụ thuộc vào tình trạng huyết động, vị trí tổn thương, nguyên nhân (đặc biệt là nhiễm trùng) và điều kiện của trung tâm điều trị.
Thời điểm can thiệp:
-
Cấp cứu (trong vài giờ): Áp dụng khi có vỡ hoặc dọa vỡ, tụt huyết áp, hoặc biến chứng cấp như thiếu máu cơ quan. → Cần can thiệp phẫu thuật hoặc nội mạch khẩn.
-
Bán khẩn (trong 24–48 giờ): Dành cho trường hợp giả phình lớn, triệu chứng chèn ép tăng dần hoặc nghi nhiễm trùng chưa vỡ. → Vừa tối ưu nội khoa vừa chuẩn bị can thiệp.
-
Có chuẩn bị (trong 1–2 tuần): Áp dụng cho trường hợp mạn tính, ổn định sau chấn thương hoặc phát hiện tình cờ. → Lập kế hoạch can thiệp chi tiết.
5.1 Can thiệp nội mạch (TEVAR/EVAR) — lựa chọn ưu tiên hiện nay
Can thiệp nội mạch đặt stent-graft (TEVAR cho động mạch chủ ngực, EVAR cho động mạch chủ bụng) hiện là phương pháp được ưu tiên trong đa số trường hợp giả phình mạch chủ.
Cơ chế điều trị là che phủ cổ giả phình, loại bỏ dòng máu đi vào túi giả phình, giúp túi huyết khối hóa và co nhỏ dần theo thời gian.
Ưu điểm:
-
Ít xâm lấn, hồi phục nhanh
-
Tỷ lệ thành công kỹ thuật khoảng 90–95%
-
Giảm đáng kể nguy cơ biến chứng so với phẫu thuật mở
Tuy nhiên, phương pháp này chỉ phù hợp khi giải phẫu thuận lợi, đặc biệt là cổ giả phình đủ dài và không liên quan trực tiếp đến các nhánh mạch quan trọng.
5.2 Phẫu thuật mở — vẫn là lựa chọn quan trọng trong nhiều trường hợp
Phẫu thuật mở được chỉ định khi:
-
Giả phình vùng gốc hoặc động mạch chủ lên
-
Nghi ngờ hoặc xác định giả phình nhiễm trùng
-
Giải phẫu không phù hợp với can thiệp nội mạch
-
Thất bại hoặc biến chứng sau TEVAR/EVAR
Phương pháp này cho phép:
-
Cắt bỏ hoàn toàn túi giả phình
-
Xử lý triệt để mô tổn thương
-
Thay thế bằng mạch nhân tạo
Mặc dù nguy cơ chu phẫu cao hơn, nhưng hiệu quả lâu dài ổn định và ít cần theo dõi hình ảnh phức tạp như stent-graft.
5.3 Điều trị giả phình mạch chủ do nhiễm trùng (mycotic)
Trường hợp này cần phối hợp chặt chẽ giữa kháng sinh và can thiệp mạch máu.
-
Kháng sinh đường tĩnh mạch phổ rộng cần được khởi động ngay sau khi lấy mẫu cấy máu
-
Thời gian điều trị thường tối thiểu 6 tuần
-
Phẫu thuật mở với cắt lọc triệt để thường được ưu tiên hơn can thiệp nội mạch đơn thuần
Trong một số trường hợp, có thể sử dụng mạch tự thân hoặc mạch nhân tạo đã xử lý kháng khuẩn để giảm nguy cơ tái nhiễm.
6. Biến Chứng & Tiên Lượng
Tiên lượng của giả phình mạch chủ phụ thuộc chủ yếu vào nguyên nhân, vị trí và thời điểm can thiệp. Những trường hợp phát hiện sớm (đặc biệt sau chấn thương) thường có kết quả tốt hơn so với giả phình nhiễm trùng hoặc đã vỡ.
Các biến chứng thường gặp:
-
Vỡ túi giả phình: nguy cơ tử vong rất cao nếu không cấp cứu kịp thời
-
Liệt chi dưới: do thiếu máu tủy sống sau can thiệp TEVAR (khoảng 2–5%)
-
Đột quỵ não: do thuyên tắc trong can thiệp vùng quai động mạch chủ
-
Rò nội mạch (endoleak): biến chứng thường gặp sau đặt stent-graft, có thể cần can thiệp lại
-
Di lệch hoặc gãy stent: cần theo dõi dài hạn bằng chẩn đoán hình ảnh
-
Tái phát nhiễm trùng: đặc biệt nguy hiểm trong giả phình do nhiễm khuẩn (mycotic)
-
Suy thận cấp: liên quan đến thuốc cản quang hoặc phẫu thuật kẹp động mạch chủ
7. Theo dõi sau điều trị
Sau điều trị, bệnh nhân cần được theo dõi suốt đời bằng hình ảnh học định kỳ.
7.1. Lịch theo dõi khuyến nghị:
Sau can thiệp TEVAR/EVAR:
-
1 tháng
-
6 tháng
-
12 tháng
-
Sau đó mỗi 1–2 năm
CTA là phương pháp tiêu chuẩn, tuy nhiên MRA có thể thay thế trong một số trường hợp để giảm phơi nhiễm tia X.
7.2. Kiểm soát lâu dài:
-
Duy trì huyết áp <120/80 mmHg
-
Ngừng hút thuốc lá
-
Kiểm soát lipid máu
-
Theo dõi chức năng thận định kỳ
Đây không phải là bệnh có thể điều trị một lần dứt điểm, do vẫn tồn tại nguy cơ rò nội mạch muộn, tái phát hoặc xuất hiện tổn thương mới.
8. Câu Hỏi Thường Gặp
8.1. Giả phình mạch chủ có nhất thiết phải phẫu thuật không?
Có — giả phình mạch chủ luôn cần can thiệp điều trị, không có phác đồ theo dõi bảo tồn đơn thuần. Tuy nhiên, "can thiệp" ngày nay không nhất thiết là phẫu thuật mở truyền thống. Nhiều trường hợp có thể điều trị thành công bằng đặt stent-graft qua da (TEVAR/EVAR) — ít xâm lấn hơn rất nhiều, thời gian phục hồi ngắn hơn.
8.2. Sau phẫu thuật tim, tôi có nguy cơ bị giả phình không?
Có. Giả phình là biến chứng có thể gặp sau bất kỳ phẫu thuật tim nào liên quan đến ĐMC (thay van, thay đoạn ĐMC, mổ tim hở). Tỷ lệ khoảng 2–5%. Vì lý do này, siêu âm tim và CTA định kỳ sau mổ là cần thiết để phát hiện sớm biến chứng này trước khi vỡ.
8.3. Tai nạn giao thông từ nhiều năm trước có thể gây giả phình bây giờ không?
Có — đây là "giả phình chấn thương mạn tính" (chronic traumatic pseudoaneurysm). Lực giảm tốc mạnh trong tai nạn có thể tạo ra tổn thương thành ĐMC không vỡ ngay, được bao quanh bởi mô xơ và tồn tại nhiều năm mà không triệu chứng, sau đó vỡ đột ngột. Tiền sử tai nạn xe tốc độ cao cần được khai thác khi phát hiện bất thường eo ĐMC trên hình ảnh học.
8.4. Tôi nên đến đâu để khám nếu nghi ngờ?
Cần đến ngay cơ sở có đơn vị Phẫu thuật mạch máu và Can thiệp nội mạch chuyên sâu. Tại TP.HCM: BV Chợ Rẫy (Khoa Phẫu thuật Tim mạch–Lồng ngực), BV Đại học Y Dược, BV Tim Tâm Đức. Tại Hà Nội: Viện Tim mạch Quốc gia BV Bạch Mai, BV Hữu nghị Việt Đức (Khoa Phẫu thuật Mạch máu). Nếu đang có triệu chứng cấp tính, gọi 115 ngay.