Hẹp Động Mạch Chi Dưới: Nguyên Nhân, Triệu Chứng Và Cách Điều Trị
Đau chân khi đi bộ là triệu chứng thường bị bỏ qua, nhưng có thể là dấu hiệu sớm của hẹp động mạch chi dưới (Peripheral Artery Disease – PAD). Đây là bệnh lý mạch máu phổ biến, tiến triển âm thầm và có thể dẫn đến thiếu máu nuôi chi, loét hoặc hoại tử nếu không được phát hiện và điều trị kịp thời.
Tìm hiểu về hẹp động mạch chi dưới
1. Hẹp Động Mạch Chi Dưới Là Gì?
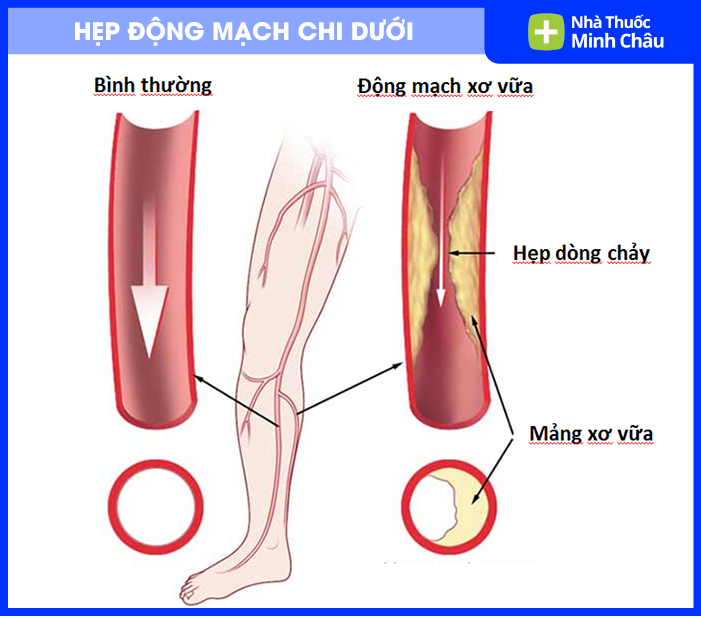
Hẹp động mạch chi dưới là tình trạng lòng các động mạch cung cấp máu cho chân (từ động mạch chậu đến động mạch bàn chân) bị thu hẹp do mảng xơ vữa (atherosclerotic plaque) tích tụ trên thành mạch, làm giảm lưu lượng máu đến cơ và mô của chi dưới.
Khi động mạch hẹp trên 50% đường kính, lưu lượng máu giảm rõ rệt khi gắng sức. Hẹp trên 70–80% dẫn đến thiếu máu ngay cả lúc nghỉ ngơi. Tắc hoàn toàn có thể gây hoại tử, đe dọa phải đoạn chi.
Sự khác biệt quan trọng: PAD không chỉ là "bệnh của chân" — nó là biểu hiện toàn thân của xơ vữa động mạch. Người mắc PAD có nguy cơ nhồi máu cơ tim và đột quỵ cao gấp 2–4 lần người bình thường (nguồn: ESC Guidelines 2017).
2. Dịch Tễ Học Tại Việt Nam
Theo các nghiên cứu trong nước và khu vực Đông Nam Á, tỷ lệ mắc PAD ở người trên 60 tuổi tại Việt Nam dao động từ 12–18%, trong đó phần lớn chưa được chẩn đoán. Với dân số già hóa nhanh cùng tỷ lệ đái tháo đường và hút thuốc lá cao, gánh nặng của bệnh này ngày càng tăng.
Đáng lo ngại là hơn 50% bệnh nhân PAD không có triệu chứng điển hình hoặc nhầm lẫn triệu chứng với đau khớp, thoái hóa cột sống, dẫn đến chẩn đoán muộn.
3. Nguyên Nhân Và Yếu Tố Nguy Cơ
3.1. Nguyên nhân chính
Xơ vữa động mạch (atherosclerosis) chiếm trên 90% nguyên nhân PAD. Đây là quá trình lắng đọng lipid, calcium và mô xơ lên thành động mạch, diễn ra âm thầm trong nhiều thập kỷ trước khi gây triệu chứng. Các nguyên nhân ít gặp hơn gồm: viêm mạch máu, thuyên tắc mạch, hội chứng bẫy cơ popliteal.
3.2. Các yếu tố nguy cơ
-
Hút thuốc lá: yếu tố nguy cơ mạnh nhất, tăng nguy cơ PAD gấp 2–4 lần, đẩy nhanh tiến triển bệnh
-
Đái tháo đường: làm tổn thương thành mạch và thần kinh ngoại biên, gây PAD nặng và lan rộng hơn
-
Tăng huyết áp: tăng lực tác động lên thành mạch, thúc đẩy xơ vữa
-
Rối loạn lipid máu: LDL-C cao là nguyên liệu trực tiếp tạo mảng xơ vữa
-
Tuổi cao: nguy cơ tăng đáng kể sau 50 tuổi, đặc biệt sau 65 tuổi
-
Tiền sử bệnh tim mạch: nhồi máu cơ tim, đột quỵ, bệnh mạch vành
-
Béo phì, ít vận động: thúc đẩy các yếu tố nguy cơ trên
-
Suy thận mạn, viêm mạch tự miễn
Hút thuốc lá là yếu tố nguy cơ làm tăng khả năng mắc bệnh hẹp động mạch chi dưới.
4. Triệu Chứng Hẹp Động Mạch Chi Dưới
Trong lâm sàng, tôi sử dụng phân độ Fontaine để đánh giá mức độ nặng của PAD và định hướng điều trị. Đây là hệ thống phân loại được sử dụng rộng rãi nhất thế giới:
| Giai đoạn | Mô tả lâm sàng | Triệu chứng đặc trưng | Mức độ |
|---|---|---|---|
| Fontaine I | Không triệu chứng | Hẹp có ý nghĩa nhưng chưa gây triệu chứng, phát hiện qua sàng lọc ABI | Nhẹ |
| Fontaine IIa | Đau cách hồi nhẹ | Đau bắp chân khi đi bộ >200m, nghỉ hết đau | Trung bình |
| Fontaine IIb | Đau cách hồi nặng | Đau bắp chân khi đi <200m, hạn chế sinh hoạt rõ | Trung bình |
| Fontaine III | Đau khi nghỉ | Đau bàn chân/ngón chân khi nằm nghỉ, đặc biệt về đêm, bệnh nhân phải thõng chân xuống | Nặng |
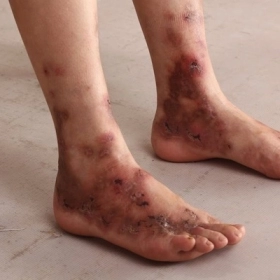
| Fontaine IV | Loét / Hoại tử | Vết thương không lành, loét thiếu máu, hoại thư khô hoặc ướt — nguy cơ đoạn chi cao | Rất nặng |
Các dấu hiệu nhận biết sớm tại nhà
-
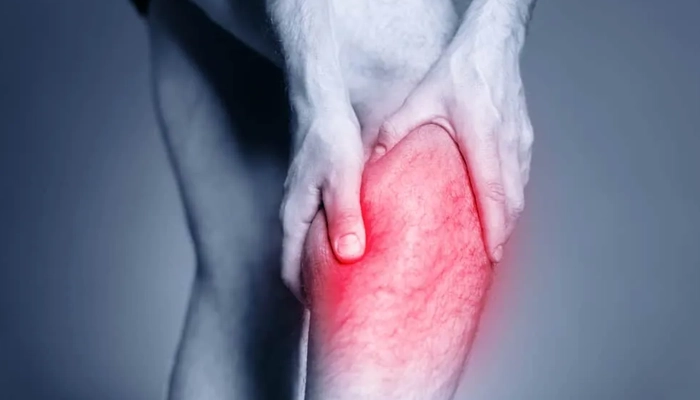
Đau cách hồi: Đau bắp chân, đùi hoặc mông khi đi bộ, biến mất sau nghỉ 2–5 phút — triệu chứng sớm và đặc trưng nhất
-
Chân lạnh bất thường: Một hoặc hai chân lạnh hơn bình thường dù thời tiết không lạnh, chênh lệch nhiệt độ hai chân rõ ràng
-
Thay đổi da & móng: Da chân nhợt nhạt, bóng, mỏng; lông chân thưa hoặc mất; móng chân dày, mọc chậm bất thường
-
Đổi màu da: Chân tím tái khi thõng xuống, trắng bệch khi nâng cao — dấu hiệu thiếu máu nặng (Fontaine III–IV)
-
Vết thương lâu lành: Vết xước, loét nhỏ ở ngón chân hay bàn chân không lành sau 2 tuần — cần khám mạch máu khẩn
-
Mạch mu chân yếu/mất: Không bắt được mạch mu chân hoặc mạch chày sau khi tự kiểm tra — dấu hiệu tắc mạch đáng kể
Đừng nhầm lẫn — Phân biệt đau cách hồi mạch máu với đau thần kinh tọa
Đau cách hồi mạch máu: xuất hiện khi đi bộ, biến mất sau nghỉ vài phút, vị trí đau ổn định (bắp chân, đùi)
Đau thần kinh tọa: có thể đau cả khi ngồi/nằm, kèm tê bì, lan theo đường thần kinh, không liên quan nhịp đi bộ
Đau chân khi đi bộ có thể là dấu hiệu sớm của hẹp động mạch chi dưới và không nên bị bỏ qua.
5. Chẩn Đoán Hẹp Động Mạch Chi Dưới
5.1. Chỉ số ABI (Ankle-Brachial Index) — Tiêu chuẩn vàng sàng lọc PAD
ABI là tỷ số giữa huyết áp tâm thu ở cổ chân và huyết áp tâm thu ở cánh tay, đo bằng máy Doppler cầm tay. Xét nghiệm đơn giản, không đau, thực hiện trong 15 phút, và cực kỳ có giá trị:
| Giá trị ABI | Mức độ | Phân loại Fontaine | Ý nghĩa lâm sàng |
|---|---|---|---|
| ≥ 0.90 | Bình thường | — | Không có PAD |
| 0.70 – 0.89 | Hẹp nhẹ – vừa | Fontaine I – IIa | Có PAD mức độ nhẹ |
| 0.40 – 0.69 | Hẹp nặng | Fontaine IIb – III | Thiếu máu chi rõ rệt |
| < 0.40 | Nguy kịch | Fontaine IV | Thiếu máu chi trầm trọng, nguy cơ hoại tử |
ABI là phương pháp sàng lọc đơn giản, không xâm lấn nhưng có giá trị cao trong phát hiện sớm bệnh động mạch chi dưới.
5.2. Các phương pháp chẩn đoán bổ sung
-
Siêu âm Doppler mạch máu: đánh giá vị trí, mức độ hẹp và đặc điểm mảng xơ vữa — là bước tiếp theo sau khi ABI bất thường.
-
CT mạch máu (CTA) hoặc MRI mạch máu (MRA): dựng hình toàn bộ hệ động mạch chi dưới 3D, giúp lên kế hoạch can thiệp hoặc phẫu thuật chính xác.
-
Chụp mạch DSA (Digital Subtraction Angiography): tiêu chuẩn vàng cho can thiệp, thực hiện đồng thời với nong/đặt stent trong cùng một lần thủ thuật.
6. Phương Pháp Điều Trị Hiện Đại
Điều trị hẹp động mạch chi dưới (Peripheral Artery Disease – PAD) nhằm giảm triệu chứng, cải thiện lưu lượng máu và ngăn ngừa biến chứng như hoại tử hoặc cắt cụt chi. Tùy mức độ bệnh, điều trị bao gồm thay đổi lối sống, dùng thuốc và can thiệp mạch máu.
6.1. Điều trị nội khoa
-
Thuốc kháng kết tập tiểu cầu: Aspirin 75–100mg/ngày hoặc Clopidogrel — giảm nguy cơ huyết khối, nhồi máu cơ tim và đột quỵ
-
Statin (thuốc hạ lipid): Atorvastatin, Rosuvastatin — không chỉ hạ LDL mà còn ổn định mảng xơ vữa, giảm viêm
-
Kiểm soát huyết áp: mục tiêu <130/80 mmHg với thuốc ức chế men chuyển (ACE-I) hoặc ARB
-
Kiểm soát đường huyết: HbA1c <7% ở bệnh nhân đái tháo đường
-
Cilostazol: thuốc giãn mạch và ức chế tiểu cầu — cải thiện đau cách hồi rõ rệt trong 3 tháng đầu
-
Cai thuốc lá tuyệt đối — không cai thuốc lá, mọi can thiệp khác đều kém hiệu quả
6.2. Can thiệp nội mạch (ít xâm lấn):
Áp dụng khi triệu chứng nặng hoặc không đáp ứng điều trị nội khoa:
-
Nong bóng (angioplasty)
-
Đặt stent mạch máu
-
Khoan mảng xơ vữa (atherectomy)
Ưu điểm: ít xâm lấn, thời gian hồi phục nhanh, cải thiện lưu lượng máu hiệu quả.
6.3. Phẫu thuật tái thông mạch máu:
Dành cho các trường hợp tổn thương nặng hoặc giải phẫu phức tạp:
-
Phẫu thuật bắc cầu (bypass)
-
Bóc nội mạc động mạch (endarterectomy)
Giúp phục hồi lưu lượng máu khi can thiệp nội mạch không hiệu quả hoặc không phù hợp.
6.4. Điều trị giai đoạn nặng (thiếu máu chi trầm trọng):
Đây là tình trạng cấp cứu mạch máu, cần xử trí khẩn cấp:
-
Đau khi nghỉ
-
Loét hoặc hoại tử chi
Hướng xử trí:
-
Cần tái thông mạch máu khẩn cấp để cứu chi
-
Nếu không thể phục hồi tuần hoàn → cắt cụt chi nhằm bảo toàn tính mạng
Lựa chọn phương pháp điều trị phụ thuộc vào mức độ tổn thương, triệu chứng lâm sàng và tình trạng toàn thân của người bệnh
7. Biến Chứng Nguy Hiểm Nếu Không Điều Trị
Nhiều bệnh nhân chủ quan vì đau chân không dữ dội. Nhưng PAD không được điều trị dẫn đến các biến chứng nghiêm trọng:
-
Loét bàn chân không lành — đặc biệt nguy hiểm ở bệnh nhân đái tháo đường, có thể tiến triển nhanh trong vài tuần
-
Hoại thư khô hoặc ướt — mô chết do không được cấp máu, có thể lan rộng lên bàn chân và cẳng chân
-
Đoạn chi — cắt cụt ngón, bàn chân hoặc cẳng chân nếu hoại thư lan rộng và không thể tái lưu thông
-
Nhồi máu cơ tim và đột quỵ — nguyên nhân tử vong hàng đầu ở bệnh nhân PAD, do xơ vữa toàn thân
-
Thiếu máu chi cấp tính — cấp cứu khẩn cấp khi cục huyết khối gây tắc đột ngột
Tin vui: Phát hiện sớm cho tiên lượng rất tốt: Bệnh nhân PAD được phát hiện ở giai đoạn Fontaine I–IIa và tuân thủ điều trị tốt có thể sống bình thường, không bị đoạn chi với tỷ lệ bảo tồn chi sau 5 năm trên 95%. Can thiệp sớm cũng giảm đáng kể nguy cơ biến cố tim mạch.
8. Phòng Ngừa Và Chăm Sóc Tại Nhà
8.1. Kiểm soát yếu tố nguy cơ
-
Bỏ thuốc lá ngay hôm nay là biện pháp đơn lẻ hiệu quả nhất để làm chậm tiến triển PAD và giảm nguy cơ tim mạch. Chỉ 1 năm sau khi bỏ thuốc, nguy cơ đã giảm đáng kể.
-
Kiểm soát chặt đường huyết, huyết áp và mỡ máu theo đúng mục tiêu bác sĩ đề ra — không tự ý dừng thuốc.
8.2. Chăm sóc bàn chân đặc biệt (đặc biệt cho bệnh nhân đái tháo đường)
-
Kiểm tra bàn chân mỗi ngày, nhất là kẽ ngón — tìm vết nứt, phồng rộp, đổi màu
-
Rửa chân bằng nước ấm (kiểm tra nhiệt độ bằng khuỷu tay, không dùng ngón tay vì giảm cảm giác)
-
Dưỡng ẩm lòng bàn chân, tránh kẽ ngón; cắt móng thẳng ngang
-
Luôn mang giày dép phù hợp, có đệm lót — không đi chân trần dù trong nhà
-
Không ngâm chân nước nóng, không dùng túi chườm nóng (mất cảm giác nhiệt)
8.3. Vận động thông minh
Đi bộ đều đặn mỗi ngày 30–45 phút là "thuốc" tốt nhất kích thích mạch bàng hệ. Không vì đau cách hồi mà ngừng vận động hoàn toàn — hãy hỏi bác sĩ về chương trình tập luyện có giám sát phù hợp với giai đoạn bệnh của bạn.
Kết luận
Hẹp động mạch chi dưới (Peripheral Artery Disease – PAD) là bệnh lý mạch máu phổ biến nhưng thường bị bỏ sót ở giai đoạn sớm. Triệu chứng điển hình như đau chân khi đi bộ (đau cách hồi) là dấu hiệu cảnh báo quan trọng, không nên xem nhẹ.
Bệnh có thể tiến triển âm thầm, nhưng nếu không được phát hiện và điều trị kịp thời, có thể dẫn đến thiếu máu chi trầm trọng, loét, hoại tử và thậm chí phải cắt cụt chi.
Tin tốt là PAD hoàn toàn có thể kiểm soát hiệu quả nếu:
-
Phát hiện sớm
-
Thay đổi lối sống (đặc biệt là bỏ thuốc lá)
-
Điều trị đúng phương pháp (nội khoa hoặc can thiệp)
Số lần xem: 15