Bệnh cầu thận tơ huyết miễn dịch: Nguyên nhân, dấu hiệu và hướng điều trị
- 1. Bệnh cầu thận tơ huyết miễn dịch là gì?
- 2. Nguyên nhân trực tiếp và cơ chế sinh lý bệnh
- 3. Yếu tố nguy cơ ảnh hưởng đến tiến triển bệnh
- 4. Triệu chứng của bệnh cầu thận tơ huyết miễn dịch
- 4. Phân loại và giai đoạn tiến triển của bệnh
- 5. Biến chứng nguy hiểm có thể xảy ra
- 6. Khi nào cần đi khám bác sĩ ngay lập tức?
- 7. Phương pháp điều trị và xử lý y khoa
- 8. Cách phòng ngừa đợt bùng phát và hỗ trợ
- 9. Câu hỏi thường gặp
- Kết luận
- Tài liệu tham khảo
Mặc dù hiếm gặp, Bệnh cầu thận tơ huyết miễn dịch đòi hỏi sự quan tâm đặc biệt trong chẩn đoán và điều trị. Việc phát hiện sớm các dấu hiệu tổn thương thận đóng vai trò quan trọng trong việc bảo tồn chức năng lọc của thận. Nội dung dưới đây sẽ giúp bạn hiểu rõ hơn về cơ chế bệnh sinh cũng như các phương pháp quản lý hiện đại, từ đó chủ động hơn trong việc chăm sóc và bảo vệ sức khỏe lâu dài.
Tìm hiểu về bệnh cầu thận tơ huyết miễn dịch
1. Bệnh cầu thận tơ huyết miễn dịch là gì?
Về mặt giải phẫu bệnh, tình trạng này liên quan đến việc hình thành các vi cấu trúc dạng sợi trong nhu mô thận. Những sợi tơ huyết này không phải là thành phần tự nhiên mà là hệ quả của sự rối loạn protein. Khi chúng tích tụ quá mức, màng đáy cầu thận sẽ bị dày lên và trở nên xơ cứng.
Sự hiện diện của các sợi này làm cản trở quá trình trao đổi chất tại các đơn vị lọc nhỏ nhất. Khác với các bệnh thận thông thường, tổn thương ở đây mang tính chất cấu trúc bền vững và khó tự hồi phục. Việc chẩn đoán xác định thường chỉ có thể thực hiện thông qua sinh thiết thận và soi dưới kính hiển vi điện tử.
Hầu hết người mắc bệnh thường ở độ tuổi trung niên, tuy nhiên các trường hợp trẻ tuổi vẫn có thể ghi nhận. Do tính chất hiếm gặp, bệnh thường bị chẩn đoán nhầm với các dạng viêm cầu thận màng hoặc bệnh amyloidosis. Hiểu đúng bản chất bệnh giúp chúng ta tránh được những lo lắng không cần thiết và tập trung vào điều trị.
2. Nguyên nhân trực tiếp và cơ chế sinh lý bệnh
Nguyên nhân trực tiếp gây ra bệnh cầu thận tơ huyết miễn dịch bắt nguồn từ sự lắng đọng bất thường của các Immunoglobulin. Các protein miễn dịch này bị biến đổi cấu trúc và kết tụ lại thành các bó sợi lớn kẹt tại cầu thận.
-
Sự lắng đọng Immunoglobulin G:
-
Các kháng thể IgG kết tủa.
-
Hình thành cấu trúc sợi tơ huyết.
-
Tích tụ tại màng đáy cầu thận.
-
Gây viêm mô kẽ xung quanh thận.
-
-
Cơ chế phá hủy màng lọc:
-
Làm thay đổi điện tích màng lọc.
-
Phá vỡ hàng rào ngăn protein máu.
-
Kích hoạt các tế bào gây viêm.
-
Thúc đẩy quá trình xơ hóa sớm.
-
Cơ chế sinh lý bệnh này tạo ra một áp lực lớn lên các tế bào chân giả của cầu thận. Khi các tế bào này bị tổn thương, lượng đạm thoát ra nước tiểu sẽ tăng lên nhanh chóng và kéo dài. Quá trình này diễn ra liên tục, dần dần thay thế các đơn vị thận khỏe mạnh bằng mô sẹo.
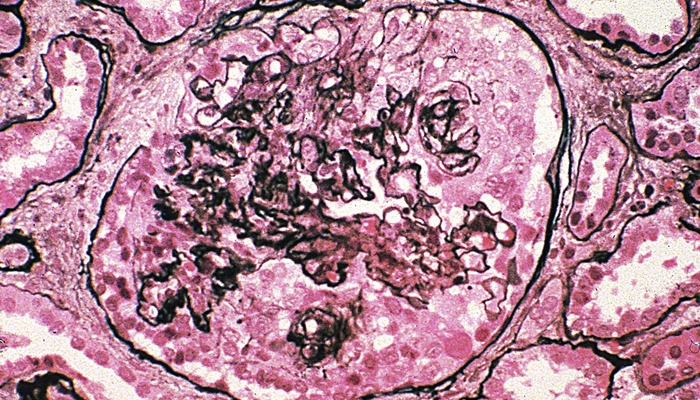
Hình ảnh mô học viêm cầu thận dạng tơ huyết kèm theo liềm tế bào (nhuộm bạc Jones)
3. Yếu tố nguy cơ ảnh hưởng đến tiến triển bệnh
Mặc dù nguyên nhân cốt lõi là sự rối loạn protein, một số yếu tố có thể thúc đẩy bệnh tiến triển nặng hơn. Việc nhận diện các yếu tố này giúp người bệnh có kế hoạch dự phòng và thay đổi lối sống kịp thời.
-
Bệnh lý nền và hệ thống:
-
Mắc các bệnh tự miễn hệ thống.
-
Tiền sử bị viêm gan C mạn.
-
Rối loạn tăng sinh tế bào B.
-
-
Yếu tố nội sinh và di truyền:
-
Độ tuổi trên 40 tuổi thường gặp.
-
Nam giới có tỷ lệ cao hơn.
-
Sự hiện diện của một số kháng nguyên.
-
-
Yếu tố tác động từ môi trường:
-
Tiếp xúc hóa chất độc hại thường.
-
Chế độ ăn quá nhiều muối, đạm.
-
Tình trạng béo phì hoặc tiểu đường.
-
Nhiều nghiên cứu chỉ ra mối liên hệ chặt chẽ giữa bệnh lý này với tình trạng rối loạn protein máu đơn dòng. Các yếu tố nguy cơ này không trực tiếp gây bệnh nhưng làm tăng độ nhạy cảm của thận trước các tác nhân viêm. Việc kiểm soát tốt các bệnh đồng mắc giúp làm chậm tốc độ suy giảm chức năng thận.
4. Triệu chứng của bệnh cầu thận tơ huyết miễn dịch
Triệu chứng của bệnh cầu thận tơ huyết miễn dịch thường khởi phát từ từ và không có biểu hiện đau đớn rõ rệt. Người bệnh thường chỉ phát hiện ra những bất thường khi tình trạng phù nề đã bắt đầu lan rộng.
-
Dấu hiệu qua đường tiết niệu:
-
Nước tiểu có bọt trắng, lâu tan.
-
Lượng nước tiểu giảm đi rõ rệt.
-
Có thể thấy máu trong nước tiểu.
-
-
Biểu hiện phù và tăng áp:
-
Phù mặt và mi mắt mỗi sáng.
-
Phù chân, đặc biệt vùng mắt cá.
-
Chỉ số huyết áp thường xuyên cao.
-
-
Triệu chứng toàn thân đi kèm:
-
Cảm giác mệt mỏi, thiếu năng lượng.
-
Ăn uống kém, hay có buồn nôn.
-
Đau mỏi vùng thắt lưng thường xuyên.
-
Tình trạng protein niệu ở mức cao thường dẫn đến hội chứng thận hư hoàn chỉnh trên lâm sàng. Huyết áp cao thứ phát do bệnh thận cũng là một dấu hiệu phổ biến cần được theo dõi sát sao.
Nếu không được phát hiện sớm, người bệnh có thể bước vào giai đoạn suy thận mà không hề hay biết.
4. Phân loại và giai đoạn tiến triển của bệnh
Bệnh thường được phân loại dựa trên thành phần của các sợi lắng đọng và sự có mặt của các kháng thể. Cách phân loại này giúp bác sĩ định hướng phác đồ điều trị ức chế miễn dịch phù hợp nhất.
-
Bệnh cầu thận tơ huyết (Fibrillary):
-
Các sợi có kích thước 16-24nm.
-
Thường liên quan đến kháng thể IgG.
-
Nguy cơ suy thận tiến triển nhanh.
-
-
Bệnh cầu thận vi ống (Immunotactoid):
-
Các vi ống có kích thước >30nm.
-
Liên quan đến rối loạn tế bào B.
-
Thường đi kèm với bệnh bạch cầu.
-
Tiến triển của bệnh thường chia thành giai đoạn sớm với protein niệu đơn thuần và giai đoạn muộn có suy giảm chức năng lọc. Khoảng 50% bệnh nhân có thể tiến triển đến suy thận giai đoạn cuối trong vòng vài năm nếu không điều trị. Việc xác định đúng phân loại giúp tiên lượng chính xác hơn về khả năng đáp ứng với thuốc.
5. Biến chứng nguy hiểm có thể xảy ra
Biến chứng đáng ngại nhất là tình trạng suy thận mạn tính không thể đảo ngược, đòi hỏi phải can thiệp thay thế thận. Khi chức năng thận suy giảm, toàn bộ hệ thống cơ quan khác trong cơ thể cũng sẽ bị ảnh hưởng nghiêm trọng.
-
Biến chứng tim mạch và áp lực:
-
Suy tim sung huyết do giữ nước.
-
Tai biến mạch máu não do huyết áp cao.
-
-
Biến chứng chuyển hóa và máu:
-
Rối loạn điện giải gây loạn nhịp.
-
Thiếu máu mạn tính do thiếu hormone.
-
Suy dinh dưỡng do mất đạm nặng.
-
-
Biến chứng nhiễm trùng và tắc mạch:
-
Dễ bị viêm phổi, nhiễm trùng da.
-
Nguy cơ tắc mạch phổi nguy hiểm.
-
Việc mất các protein bảo vệ qua nước tiểu làm suy yếu khả năng phòng vệ của hệ miễn dịch tự nhiên. Người bệnh cũng dễ gặp phải tình trạng tăng mỡ máu nặng,
6. Khi nào cần đi khám bác sĩ ngay lập tức?
Bạn nên chủ động đặt lịch khám chuyên khoa ngay khi phát hiện tình trạng nước tiểu có bọt kéo dài trên một tuần. Đặc biệt, nếu tình trạng phù chân hoặc phù mặt xuất hiện đột ngột, đây là dấu hiệu thận đang quá tải.
-
Các dấu hiệu cần lưu tâm đặc biệt:
-
Tăng cân nhanh trên 2kg/tuần bất thường.
-
Huyết áp đo tại nhà >140/90 mmHg.
-
Nước tiểu có màu đỏ hoặc sẫm.
-
-
Dấu hiệu cảnh báo suy thận cấp:
-
Lượng nước tiểu ít hơn 500ml/ngày.
-
Buồn nôn, nôn mửa liên tục, chán ăn.
-
Cảm giác khó thở khi nằm đầu thấp.
-
Phát hiện bệnh ở giai đoạn sớm giúp bác sĩ có cơ hội bảo tồn các đơn vị thận còn lại bằng thuốc. Đừng chủ quan khi thấy sức khỏe vẫn ổn định, vì bệnh thận thường diễn tiến âm thầm cho đến giai đoạn muộn. Việc thực hiện các xét nghiệm máu và nước tiểu định kỳ là cách tốt nhất để bảo vệ chính mình.
7. Phương pháp điều trị và xử lý y khoa
Hiện nay, phác đồ điều trị chủ yếu tập trung vào việc giảm viêm và ngăn chặn sự hình thành thêm các sợi tơ huyết. Việc điều trị cần sự phối hợp chặt chẽ giữa bác sĩ thận học và bệnh nhân để đạt hiệu quả tối ưu.
-
Sử dụng thuốc ức chế miễn dịch:
-
Thuốc Corticosteroid liều cao giảm viêm.
-
Thuốc ức chế tế bào B đặc hiệu.
-
Các liệu pháp sinh học tiên tiến mới.
-
-
Kiểm soát các chỉ số huyết áp:
-
Dùng thuốc ức chế men chuyển (ACE).
-
Thuốc chẹn thụ thể giảm đạm niệu.
-
Duy trì huyết áp mục tiêu ổn định.
-
-
Điều trị hỗ trợ và thay thế:
-
Thuốc lợi tiểu giúp giảm phù nề.
-
Điều chỉnh chế độ ăn giảm đạm.
-
Chạy thận nhân tạo khi suy nặng.
-
Mục tiêu chính là đưa bệnh vào trạng thái lui bệnh hoàn toàn hoặc một phần để bảo vệ chức năng thận. Quá trình điều trị có thể kéo dài và đòi hỏi người bệnh phải tuân thủ nghiêm ngặt lịch uống thuốc.
Bác sĩ sẽ theo dõi nồng độ protein niệu hàng tháng để đánh giá khả năng đáp ứng của cơ thể.
8. Cách phòng ngừa đợt bùng phát và hỗ trợ
Xây dựng một lối sống lành mạnh là chìa khóa để hỗ trợ thận phục hồi và ngăn ngừa các đợt viêm cấp tính. Người bệnh cần tự thiết lập cho mình những thói quen tốt để bảo vệ màng lọc cầu thận đang bị tổn thương.
-
Chế độ dinh dưỡng lành mạnh cho thận:
-
Ăn nhạt, hạn chế muối dưới 5g/ngày.
-
Kiểm soát lượng đạm nạp vào vừa đủ.
-
Ưu tiên các loại thực phẩm giàu omega-3.
-
-
Thói quen sinh hoạt và vận động:
-
Tập thể dục nhẹ nhàng như đi bộ.
-
Tránh làm việc quá sức gây mệt mỏi.
-
Đảm bảo ngủ đủ 7-8 tiếng mỗi ngày.
-
-
Quản lý y tế cá nhân tại nhà:
-
Tự đo huyết áp định kỳ hằng ngày.
-
Không tự ý dùng thuốc nam, thuốc lá.
-
Tránh các nguồn lây nhiễm virus, vi khuẩn.
-
Việc duy trì tâm lý lạc quan cũng giúp hệ miễn dịch hoạt động ổn định hơn, giảm nguy cơ hình thành kháng thể lạ. Hãy luôn thảo luận với chuyên gia dinh dưỡng để có thực đơn phù hợp nhất với giai đoạn bệnh hiện tại. Sự chủ động trong chăm sóc tại nhà quyết định rất lớn đến tiên lượng lâu dài của người bệnh.
9. Câu hỏi thường gặp
9.1. Bệnh cầu thận tơ huyết miễn dịch có chữa khỏi được không?
Bệnh khó khỏi hoàn toàn nhưng có thể kiểm soát và lui bệnh ổn định nhờ các thuốc ức chế miễn dịch.
9.2. Tại sao tôi phải sinh thiết thận để chẩn đoán bệnh?
Đây là cách duy nhất để nhìn thấy các sợi tơ huyết dưới kính hiển vi điện tử nhằm khẳng định bệnh.
9.3. Chế độ ăn giảm muối có thực sự giúp ích cho thận?
Ăn nhạt giúp giảm gánh nặng lọc cho thận, kiểm soát huyết áp và giảm tình trạng phù nề hiệu quả.
9.4. Bệnh này có di truyền cho thế hệ sau không?
Hiện tại chưa có bằng chứng khẳng định tính di truyền, đây thường là bệnh lý mắc phải do rối loạn miễn dịch.
9.5. Tôi có thể làm việc văn phòng bình thường khi mắc bệnh?
Bạn hoàn toàn có thể làm việc nếu bệnh ổn định, nhưng cần tránh căng thẳng và làm việc quá sức.
9.6. Thuốc điều trị có gây tác dụng phụ nghiêm trọng không?
Các thuốc ức chế miễn dịch có thể gây mệt mỏi hoặc tăng cân, bác sĩ sẽ điều chỉnh để hạn chế tối đa.
9.7. Khi nào tôi cần phải bắt đầu chạy thận nhân tạo?
Chạy thận chỉ được cân nhắc khi chức năng thận giảm xuống dưới 15% và không còn đáp ứng với thuốc.
Kết luận
Bệnh cầu thận tơ huyết miễn dịch là một thách thức y khoa đòi hỏi sự thấu hiểu và kiên trì trong điều trị. Việc phát hiện sớm các bất thường về nước tiểu và huyết áp là "thời điểm vàng" để ngăn chặn suy thận. Với sự phát triển của các liệu pháp sinh học hiện đại, cơ hội kiểm soát bệnh đang ngày càng mở rộng cho người bệnh. Hãy luôn duy trì lối sống khoa học và phối hợp chặt chẽ với chuyên gia để bảo vệ đôi thận của mình. Sự lạc quan và kiến thức đúng đắn chính là sức mạnh giúp bạn chung sống an toàn với bệnh lý này.
Khuyến nghị
Đối với bệnh nhân mắc bệnh lý cầu thận dạng sợi, chúng tôi khuyến nghị bạn nên thực hiện tầm soát protein niệu 24 giờ định kỳ. Hãy đảm bảo rằng các bệnh lý đi kèm như viêm gan hay rối loạn mỡ máu luôn được kiểm soát chặt chẽ. Tuyệt đối không tự ý ngưng thuốc điều trị ngay cả khi các triệu chứng phù đã biến mất hoàn toàn. Việc xây dựng một chế độ ăn nhạt và hạn chế đạm động vật sẽ giúp làm chậm quá trình xơ hóa thận một cách hiệu quả. Hãy luôn giữ kết nối với bác sĩ thận học để được tư vấn các liệu pháp mới nhất phù hợp với thể trạng của mình.
Tài liệu tham khảo
-
National Kidney Foundation (NKF): Fibrillary Glomerulonephritis - Causes and Clinical Features.
-
American Journal of Kidney Diseases: Diagnostic Challenges in Fibrillary and Immunotactoid Glomerulopathy.
-
Journal of the American Society of Nephrology: Long-term Outcomes and Immunosuppressive Therapy for Fibrillary Glomerulonephritis.
Số lần xem: 23