Hội Chứng Sudeck Là Gì? Dấu Hiệu, Mức Độ Nguy Hiểm Và Cách Điều Trị
- 1. Hội chứng Sudeck là gì? Phân biệt CRPS Type 1 và Type 2
- 2.Cơ chế sinh lý bệnh
- 3. Ai dễ mắc hội chứng Sudeck? Yếu tố nguy cơ và Nguyên nhân
- 4. Triệu chứng chẩn đoán đặc trưng
- 5. Các giai đoạn tiến triển bệnh
- 6. Hội chứng Sudeck có nguy hiểm không?
- 7. Khi nào cần đi khám?
- 8. Phương pháp điều trị hội chứng Sudeck
- 9. Cách phòng ngừa
- 10. Câu hỏi thường gặp
- Kết luận
- Khuyến nghị
- Tài liệu tham khảo
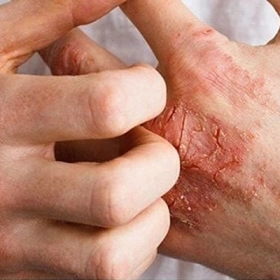
Hội chứng Sudeck, hay còn gọi là hội chứng đau vùng phức tạp (Complex Regional Pain Syndrome – CRPS), là tình trạng đau mạn tính thường xuất hiện ở một chi sau chấn thương hoặc phẫu thuật. Bệnh đặc trưng bởi cơn đau dai dẳng vượt quá mức độ tổn thương ban đầu, kèm theo các biểu hiện như thay đổi màu da, nhiệt độ da và sưng nề khu trú.
Trong nhiều trường hợp, vết thương ban đầu đã lành nhưng người bệnh vẫn phải chịu đựng cảm giác đau rát kéo dài, kèm theo hiện tượng sưng phù hoặc đổi màu da. Đây không còn là quá trình hồi phục bình thường mà có thể là dấu hiệu cho thấy hệ thần kinh đang phản ứng quá mức với chấn thương trước đó.
Việc hiểu đúng bản chất của hội chứng Sudeck sẽ giúp người bệnh nhận diện triệu chứng sớm và can thiệp y tế kịp thời, từ đó hạn chế nguy cơ suy giảm chức năng vận động.
Tìm hiểu về hội chứng Sudeck
1. Hội chứng Sudeck là gì? Phân biệt CRPS Type 1 và Type 2
Hội chứng Sudeck (đặt theo tên bác sĩ phẫu thuật người Đức Paul Sudeck) hiện nay được y văn thế giới gọi phổ biến là Hội chứng đau vùng phức tạp type 1 (Complex Regional Pain Syndrome - CRPS type 1).
Đặc điểm cốt lõi của hội chứng này là sự đau đớn không tương xứng với sự kiện kích phát ban đầu. Ví dụ, một vết bong gân cổ chân nhẹ cũng có thể kích hoạt chuỗi phản ứng khiến toàn bộ bàn chân sưng đỏ, nóng ran và đau buốt trong nhiều tháng.
Để chẩn đoán chính xác, y học chia CRPS thành hai loại dựa trên mức độ tổn thương thần kinh thực thể. Dưới đây là bảng so sánh giúp bạn dễ hình dung:
| Đặc điểm | CRPS Type 1 (Hội chứng Sudeck) | CRPS Type 2 (Causalgia) |
| Tổn thương thần kinh | Không xác định được tổn thương dây thần kinh rõ ràng. | Có tổn thương dây thần kinh ngoại biên rõ ràng. |
| Tên gọi cũ | Loạn dưỡng giao cảm phản xạ (RSD), Hội chứng Sudeck. | Đau buốt thần kinh (Causalgia). |
| Tỷ lệ gặp | Phổ biến (chiếm khoảng 90% các ca CRPS). | Hiếm gặp hơn. |
| Nguyên nhân kích phát | Thường sau gãy xương, bong gân, phẫu thuật phần mềm. | Chấn thương đâm xuyên, rách, đứt trực tiếp vào dây thần kinh. |
2.Cơ chế sinh lý bệnh
Để hiểu rõ tại sao cơ thể lại phản ứng thái quá, chúng ta cần xem xét 3 cơ chế sinh lý thần kinh chính yếu sau:
-
Sự nhạy cảm hóa thần kinh (Sensitization): Các thụ thể cảm giác đau ở ngoại vi trở nên quá nhạy cảm, liên tục gửi tín hiệu "báo động" về tủy sống. Tủy sống bị quá tải tín hiệu nên cũng phản ứng thái quá, khuếch đại cảm giác đau trước khi truyền lên não.
-
Rối loạn hệ thần kinh tự chủ (Dysautonomia): Hệ thần kinh giao cảm kiểm soát mạch máu và tuyến mồ hôi hoạt động sai lệch. Mạch máu co thắt và giãn nở bất thường, gây ra thay đổi màu da, nhiệt độ và sưng phù.
-
Phản ứng viêm do thần kinh (Neurogenic inflammation): Các dây thần kinh bị kích thích giải phóng hóa chất trung gian (như chất P). Những hóa chất này làm tăng tính thấm thành mạch, rò rỉ dịch ra mô xung quanh, kích hoạt phản ứng viêm tại chỗ mà không cần có vi khuẩn.
Cơ chế bệnh của hội chứng Sudeck
3. Ai dễ mắc hội chứng Sudeck? Yếu tố nguy cơ và Nguyên nhân
Việc phân biệt nguyên nhân kích phát và yếu tố nguy cơ sẽ giúp đánh giá bệnh sử chính xác hơn.
3.1. Những đối tượng có nguy cơ cao
Không phải ai bị chấn thương cũng tiến triển thành hội chứng Sudeck. Bệnh thường có xu hướng xuất hiện ở các nhóm đối tượng:
-
Phụ nữ: Nguy cơ mắc bệnh ở nữ giới cao gấp 3-4 lần so với nam giới.
-
Người trung niên: Độ tuổi khởi phát cao điểm thường nằm trong khoảng từ 40 đến 60 tuổi.
-
Bệnh nhân phẫu thuật chỉnh hình hoặc từng gãy xương: Đặc biệt là những người có tiền sử gãy cổ tay (gãy đầu dưới xương quay) hoặc gãy xương bàn chân.
-
Người có tiền sử nhạy cảm tâm lý/thần kinh: Người bị căng thẳng mạn tính, rối loạn lo âu hoặc có ngưỡng chịu đau thấp bẩm sinh dễ có hệ thần kinh giao cảm bị kích thích hơn.
3.2. Nguyên nhân kích phát trực tiếp
-
Gãy xương: Nguyên nhân hàng đầu (chiếm 40-50%).
-
Chấn thương mô mềm: Bong gân nặng, dập nát mô hoặc bỏng.
-
Bất động kéo dài: Bó bột hoặc cố định nẹp quá lâu làm sai lệch phản ứng của thần kinh cơ.
4. Triệu chứng chẩn đoán đặc trưng
Triệu chứng thường tập trung vào một chi (một tay hoặc chân) và bao gồm các nhóm dấu hiệu mang tính chẩn đoán cao:
-
Rối loạn cảm giác (Đặc trưng nhất):
-
Allodynia (Đau do loạn cảm): Đau dữ dội khi tiếp xúc với kích thích không gây đau (ví dụ: gió thổi qua, chạm nhẹ vào quần áo).
-
Hyperalgesia (Tăng cảm đau): Đau đớn tột độ trước một kích thích vốn chỉ gây đau nhẹ.
-
-
Rối loạn vận mạch: Da đổi màu bất thường (đỏ ửng, tím tái, lốm đốm). Nhiệt độ vùng da này nóng hoặc lạnh hơn rõ rệt so với chi bên kia.
-
Rối loạn tiết mồ hôi và sưng phù: Sưng phù (edema) thường xuyên, kèm theo đổ mồ hôi đầm đìa hoặc da khô rát.
-
Rối loạn dinh dưỡng: Lông và móng mọc nhanh ở giai đoạn đầu, sau đó rụng và dễ gãy. Da trở nên mỏng, bóng loáng.
-
Rối loạn vận động: Khớp căng cứng, yếu cơ, run rẩy (tremor) hoặc co thắt cơ không tự chủ.
Rối lạn cảm giác là triệu chứng đặc trưng nhất của hội chứng Sudeck
5. Các giai đoạn tiến triển bệnh
-
Giai đoạn 1: Cấp tính (1 - 3 tháng): Chi sưng phù nề, da đỏ, ấm nóng. Cơn đau bỏng rát xuất hiện sớm và lan rộng.
-
Giai đoạn 2: Loạn dưỡng (3 - 6 tháng): Da tím tái, lạnh và bóng nhẵn. Khớp cứng rõ rệt, cơ bắp bắt đầu teo nhẹ.
-
Giai đoạn 3: Teo (Sau 6 tháng): Teo cơ nghiêm trọng. Co rút gân và bao khớp. Tình trạng loãng xương hiện rõ trên phim X-quang.
6. Hội chứng Sudeck có nguy hiểm không?
Đây là câu hỏi được rất nhiều người bệnh quan tâm. Hội chứng Sudeck không trực tiếp đe dọa tính mạng, nhưng nếu chậm trễ can thiệp, nó có thể để lại những di chứng vô cùng nguy hiểm về mặt vận động, dẫn đến nguy cơ tàn phế:
-
Teo cơ và tàn phế: Khớp bị dính, co rút (contracture) và teo cơ vĩnh viễn do tránh né vận động lâu ngày, khiến chi mất hoàn toàn chức năng.
-
Loãng xương khu trú (Teo xương Sudeck): Cơ chế viêm phá hủy cấu trúc xương tại vùng bệnh, làm xương xốp, giòn và cực kỳ dễ gãy lại.
-
Lan rộng triệu chứng: Bệnh có thể lan từ tay trái sang tay phải (lan tỏa qua trung gian thần kinh).
-
Suy sụp tinh thần: Sống chung với cơn đau mạn tính tàn khốc dễ đẩy bệnh nhân vào trầm cảm, mất ngủ và suy giảm nghiêm trọng chất lượng cuộc sống.
7. Khi nào cần đi khám?
Hãy đến các chuyên khoa Thần kinh, Cơ xương khớp hoặc Khoa Chống đau ngay lập tức nếu:
-
Cơn đau sau chấn thương không thuyên giảm mà ngày càng dữ dội.
-
Cơn đau lan rộng khỏi khu vực tổn thương ban đầu.
-
Sưng phù lớn, da đổi màu (tím tái, đỏ bầm) và lệch nhiệt độ rõ rệt.
Phát hiện và điều trị sớm giúp ngăn ngừa nguy cơ teo cơ, cứng khớp và suy giảm chức năng vận động lâu dài.
8. Phương pháp điều trị hội chứng Sudeck
Mục tiêu điều trị không phải là cắt đứt cơn đau ngay lập tức bằng mọi giá, mà là phục hồi chức năng vận động thông qua tiếp cận đa chuyên khoa.
8.1. Phục hồi chức năng
Trụ cột quan trọng nhất giúp não bộ "học lại" cách xử lý tín hiệu:
-
Vận động trị liệu: Các bài tập duy trì độ linh hoạt của khớp, ngăn teo cơ.
-
Liệu pháp gương (Mirror Box Therapy): Đánh lừa não bộ bằng cách nhìn hình ảnh phản chiếu của chi khỏe mạnh đang cử động, giúp giảm tín hiệu đau do nhận thức sai lệch.
-
Giải mẫn cảm (Desensitization): Dùng các chất liệu (lụa, cotton) chạm nhẹ lên vùng da bệnh với cường độ tăng dần để hệ thần kinh quen với kích thích.
8.2. Can thiệp bằng thuốc
-
Thuốc chống co giật (Gabapentin, Pregabalin): Kiểm soát cơn đau có nguồn gốc thần kinh.
-
Thuốc chống trầm cảm ba vòng (Amitriptyline): Liều thấp giúp giảm đau thần kinh và cải thiện giấc ngủ.
-
Thuốc giảm đau chống viêm (NSAIDs) & Corticosteroids: Cắt đứt chuỗi phản ứng viêm mạnh trong giai đoạn cấp tính.
-
Bisphosphonates: Ức chế quá trình tiêu xương, chống loãng xương khu trú.
8.3. Các can thiệp thần kinh (Interventional procedures)
-
Phong bế thần kinh giao cảm (Sympathetic nerve block): Tiêm thuốc tê vào chuỗi hạch giao cảm để tạm thời "khóa" tín hiệu đau, tạo thời gian cho bệnh nhân tập vật lý trị liệu.
-
Kích thích tủy sống (Spinal cord stimulation): Cấy ghép điện cực gần tủy sống để chặn tín hiệu đau trước khi chúng truyền lên não.
8.4. Hỗ trợ tâm lý (Psychological therapy)
Liệu pháp nhận thức - hành vi (CBT) giúp bệnh nhân đối phó với trầm cảm, kiểm soát lo âu do cơn đau mạn tính gây ra.
9. Cách phòng ngừa
-
Vận động sớm: Không để chi bất động quá lâu sau phẫu thuật hoặc gãy xương. Cử động sớm các khớp lân cận giúp duy trì lưu thông máu.
-
Bổ sung Vitamin C: Nhiều nghiên cứu cho thấy uống Vitamin C (khoảng 500mg/ngày) trong ít nhất 45 ngày ngay sau khi gãy xương (đặc biệt gãy cổ tay) giúp giảm đáng kể nguy cơ khởi phát hội chứng Sudeck.
-
Kiểm soát tốt cơn đau cấp tính: Tránh để hệ thần kinh trung ương bị "sốc" và trở nên nhạy cảm sau chấn thương.
Vận động sớm sau phẫu thuật là một trong những cách giúp phòng ngừa hội chứng Sudeck
10. Câu hỏi thường gặp
10.1. Hội chứng Sudeck có tự khỏi không?
Rất hiếm khi tự thuyên giảm ở người lớn. Ở trẻ em có tỷ lệ tự khỏi cao hơn. Việc chẩn đoán và điều trị tích cực trong 3 tháng đầu là chìa khóa để kiểm soát bệnh.
10.2. Bệnh này có lây nhiễm sang người khác không?
Hoàn toàn không. Đây là rối loạn chức năng thần kinh - mạch máu nội tại, không do vi khuẩn hay virus.
10.3. Chế độ dinh dưỡng có ảnh hưởng đến hội chứng Sudeck không?
Có. Chế độ ăn giàu chất chống oxy hóa, omega-3 (cá hồi, hạt chia) và hạn chế đường giúp giảm viêm toàn thân, hỗ trợ phục hồi dây thần kinh.
10.4. Tại sao bác sĩ kê thuốc chống trầm cảm khi tôi chỉ bị đau tay?
Thuốc chống trầm cảm (liều thấp) giúp điều chỉnh các chất dẫn truyền thần kinh ở tủy sống, đóng vai trò như một loại thuốc giảm đau thần kinh chuyên dụng, chứ không chỉ dùng để chữa bệnh trầm cảm.
10.5. Cắt cụt chi có chấm dứt được cơn đau không?
Không được khuyến khích. Cơn đau đã được ghi nhớ ở não và tủy sống. Việc cắt cụt thậm chí có thể gây ra hiện tượng "đau chi ma" (phantom limb pain), làm tình trạng tồi tệ hơn.
Kết luận
Hội chứng Sudeck (CRPS) là một rào cản y khoa phức tạp, biến một chấn thương thông thường thành cuộc chiến với cơn đau mạn tính. Bằng cách hiểu rõ sự khác biệt giữa tổn thương thực thể và phản ứng viêm thần kinh, người bệnh có thể chủ động hơn trong việc tìm kiếm các giải pháp đa chuyên khoa. Đừng ngần ngại trao đổi với bác sĩ về tình trạng tăng cảm đau bất thường để bảo vệ chức năng vận động và chất lượng sống của mình.
Khuyến nghị
"Trong điều trị hội chứng Sudeck, sự bất động vì sợ đau chính là 'kẻ thù' lớn nhất đẩy nhanh quá trình teo cơ và cứng khớp. Hãy kiên trì với vận động trị liệu và liệu pháp gương. Đừng kỳ vọng cơn đau biến mất chỉ sau 1-2 ngày dùng thuốc. Mục tiêu lớn nhất là khôi phục khả năng vận động tự chủ, và điều này đòi hỏi thời gian để hệ thần kinh trung ương của bạn được 'tái lập trình'."
Tài liệu tham khảo
-
Mayo Clinic. (2023). Complex Regional Pain Syndrome - Symptoms and causes.
-
National Institute of Neurological Disorders and Stroke (NINDS). (2023). Complex Regional Pain Syndrome Fact Sheet.
-
National Health Service (NHS). (2022). Overview - Complex regional pain syndrome
Số lần xem: 38


.webp)