U Trong Ống Sống: Dấu Hiệu, Nguy Hiểm Và Phương Pháp Điều Trị
U trong ống sống là những khối tăng sinh tế bào bất thường xuất hiện bên trong ống tủy, có thể nằm ở tủy sống, rễ thần kinh hoặc các màng bao quanh. Sự hiện diện của khối u gây chèn ép lên các cấu trúc thần kinh nhạy cảm, dẫn đến rối loạn vận động, cảm giác và nếu không xử lý kịp thời có thể để lại di chứng vĩnh viễn.
Sự xuất hiện của một khối u trong ống sống thường mang đến nỗi bất an lớn cho người bệnh về nguy cơ liệt hoặc tàn phế. Tuy nhiên, với sự tiến bộ của y học hiện đại trong lĩnh vực chẩn đoán hình ảnh và vi phẫu thuật, việc phát hiện sớm và can thiệp đúng cách đã mở ra cơ hội bảo tồn chức năng thần kinh rất khả quan. Thay vì lo lắng thái quá, việc trang bị kiến thức về cơ chế hình thành, các dấu hiệu cảnh báo đỏ và quy trình điều trị chuẩn y khoa là bước đi quan trọng nhất để bạn chủ động bảo vệ cột sống và tủy sống. Bài viết này sẽ phân tích chi tiết từ góc độ chuyên gia để cung cấp cái nhìn toàn diện nhất.
Tìm hiểu về u trong ống sống
1. Khối u trong ống sống là gì?
Để hiểu rõ về bệnh lý này, chúng ta cần hình dung ống sống là một "đường ống" xương vững chắc bao bọc lấy tủy sống – cơ quan điều khiển trung tâm dẫn truyền tín hiệu từ não bộ đến khắp cơ thể. Khi có một khối u hình thành, không gian hạn hẹp trong ống sống bị chiếm chỗ.
Khác với các khối u ở phần mềm, u tại khu vực này dù là lành tính hay ác tính đều có mức độ nguy hiểm nhất định. Bởi lẽ, tủy sống không có khả năng tái tạo mạnh mẽ như da hay cơ; chỉ cần một áp lực nhỏ kéo dài cũng có thể làm chết các tế bào thần kinh. Khối u có thể xuất phát trực tiếp từ các tế bào tại chỗ (u nguyên phát) hoặc di căn từ các cơ quan khác như phổi, vú, tuyến tiền liệt (u thứ phát).
2. Nguyên nhân hình thành u trong ống sống
Sự hình thành khối u là một quá trình phức tạp liên quan đến sự sai lệch trong mã di truyền của tế bào, khiến chúng phân chia không kiểm soát.
2.1. Nguyên nhân trực tiếp
-
Đột biến gen: Sự thay đổi trong cấu trúc DNA của các tế bào thần kinh đệm, tế bào màng tủy hoặc rễ thần kinh khiến chúng nhân lên bất thường.
-
Di căn (U thứ phát): Các tế bào ung thư từ bộ phận khác di chuyển qua đường máu hoặc hệ bạch huyết, "định cư" và phát triển tại các đốt sống hoặc không gian ngoài màng cứng, sau đó xâm lấn vào ống sống.
-
Khiếm khuyết bẩm sinh: Một số loại u như u mỡ (lipoma) hoặc u nang bì có thể tồn tại từ khi thai nhi đang phát triển do sự di chuyển sai lệch của các lá phôi.
2.2. Yếu tố nguy cơ
Dù nguyên nhân cụ thể thường khó xác định chính xác ở từng cá nhân, nhưng các yếu tố sau có thể làm tăng khả năng xuất hiện bệnh:
-
Hội chứng di truyền: Những người mắc bệnh Neurofibromatosis 2 (NF2) hoặc bệnh Von Hippel-Lindau có nguy cơ cao hình thành các khối u thần kinh.
-
Tiền sử phơi nhiễm bức xạ: Việc điều trị bằng tia xạ ở vùng lưng trong quá khứ có thể là yếu tố thúc đẩy sự biến đổi tế bào sau nhiều năm.
-
Suy giảm miễn dịch: Hệ thống miễn dịch yếu kém có thể làm mất khả năng kiểm soát các tế bào đột biến, tạo điều kiện cho u Lympho hệ thần kinh trung ương phát triển.
-
Độ tuổi và giới tính: Một số loại u như u màng tủy thường gặp nhiều hơn ở phụ nữ trung niên, trong khi u tế bào thần kinh đệm lại phổ biến ở nam giới.
Mức độ nguy hiểm của u trong ống sống phụ thuộc vào: Vị trí, kích thước, tốc độ phát triển của khối u
3. Triệu chứng nhận biết
Triệu chứng của u trong ống sống thường tiến triển âm thầm, đôi khi bị nhầm lẫn với bệnh thoát vị đĩa đệm hoặc thoái hóa cột sống thông thường.
-
Đau lưng khu trú: Đây thường là dấu hiệu đầu tiên. Cơn đau có đặc điểm là đau nhiều hơn về đêm hoặc khi nằm nghỉ, không thuyên giảm đáng kể bằng các thuốc giảm đau thông thường.
-
Rối loạn cảm giác: Cảm giác tê bì, châm chích hoặc mất cảm giác nóng - lạnh ở tay hoặc chân. Người bệnh có thể cảm thấy như có một "vòng đai" thắt chặt quanh bụng hoặc ngực.
-
Yếu cơ và mất điều hòa: Khó khăn khi thực hiện các động tác khéo léo (cài cúc áo, viết chữ) hoặc đi lại không vững, dễ vấp ngã.
-
Rối loạn cơ tròn: Ở giai đoạn tiến triển, khối u chèn ép nặng có thể gây bí tiểu, đại tiện không tự chủ hoặc rối loạn chức năng sinh dục.
-
Biến dạng cột sống: Ở trẻ em, khối u có thể gây ra tình trạng vẹo cột sống tiến triển nhanh.
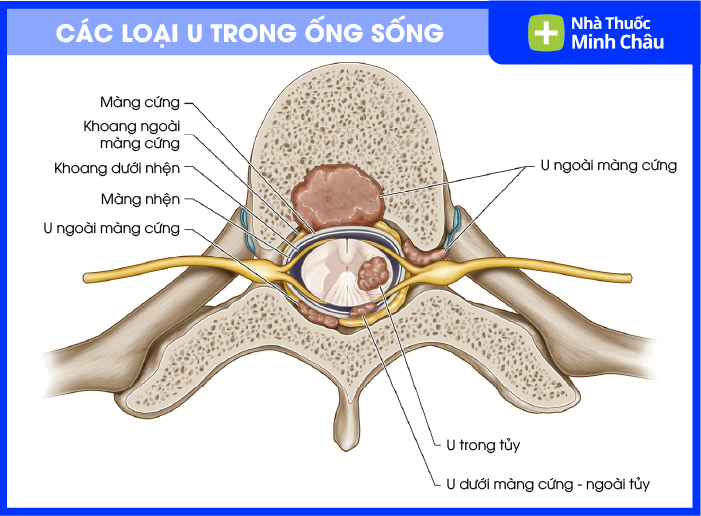
4. Phân loại u trong ống sống
Y khoa phân loại dựa trên vị trí của khối u so với màng cứng (lớp màng bao bọc tủy) và tủy sống:
-
U ngoài màng cứng (Extradural): Thường là các khối u di căn xương sống chèn ép vào ống sống. Chiếm khoảng 55-60% các trường hợp.
-
U dưới màng cứng ngoài tủy (Intradural-extramedullary): Khối u nằm trong màng bao nhưng ở ngoài nhu mô tủy. Phổ biến nhất là u màng tủy (meningioma) và u dây thần kinh (schwannoma). Đa số là lành tính nhưng gây chèn ép tủy nặng nề.
-
U trong tủy (Intramedullary): Khối u phát triển trực tiếp từ bên trong tủy sống, như u tế bào hình sao (astrocytoma) hoặc u tế bào nội tủy (ependymoma). Đây là nhóm khó điều trị nhất do ranh giới giữa u và mô lành không rõ ràng.
Các loại khối u trong ống sống
5. Biến chứng nguy hiểm
Nếu không được can thiệp kịp thời, sự chèn ép của khối u dẫn đến những hệ lụy nghiêm trọng:
-
Liệt tứ chi hoặc liệt hai chi dưới: Mất hoàn toàn khả năng vận động do đứt quãng đường dẫn truyền thần kinh.
-
Mất kiểm soát bài tiết vĩnh viễn: Gây ảnh hưởng nặng nề đến tâm lý và nguy cơ nhiễm trùng tiết niệu cao.
-
Teo cơ và biến dạng khớp: Do mất tín hiệu thần kinh nuôi dưỡng và vận động.
-
Đau thần kinh mãn tính: Cơn đau buốt, bỏng rát kéo dài ngay cả sau khi đã loại bỏ khối u do tổn thương thần kinh không phục hồi.
6. Khi nào cần đi khám bác sĩ?
Bạn cần đến cơ sở y tế chuyên khoa thần kinh ngay lập tức nếu xuất hiện các "dấu hiệu đỏ" sau:
-
Đau lưng dữ dội, đau tăng lên khi nằm hoặc khi ho, hắt hơi.
-
Có sự thay đổi đột ngột về dáng đi hoặc khả năng cầm nắm.
-
Tê hoặc yếu lan rộng ở cả hai bên cơ thể.
-
Mất cảm giác ở vùng yên ngựa (vùng mông, bẹn).
-
Đang có tiền sử điều trị ung thư ở cơ quan khác và xuất hiện đau lưng mới.
7. Phương pháp điều trị và xử lý
Mục tiêu chính của điều trị là loại bỏ khối u (nếu có thể) và giải ép cho tủy sống để bảo tồn hoặc cải thiện chức năng thần kinh.
7.1. Vi phẫu thuật (Microsurgery)
Đây là phương pháp ưu tiên cho các khối u dưới màng cứng. Với sự hỗ trợ của kính hiển vi phẫu thuật và hệ thống định vị (Navigation), bác sĩ có thể bóc tách khối u ra khỏi các rễ thần kinh nhạy cảm với độ chính xác milimet.
7.2. Xạ trị (Radiation Therapy)
Áp dụng cho các trường hợp u ác tính, u di căn hoặc u còn sót lại sau phẫu thuật mà không thể cắt bỏ hoàn toàn do nguy cơ liệt quá cao. Xạ trị giúp tiêu diệt tế bào u hoặc kìm hãm sự phát triển của chúng.
7.3. Xạ phẫu (Stereotactic Radiosurgery - SRS)
Sử dụng chùm tia xạ năng lượng cực cao hội tụ chính xác vào khối u. Phương pháp này thường áp dụng cho các khối u nhỏ, khó tiếp cận bằng phẫu thuật thông thường.
7.4. Hóa trị (Chemotherapy)
Mặc dù ít phổ biến hơn trong điều trị u ống sống so với các loại ung thư khác, hóa trị có thể được cân nhắc cho một số loại u ác tính cụ thể hoặc u lympho.
7.5. Sử dụng Corticosteroid
Thuốc này giúp giảm phù nề quanh tủy sống, từ đó giảm đau và cải thiện tạm thời các triệu chứng thần kinh trong giai đoạn chờ đợi phẫu thuật.
Bác sĩ sẽ lựa chọn phương pháp điều trị phù hợp dựa trên loại u, vị trí, kích thước và tình trạng thần kinh của người bệnh.
6. Cách phòng ngừa
Thực tế không có phương pháp phòng ngừa tuyệt đối cho u nguyên phát vì yếu tố di truyền và đột biến ngẫu nhiên đóng vai trò chủ đạo. Tuy nhiên, bạn có thể giảm thiểu nguy cơ thông qua:
-
Tầm soát định kỳ: Nếu có tiền sử gia đình mắc các hội chứng di truyền như NF2.
-
Điều trị tốt bệnh lý nền: Kiểm soát chặt chẽ và tầm soát định kỳ ở những người đã từng bị ung thư để phát hiện sớm các ổ di căn xương sống.
-
Lối sống lành mạnh: Hạn chế tiếp xúc với hóa chất độc hại và bức xạ không cần thiết.
-
Lắng nghe cơ thể: Không chủ quan với các cơn đau lưng kéo dài, thay vì tự ý điều trị bằng các phương pháp dân gian chưa kiểm chứng, hãy đi khám chuyên khoa sớm.
7. Câu hỏi thường gặp
7.1. U trong ống sống có phải là ung thư không?
Không phải tất cả đều là ung thư. Nhiều khối u như u màng tủy, u dây thần kinh là lành tính. Tuy nhiên, vì nằm trong ống sống chật hẹp, chúng vẫn cần được can thiệp để tránh chèn ép gây liệt.
7.2. Phẫu thuật u ống sống có nguy cơ bị liệt không?
Bất kỳ can thiệp nào vào vùng tủy sống cũng có rủi ro. Tuy nhiên, với hệ thống theo dõi thần kinh trong mổ (IOM), bác sĩ có thể giám sát liên tục chức năng vận động để giảm thiểu tối đa nguy cơ này.
7.3. Sau phẫu thuật u ống sống có cần tập vật lý trị liệu không?
Rất cần thiết. Vật lý trị liệu giúp phục hồi sức mạnh cơ bắp, cải thiện thăng bằng và tái huấn luyện các kỹ năng vận động bị ảnh hưởng bởi khối u.
7.4. Khối u lành tính sau khi mổ có tái phát không?
Tỷ lệ tái phát của u lành tính thường thấp nếu được cắt bỏ hoàn toàn. Tuy nhiên, người bệnh vẫn cần chụp MRI định kỳ để theo dõi theo chỉ định của bác sĩ.
7.5. MRI có phải là cách tốt nhất để phát hiện u ống sống?
Đúng. Chụp MRI có tiêm thuốc đối quang từ được coi là "tiêu chuẩn vàng" để xác định vị trí, kích thước và tính chất của khối u trong ống sống.
7.6. Tại sao u di căn vào cột sống lại gây đau nhiều về đêm?
Lúc này, nồng độ steroid tự nhiên trong cơ thể giảm xuống và sự thay đổi áp lực trong hệ thống tĩnh mạch cột sống khi nằm ngang làm khối u chèn ép mạnh hơn vào màng tủy.
Kết luận
U trong ống sống là một bệnh lý phức tạp đòi hỏi sự phối hợp đa chuyên khoa giữa phẫu thuật thần kinh, chẩn đoán hình ảnh và hồi phục chức năng. Mặc dù đây là một thách thức y khoa, nhưng việc phát hiện ở giai đoạn sớm khi các triệu chứng thần kinh còn nhẹ sẽ mang lại tiên lượng tốt hơn rất nhiều. Sự hiểu biết và bình tĩnh phối hợp cùng đội ngũ y tế là chìa khóa để vượt qua căn bệnh này.
Khuyến nghị
Người bệnh khi có dấu hiệu đau lưng bất thường kèm tê yếu chi tuyệt đối không nên tự ý đi kéo giãn cột sống hoặc nắn chỉnh xương khớp khi chưa có kết quả phim chụp MRI. Những tác động cơ học này có thể làm trầm trọng thêm sự chèn ép nếu khối u đang tồn tại. Hãy ưu tiên thăm khám tại các bệnh viện có chuyên khoa Ngoại thần kinh uy tín để được tư vấn lộ trình điều trị cá nhân hóa.
Tài liệu tham khảo
-
Mayo Clinic: Spinal cord tumor - Symptoms and causes.
-
American Association of Neurological Surgeons (AANS): Spinal Tumors.
-
National Institute of Neurological Disorders and Stroke (NINDS): Spinal Cord Tumors Information Page.
Số lần xem: 37