Xương Thủy Tinh: Cơ Chế Di Truyền, Phân Loại Và Cách Điều Trị
- 1. Tổng quan về xương thủy tinh
- 2. Cơ chế sinh lý bệnh và tiến triển của bệnh
- 3. Nguyên nhân và Yếu tố nguy cơ
- 4. Triệu chứng lâm sàng
- 5. Phân loại bệnh học chuyên sâu (Theo Sillence)
- 6. Biến chứng tiềm ẩn
- 7. Khi nào cần đi khám bác sĩ?
- 8. Phương pháp điều trị và xử lý y khoa
- 9. Cách phòng ngừa
- 10. Câu hỏi thường gặp
- Kết luận
- Khuyến nghị
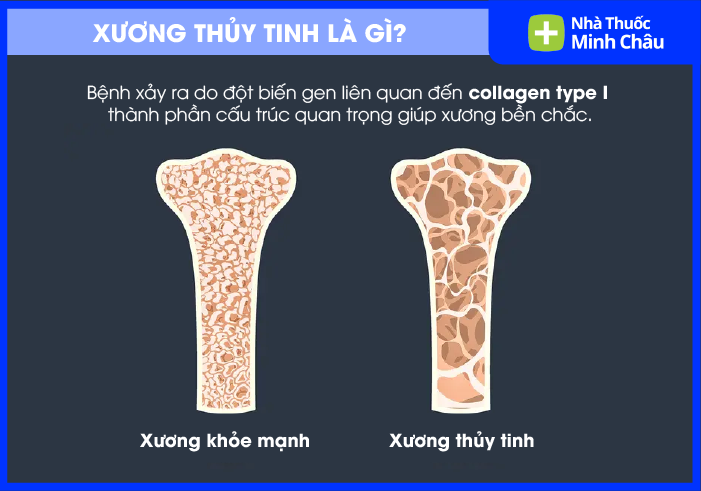
Xương thủy tinh là gì? Xương thủy tinh (Osteogenesis Imperfecta - OI) là một nhóm bệnh lý di truyền mô liên kết, đặc trưng bởi tình trạng xương cực kỳ giòn và dễ gãy dù chỉ gặp chấn thương rất nhẹ. Bệnh xuất phát từ sự bất thường trong cấu trúc hoặc số lượng Collagen tuýp 1, ảnh hưởng đến độ bền của hệ thống xương và các mô liên kết khác.
Xương thủy tinh không chỉ là một bệnh lý di truyền hiếm gặp, mà còn là thách thức lớn đối với chất lượng cuộc sống của người bệnh ngay từ những năm đầu đời. Việc phải đối mặt với nỗi sợ gãy xương thường trực sau những va chạm tối thiểu, hay thậm chí là sau một cái hắt hơi mạnh, tạo nên một áp lực tâm lý đè nặng lên cả bệnh nhân và gia đình. Những hạn chế về vận động, sự biến dạng về hình thể và những cơn đau mãn tính thường khiến người bệnh rơi vào mặc cảm, tự ti, đồng thời cản trở khả năng hòa nhập xã hội.
Nếu không được chẩn đoán và điều trị kịp thời, bệnh có thể dẫn đến các di chứng lâu dài, làm suy giảm đáng kể khả năng vận động và sinh hoạt độc lập của người bệnh. Việc hiểu rõ cơ chế bệnh, yếu tố di truyền và các phương pháp điều trị hiện đại đóng vai trò quan trọng trong việc kiểm soát bệnh và cải thiện chất lượng cuộc sống.
Tìm hiểu về xương thủy tinh
1. Tổng quan về xương thủy tinh
Xương thủy tinh (Osteogenesis Imperfecta) được định nghĩa là một rối loạn di truyền có tính hệ thống của trung mô, ảnh hưởng chủ yếu đến quá trình hình thành xương. Đây không đơn thuần là bệnh lý tại xương, mà là một hội chứng tác động đến tất cả các cơ quan có chứa Collagen tuýp 1, bao gồm răng, dây chằng, củng mạc mắt và tai trong.
Về mặt mô học, xương của người bệnh thiếu đi sự dẻo dai cần thiết do cấu trúc ma trận ngoại bào bị khiếm khuyết. Collagen tuýp 1 đóng vai trò như "khung thép" trong bê tông cốt thép; khi khung thép này bị yếu hoặc thiếu hụt, canxi (phần bê tông) không còn điểm tựa vững chắc, dẫn đến hiện tượng xương bị xốp, giòn và rất dễ nứt vỡ. Các nghiên cứu học thuật hiện đại đã mở rộng danh mục OI sang các thể không liên quan đến Collagen truyền thống, cho thấy sự phức tạp trong việc chuyển hóa protein và hình thành khoáng hóa xương.
2. Cơ chế sinh lý bệnh và tiến triển của bệnh
Cơ chế bệnh sinh của xương thủy tinh tập trung vào sự bất thường của quá trình tổng hợp và đóng gói chuỗi Procollagen.
-
Sự khiếm khuyết Collagen: Collagen tuýp 1 là một cấu trúc xoắn ba (triple helix) được cấu thành từ hai chuỗi $\alpha1$ và một chuỗi $\alpha2$. Đa số các trường hợp OI phát sinh do đột biến gen làm thay đổi amino acid Glycine trong cấu trúc này. Glycine là acid amin nhỏ nhất, cho phép ba chuỗi xoắn lại chặt chẽ. Khi Glycine bị thay thế bằng một acid amin lớn hơn, cấu trúc xoắn ba bị biến dạng hoặc bị phá hủy nhanh chóng trước khi được tiết ra ngoài tế bào.
-
Rối loạn khoáng hóa: Do cấu trúc khung Collagen không chuẩn, quá trình lắng đọng các tinh thể Hydroxyapatite (khoáng chất của xương) trở nên lộn xộn. Xương được hình thành có mật độ khoáng thấp, các bè xương mỏng và dễ bị gãy dưới áp lực cơ học thông thường.
-
Tiến triển bệnh: Bệnh bắt đầu từ giai đoạn bào thai (ở thể nặng) hoặc khởi phát sau khi sinh. Tần suất gãy xương thường cao nhất ở giai đoạn thơ thơ ấu và dậy thì – khi xương đang phát triển nhanh. Sau tuổi dậy thì, dưới tác động của hormone sinh dục, tần suất gãy xương có thể giảm đi nhưng nguy cơ loãng xương sớm và biến dạng khớp lại tăng lên ở độ tuổi trưởng thành.
Xương thủy tinh không chỉ là “xương dễ gãy”, mà là một rối loạn di truyền phức tạp ảnh hưởng đến toàn bộ cấu trúc collagen trong cơ thể.
3. Nguyên nhân và Yếu tố nguy cơ
Việc phân tích rõ nguyên nhân trực tiếp và yếu tố nguy cơ giúp trong việc tư vấn di truyền và sàng lọc sớm.
3.1. Nguyên nhân trực tiếp (Cơ sở di truyền)
Xương thủy tinh chủ yếu do đột biến gen gây ra, không liên quan đến chế độ dinh dưỡng hay thói quen sinh hoạt của người mẹ trong thai kỳ.
-
Đột biến gen COL1A1 và COL1A2: Chiếm khoảng 85% - 90% các trường hợp. Hai gen này cung cấp hướng dẫn để tạo ra Collagen tuýp 1.
-
Đột biến ở các gen hỗ trợ (CRTAP, P3H1): Chịu trách nhiệm cho quá trình biến đổi Collagen sau khi tổng hợp. Các đột biến này thường dẫn đến các thể lâm sàng nặng, di truyền theo tính trạng lặn.
-
Di truyền: Bệnh có thể di truyền theo tính trạng trội (chỉ cần bố hoặc mẹ mắc bệnh) hoặc tính trạng lặn (cả bố và mẹ đều mang gen lặn nhưng không biểu hiện bệnh).
3.2. Yếu tố nguy cơ
Vì đây là bệnh di truyền, "nguy cơ" ở đây được hiểu là khả năng xuất hiện đột biến hoặc khả năng truyền gen cho thế hệ sau:
-
Tiền sử gia đình: Có người thân trực hệ mắc bệnh là yếu tố nguy cơ cao nhất.
-
Đột biến mới (De novo): Một số trường hợp trẻ sinh ra mắc bệnh trong khi bố mẹ hoàn toàn khỏe mạnh, do đột biến xảy ra ngẫu nhiên trong quá trình hình thành giao tử.
-
Tuổi của bố mẹ: Một số nghiên cứu cho thấy tuổi bố cao có liên quan nhẹ đến việc tăng tỷ lệ đột biến mới ở các gen trội.
4. Triệu chứng lâm sàng
Triệu chứng của xương thủy tinh rất đa dạng, tùy thuộc vào mức độ đột biến gen:
-
Biểu hiện tại xương:
-
Gãy xương thường xuyên sau các chấn thương nhẹ.
-
Biến dạng xương chi (chân vòng kiềng, tay cong), vẹo cột sống.
-
Tầm vóc thấp bé (lùn) do các đốt sống bị xẹp và xương chi không phát triển bình thường.
-
-
Biểu hiện ngoài xương:
-
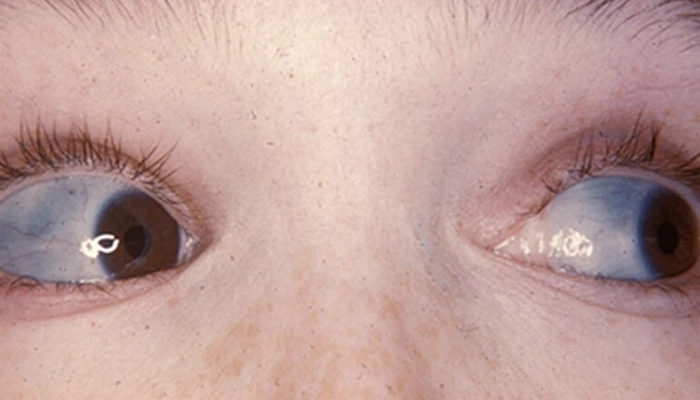
Củng mạc mắt màu xanh: Do lớp củng mạc mỏng làm lộ ra các mạch máu phía dưới.
-
Răng thủy tinh (Dentinogenesis Imperfecta): Răng có màu xám, nâu hoặc xanh, dễ bị mòn và vỡ.
-
Giảm thính lực: Thường bắt đầu ở tuổi trưởng thành do tổn thương các xương nhỏ trong tai.
-
Lỏng lẻo khớp: Dây chằng co giãn quá mức do chất lượng Collagen kém.
-
Mắt có củng mạc màu xanh trong bệnh xương thủy tinh
5. Phân loại bệnh học chuyên sâu (Theo Sillence)
Hiện nay, y khoa phân loại OI dựa trên mức độ lâm sàng và đặc điểm di truyền để đưa ra tiên lượng chính xác.
| Loại (Type) | Mức độ lâm sàng | Đặc điểm đặc trưng |
| Loại I | Nhẹ | Phổ biến nhất. Củng mạc mắt xanh, xương biến dạng ít, tầm vóc gần như bình thường. |
| Loại II | Cực nặng | Thường tử vong ngay sau sinh hoặc trong giai đoạn bào thai do suy hô hấp và gãy xương đa ổ. |
| Loại III | Nặng, biến dạng | Xương biến dạng tiến triển mạnh, tầm vóc rất thấp, củng mạc mắt có thể bình thường hoặc trắng. |
| Loại IV | Trung bình | Biến dạng xương mức độ vừa, củng mạc mắt trắng, tầm vóc thấp. |
| Loại V - XVIII | Hiếm gặp | Các thể đột biến gen hiếm, có những đặc điểm riêng biệt như vôi hóa màng liên xương. |
6. Biến chứng tiềm ẩn
Bệnh xương thủy tinh nếu không được quản lý tốt sẽ dẫn đến những hệ lụy nghiêm trọng:
-
Suy hô hấp: Do lồng ngực bị biến dạng (ngực ức gà) hoặc gù vẹo cột sống nặng làm hạn chế không gian giãn nở của phổi.
-
Biến chứng tim mạch: Hở van tim hoặc giãn gốc động mạch chủ do yếu cấu trúc mô liên kết.
-
Mất khả năng vận động: Gãy xương nhiều lần dẫn đến teo cơ, cứng khớp và phải phụ thuộc hoàn toàn vào xe lăn.
-
Tổn thương thần kinh: Chèn ép tủy sống do biến dạng đốt sống hoặc hội chứng nền sọ (Basilar invagination).
Bệnh xương thủy tinh có thể dẫn đến hạn chế vận động nghiêm trọng nếu không được theo dõi và điều trị phù hợp.
7. Khi nào cần đi khám bác sĩ?
Phụ huynh và người bệnh cần tìm kiếm sự tư vấn y khoa ngay khi:
-
Trẻ bị gãy xương bất thường, không tương xứng với lực va chạm.
-
Phát hiện trẻ có củng mạc mắt màu xanh đậm hoặc tím sau khi sinh.
-
Trẻ chậm phát triển chiều cao rõ rệt so với bạn lứa tuổi kèm theo biến dạng chi.
-
Phụ nữ mang thai có tiền sử gia đình mắc OI cần được sàng lọc trước sinh tại các trung tâm di truyền.
8. Phương pháp điều trị và xử lý y khoa
Hiện nay chưa có giải pháp thay đổi cấu trúc gen hoàn toàn, nhưng y học hiện đại tập trung vào việc tăng cường mật độ xương và cải thiện chức năng vận động.
8.1. Điều trị nội khoa (Dược lý lâm sàng)
-
Bisphosphonates (như Pamidronate, Zoledronic acid): Đây là liệu pháp tiêu chuẩn. Thuốc có tác dụng ức chế các tế bào hủy xương (osteoclasts), từ đó làm tăng mật độ xương, giảm đau xương và giảm tần suất gãy xương đáng kể.
-
Bổ sung Canxi và Vitamin D: Cần thiết để đảm bảo nguyên liệu cho quá trình khoáng hóa xương, tuy nhiên phải dùng dưới sự giám sát để tránh sỏi thận.
-
Các liệu pháp mới: Thuốc kháng sclerostin (Denosumab) hoặc liệu pháp gen đang được nghiên cứu với triển vọng thay đổi tương lai điều trị.
8.2. Can thiệp ngoại khoa (Phẫu thuật chỉnh hình)
-
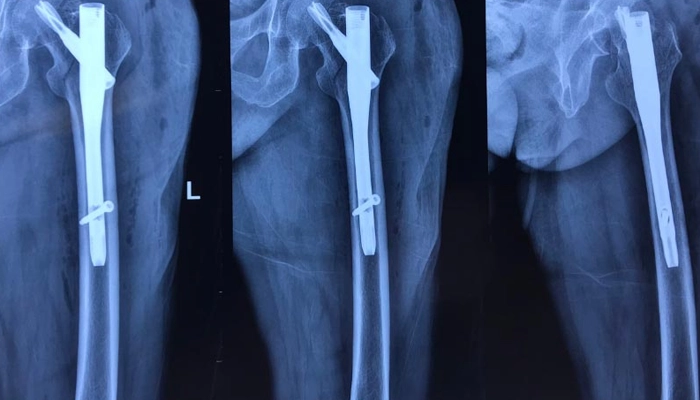
Phẫu thuật đóng đinh nội tủy: Sử dụng các loại đinh đặc biệt (đinh có thể kéo dài theo sự phát triển của xương - telescoping rods) đặt bên trong lòng xương để định hình, ngăn ngừa biến dạng và hỗ trợ chịu lực.
8.3. Phục hồi chức năng
-
Đây là phần không thể thiếu. Các bài tập được thiết kế riêng nhằm tăng cường sức mạnh cơ bắp để hỗ trợ khung xương, đồng thời hướng dẫn bệnh nhân cách vận động an toàn.
Bác sĩ có thể chỉ định phẫu thuật đóng đinh nội tủy khi cần thiết
9. Cách phòng ngừa
Vì xương thủy tinh là bệnh di truyền, việc phòng ngừa tập trung vào quản lý nguy cơ và chăm sóc giảm nhẹ:
-
Tư vấn di truyền: Các cặp vợ chồng có tiền sử gia đình mắc OI nên thực hiện xét nghiệm gen và tư vấn trước khi mang thai.
-
Sàng lọc trước sinh: Siêu âm độ phân giải cao có thể phát hiện các vết gãy xương hoặc biến dạng xương chi của thai nhi ngay từ tuần thứ 16-20.
-
Chế độ sinh hoạt an toàn: Thiết kế môi trường sống ít vật cản, sử dụng thảm giảm chấn, hạn chế các môn thể thao đối kháng cao cho trẻ mắc bệnh.
10. Câu hỏi thường gặp
10.1. Xương thủy tinh có phải do mẹ thiếu canxi khi mang thai không?
Không. Đây là bệnh do đột biến gen di truyền hoặc đột biến mới trong cấu trúc Collagen, không liên quan đến chế độ ăn uống của mẹ.
10.2. Người mắc bệnh xương thủy tinh có thể sinh con khỏe mạnh không?
Có thể, nhưng tùy vào kiểu di truyền. Nếu là đột biến trội, xác suất truyền cho con là 50%. Tư vấn di truyền và sàng lọc phôi (PGT-M) là giải pháp giúp sinh con khỏe mạnh.
10.3. Bệnh này có điều trị bằng tế bào gốc được không?
Hiện tại, liệu pháp tế bào gốc vẫn đang trong giai đoạn thử nghiệm lâm sàng và chưa được áp dụng rộng rãi như một phương pháp điều trị tiêu chuẩn.
10.4. Tại sao người mắc bệnh này lại có mắt màu xanh?
Do lớp collagen ở củng mạc mắt bị mỏng, ánh sáng xuyên qua cho phép nhìn thấy sắc tố của các mạch máu và màng mạch phía dưới, tạo nên màu xanh hoặc xám.
10.5. Trẻ mắc xương thủy tinh có nên đi học bình thường không?
Trẻ hoàn toàn có khả năng trí tuệ bình thường và nên được đi học. Tuy nhiên, nhà trường cần có sự hỗ trợ về cơ sở vật chất và giáo dục thể chất phù hợp.
10.6. Xương thủy tinh có tự khỏi khi lớn lên không?
Bệnh tồn tại suốt đời vì liên quan đến cấu trúc gen. Tuy nhiên, các triệu chứng có thể được quản lý tốt để người bệnh có cuộc sống gần như bình thường.
Kết luận
Xương thủy tinh là một hành trình dài đòi hỏi sự kiên trì của người bệnh và sự thấu hiểu của cộng đồng. Mặc dù y học hiện nay chưa thể tác động trực tiếp vào mã gen để loại bỏ hoàn toàn căn bệnh, nhưng những tiến bộ trong phẫu thuật chỉnh hình và liệu pháp nội khoa đã mở ra cơ hội sống tự lập cho hàng ngàn bệnh nhân. Việc phát hiện sớm và can thiệp đa chuyên khoa không chỉ giúp giảm thiểu số lần gãy xương mà còn ngăn ngừa những biến chứng nguy hiểm lên tim mạch và hô hấp.
Khuyến nghị
Các gia đình không nên tự ý cho trẻ sử dụng các loại thuốc canxi liều cao mà không có chỉ định, vì điều này không giải quyết được gốc rễ vấn đề và dễ gây sỏi thận. Chăm sóc bệnh nhân xương thủy tinh cần sự phối hợp giữa bác sĩ di truyền, bác sĩ chấn thương chỉnh hình và chuyên viên vật lý trị liệu. Hãy tập trung vào việc nâng cao sức mạnh cơ bắp cho trẻ, vì cơ bắp chính là "bộ áo giáp" tự nhiên tốt nhất để bảo vệ khung xương mỏng manh.
Tài liệu tham khảo uy tín:
-
Mayo Clinic: Osteogenesis Imperfecta - Diagnosis & Treatment (2025).
-
Osteogenesis Imperfecta Foundation (OIF): Medical Information and Research Updates.
-
The Lancet: Clinical management and new therapies for Osteogenesis Imperfecta.
Số lần xem: 44