Bệnh Thận Đái Tháo Đường Là Gì? Nguyên Nhân, Triệu Chứng Và Cách Điều Trị
- 1. Bệnh Thận Đái Tháo Đường Là Gì?
- 2. Cơ Chế Tổn Thương Thận Do Tiểu Đường
- 3. Các Giai Đoạn Của Bệnh Thận Đái Tháo Đường
- 4. Nguyên Nhân Và Yếu Tố Nguy Cơ
- 5. Triệu Chứng Bệnh Thận Đái Tháo Đường
- 6. Bệnh Thận Đái Tháo Đường Có Nguy Hiểm Không?
- 7. Cách Chẩn Đoán Bệnh Thận Đái Tháo Đường
- 8. Cách Điều Trị Bệnh Thận Đái Tháo Đường
- 9. Chế Độ Ăn Cho Người Bệnh Thận Đái Tháo Đường
- 10. Cách Phòng Ngừa Bệnh Thận Đái Tháo Đường
- 11. Câu Hỏi Thường Gặp
- 11.2. Người tiểu đường bao lâu thì bị bệnh thận?
- Kết luận
- Tài liệu tham khảo
Bệnh thận đái tháo đường là biến chứng mạn tính nguy hiểm của bệnh tiểu đường, xảy ra khi nồng độ đường huyết cao kéo dài gây tổn thương hệ thống mao mạch nhỏ trong thận. Tình trạng này làm suy giảm khả năng lọc chất thải của thận, dẫn đến rò rỉ protein vào nước tiểu và có nguy cơ tiến triển thành suy thận mạn giai đoạn cuối nếu không được can thiệp kịp thời.
Tìm hiểu về bệnh thận đái tháo đường
1. Bệnh Thận Đái Tháo Đường Là Gì?
Bệnh thận đái tháo đường (Diabetic Nephropathy) là một thuật ngữ y khoa dùng để chỉ những tổn thương cấu trúc và chức năng thận do tác động của bệnh lý đái tháo đường (cả type 1 và type 2). Thận đóng vai trò là "bộ lọc" chính của cơ thể, giúp loại bỏ các chất độc hại và giữ lại các dưỡng chất cần thiết thông qua hàng triệu đơn vị lọc nhỏ gọi là cầu thận.
Khi đường huyết tăng cao liên tục, nó tạo ra các phản ứng sinh hóa làm xơ hóa các cầu thận này. Theo thời gian, thận mất khả năng giữ lại protein, dẫn đến hiện tượng albumin (một loại protein quan trọng) thoát ra ngoài qua nước tiểu. Đây là nguyên nhân hàng đầu dẫn đến nhu cầu lọc máu và ghép thận trên toàn cầu.
Đặc điểm của bệnh
-
Tiến triển âm thầm: Bệnh thường không gây đau đớn hay triệu chứng rõ rệt ở những giai đoạn đầu, khiến người bệnh chủ quan.
-
Xuất hiện theo thời gian: Thường ghi nhận sau khoảng 5–15 năm kể từ khi mắc tiểu đường.
-
Mối liên hệ hệ thống: Thường đi kèm với các biến chứng khác như bệnh võng mạc hoặc thần kinh do tiểu đường.
2. Cơ Chế Tổn Thương Thận Do Tiểu Đường
Cơ chế bệnh sinh của bệnh thận đái tháo đường rất phức tạp, bao gồm sự kết hợp của các yếu tố huyết động và chuyển hóa:
2.1. Đường huyết cao kéo dài
Nồng độ glucose cao trong máu thúc đẩy quá trình tạo ra các sản phẩm chuyển hóa trung gian độc hại (như AGEs). Những chất này gây viêm và làm dày màng đáy cầu thận, khiến bộ lọc trở nên kém hiệu quả và dễ bị tổn thương.
2.2. Tăng áp lực lọc cầu thận
Đường huyết cao làm giãn tiểu động mạch đến của thận, khiến máu dồn vào cầu thận với áp lực lớn hơn bình thường. Tình trạng "làm việc quá tải" này kéo dài khiến các đơn vị lọc bị xơ hóa và chết dần.
2.3. Protein rò rỉ vào nước tiểu
Khi các rào cản lọc bị phá hủy, albumin – một phân tử protein vốn có kích thước lớn không thể đi qua màng lọc – bắt đầu "chảy" vào nước tiểu. Sự hiện diện của Albumin niệu là dấu hiệu chỉ điểm sớm nhất và quan trọng nhất của bệnh thận đái tháo đường.
Cơ chế bệnh thận đái tháo đường
3. Các Giai Đoạn Của Bệnh Thận Đái Tháo Đường
Y khoa phân loại tiến triển của bệnh thận do tiểu đường qua 5 giai đoạn chính dựa trên độ lọc cầu thận (eGFR) và mức độ albumin niệu:
-
Giai đoạn 1 (Tăng lọc cầu thận): Thận hoạt động mạnh hơn bình thường để đào thải đường thừa. Kích thước thận có thể to lên nhẹ. Giai đoạn này chưa có triệu chứng lâm sàng.
-
Giai đoạn 2 (Tổn thương cấu trúc): Màng lọc cầu thận bắt đầu dày lên nhưng xét nghiệm nước tiểu vẫn có thể cho kết quả bình thường.
-
Giai đoạn 3 (Microalbumin niệu): Lượng albumin trong nước tiểu bắt đầu tăng nhẹ (30–300 mg/24h). Đây là "giai đoạn vàng" để can thiệp nhằm đảo ngược hoặc làm chậm tiến triển bệnh.
-
Giai đoạn 4 (Protein niệu rõ rệt): Lượng albumin niệu > 300 mg/24h. Chức năng thận suy giảm rõ rệt, huyết áp bắt đầu tăng cao và khó kiểm soát.
-
Giai đoạn 5 (Suy thận giai đoạn cuối): Độ lọc cầu thận giảm xuống dưới 15 mL/phút. Thận mất khả năng duy trì sự sống, bệnh nhân cần phải chạy thận nhân tạo hoặc ghép thận.
4. Nguyên Nhân Và Yếu Tố Nguy Cơ
Mặc dù đường huyết cao là nguyên nhân cốt lõi, nhưng một số yếu tố dưới đây sẽ đẩy nhanh tốc độ phá hủy thận:
-
Kiểm soát đường huyết kém: Chỉ số HbA1c cao liên tục là yếu tố dự báo hàng đầu cho biến chứng thận.
-
Tăng huyết áp: Áp lực máu cao trực tiếp gây tổn thương các mạch máu nhỏ tại thận, tạo thành một vòng xoáy bệnh lý: bệnh thận gây tăng huyết áp và tăng huyết áp lại làm nặng thêm bệnh thận.
-
Thời gian mắc bệnh: Người mắc tiểu đường trên 10 năm có nguy cơ cao hơn hẳn.
-
Thói quen sinh hoạt: Hút thuốc lá làm co mạch máu, giảm tưới máu thận và tăng tốc độ xơ hóa.
-
Thừa cân, béo phì: Gây ra tình trạng tăng lọc và áp lực lên các đơn vị thận còn lại.
Huyết áp cao kéo dài có thể làm nặng thêm bệnh thận do tiểu đường
5. Triệu Chứng Bệnh Thận Đái Tháo Đường
Ở giai đoạn sớm, bệnh gần như không có triệu chứng (vô triệu chứng). Khi các triệu chứng xuất hiện, thường là lúc bệnh đã tiến triển sang giai đoạn 4 hoặc 5.
5.1. Dấu hiệu sớm
-
Nước tiểu có bọt: Dấu hiệu cho thấy có nhiều protein (đạm) trong nước tiểu.
-
Phù nhẹ: Thường thấy phù ở vùng quanh mắt vào buổi sáng hoặc phù nhẹ mu bàn chân.
5.2. Dấu hiệu khi bệnh tiến triển nặng
-
Phù toàn thân: Phù mềm, ấn lõm ở chân, tay và mặt do cơ thể giữ nước và muối.
-
Mệt mỏi và suy nhược: Do tình trạng thiếu máu (thận giảm tiết Erythropoietin) và tích tụ độc tố trong máu.
-
Rối loạn tiêu hóa: Buồn nôn, nôn, chán ăn, cảm giác có mùi kim loại trong miệng.
-
Ngứa da: Do các chất thải tích tụ không được lọc sạch qua thận.
-
Huyết áp khó kiểm soát: Các chỉ số huyết áp tăng vọt dù đã dùng thuốc.
6. Bệnh Thận Đái Tháo Đường Có Nguy Hiểm Không?
Câu trả lời là RẤT NGUY HIỂM nếu không được quản lý đúng cách. Biến chứng này không chỉ dừng lại ở thận mà còn ảnh hưởng đến toàn bộ hệ thống mạch máu:
-
Suy thận mạn tính: Mất chức năng lọc hoàn toàn, buộc phải lệ thuộc vào máy lọc thận.
-
Biến cố tim mạch: Người bệnh thận đái tháo đường có nguy cơ đột quỵ và nhồi máu cơ tim cao gấp nhiều lần người bình thường.
-
Tăng huyết áp ác tính: Gây tổn thương não và võng mạc.
-
Rối loạn điện giải: Gây tăng kali máu dẫn đến ngưng tim đột ngột.
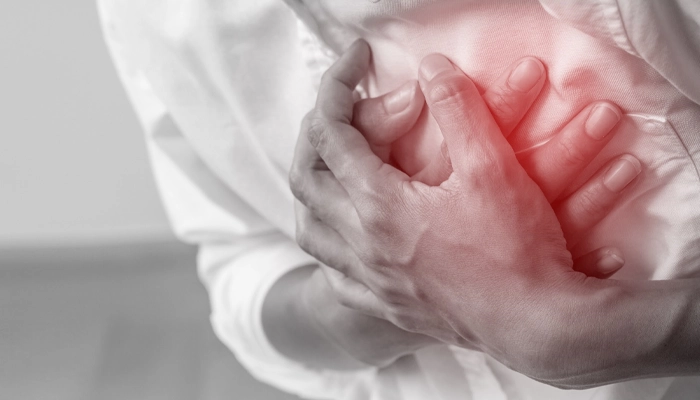
Bệnh thận do đái tháo đường không chỉ gây suy giảm chức năng thận mà còn làm tăng đáng kể nguy cơ các biến cố tim mạch nghiêm trọng như nhồi máu cơ tim, suy tim và đột quỵ.
7. Cách Chẩn Đoán Bệnh Thận Đái Tháo Đường
Chẩn đoán sớm là chìa khóa để bảo vệ thận. Các xét nghiệm cần thực hiện bao gồm:
-
Xét nghiệm nước tiểu (Tỷ lệ Albumin/Creatinine - ACR): Để tìm vi đạm niệu. Đây là xét nghiệm quan trọng nhất để tầm soát sớm.
-
Xét nghiệm máu (Creatinine và eGFR): Để tính toán độ lọc cầu thận, xác định xem thận đang ở giai đoạn mấy.
-
Xét nghiệm HbA1c: Đánh giá hiệu quả kiểm soát đường huyết trong 3 tháng qua.
-
Siêu âm thận: Đánh giá kích thước thận và loại trừ các nguyên nhân gây bệnh thận khác (như sỏi hoặc u).
-
Sinh thiết thận: Thường ít khi chỉ định, trừ trường hợp bác sĩ nghi ngờ bệnh nhân mắc bệnh lý thận không do tiểu đường.
8. Cách Điều Trị Bệnh Thận Đái Tháo Đường
Mục tiêu điều trị là Làm chậm tiến triển của tổn thương thận và ngăn ngừa các biến cố tim mạch.
8.1. Kiểm soát đường huyết
Duy trì chỉ số HbA1c < 7% (hoặc theo mục tiêu cá thể hóa). Việc giữ đường huyết ổn định giúp giảm áp lực cho cầu thận.
8.2. Kiểm soát huyết áp
Đây là ưu tiên số 1 trong điều trị bảo vệ thận. Mục tiêu huyết áp thường là < 130/80 mmHg. Các nhóm thuốc ưu tiên gồm:
-
Thuốc ức chế men chuyển (ACEI) hoặc Ức chế thụ thể (ARB): Không chỉ hạ áp mà còn có tác dụng bảo vệ thận, giảm rò rỉ protein.
8.3. Thuốc bảo vệ thận thế hệ mới
Các nhóm thuốc mới như SGLT2 inhibitors (thuốc ức chế kênh đồng vận chuyển Natri-Glucose) đã chứng minh hiệu quả vượt trội trong việc bảo vệ thận và giảm nguy cơ suy thận giai đoạn cuối cho bệnh nhân tiểu đường.
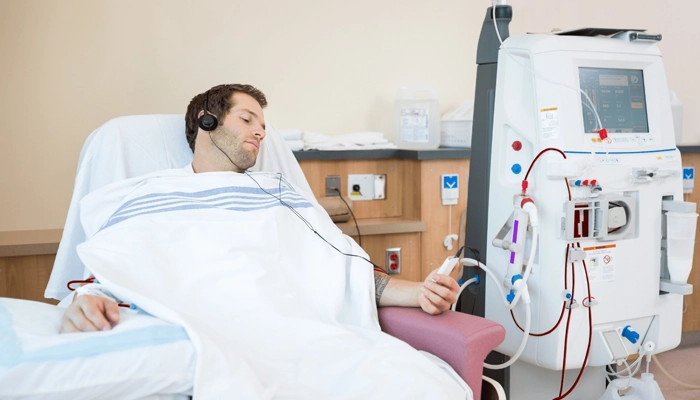
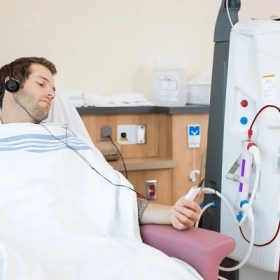
8.4. Điều trị thay thế thận
Khi bệnh tiến triển đến giai đoạn 5, bệnh nhân cần các phương pháp:
-
Chạy thận nhân tạo: Lọc máu qua máy chu kỳ 2-3 lần/tuần.
-
Thẩm phân phúc mạc: Lọc máu qua màng bụng.
-
Ghép thận: Phương pháp tối ưu giúp bệnh nhân trở lại cuộc sống bình thường.
Lọc máu ở người bệnh thận do đái tháo đường
9. Chế Độ Ăn Cho Người Bệnh Thận Đái Tháo Đường
Dinh dưỡng đóng vai trò như một "liều thuốc" giúp giảm tải cho thận.
-
Hạn chế muối: Ăn nhạt (dưới 5g muối/ngày) giúp giảm phù và hạ huyết áp.
-
Kiểm soát lượng đạm (Protein): Khi thận đã suy, cần giảm lượng đạm (thịt đỏ, trứng) để giảm sản sinh ure. Tuy nhiên, cần tư vấn chuyên gia dinh dưỡng để tránh suy dinh dưỡng.
-
Ưu tiên tinh bột chỉ số GI thấp: Gạo lứt, lúa mạch để không làm tăng đường huyết đột ngột.
-
Cẩn trọng với Kali và Phospho: Hạn chế các loại quả quá ngọt hoặc thực phẩm đóng hộp khi chức năng thận đã giảm sâu.
10. Cách Phòng Ngừa Bệnh Thận Đái Tháo Đường
Để ngăn chặn biến chứng này ngay từ đầu, người bệnh tiểu đường cần thực hiện:
-
Tầm soát định kỳ: Xét nghiệm vi đạm niệu ít nhất 1 lần/năm đối với tiểu đường type 2 ngay từ khi chẩn đoán, và sau 5 năm đối với tiểu đường type 1.
-
Kiểm soát chặt chẽ 3 chỉ số: Đường huyết, Huyết áp và Cholesterol máu.
-
Uống đủ nước: Giúp thận thải độc tốt hơn (trừ trường hợp bác sĩ yêu cầu hạn chế nước khi đã phù nặng).
-
Lối sống lành mạnh: Tuyệt đối không hút thuốc lá, duy trì cân nặng hợp lý và vận động nhẹ nhàng tối thiểu 30 phút mỗi ngày.
-
Thận trọng với thuốc giảm đau: Tránh lạm dụng các thuốc kháng viêm không steroid (NSAIDs) như Ibuprofen vì chúng cực kỳ độc với thận.
11. Câu Hỏi Thường Gặp
11.1. Bệnh thận đái tháo đường có chữa khỏi được không?
Rất khó để chữa khỏi hoàn toàn một khi cầu thận đã xơ hóa. Tuy nhiên, nếu phát hiện ở giai đoạn 3 (microalbumin niệu), việc điều trị tích cực có thể đưa lượng albumin về mức bình thường và ngăn chặn suy thận.
11.2. Người tiểu đường bao lâu thì bị bệnh thận?
Thường biến chứng thận xuất hiện sau 5-10 năm mắc bệnh. Tuy nhiên, ở nhiều người tiểu đường type 2, biến chứng có thể xuất hiện ngay tại thời điểm chẩn đoán do bệnh đã âm thầm tiến triển từ trước đó nhiều năm.
11.3. Làm sao phát hiện sớm bệnh thận do tiểu đường?
Phương pháp duy nhất là thực hiện xét nghiệm nước tiểu tìm Albumin vi lượng (microalbuminuria) hàng năm. Xét nghiệm máu thông thường (Creatinine) chỉ tăng khi thận đã hỏng hơn 50% chức năng.
Kết luận
Bệnh thận đái tháo đường là một hành trình dài cần sự kiên trì phối hợp giữa người bệnh và bác sĩ. Việc tuân thủ điều trị không chỉ là để bảo vệ đôi quả thận mà còn là bảo vệ trái tim và sự sống của chính bạn.
Tài liệu tham khảo
-
American Diabetes Association (ADA) - Standards of Medical Care.
-
National Kidney Foundation - Diabetes and Kidney Disease (CKD).
-
World Health Organization (WHO) - Global Report on Diabetes.
Số lần xem: 25


.webp)