Viêm Tủy Xương: Nguyên Nhân, Triệu Chứng Và Cách Điều Trị
- 1. Viêm tủy xương là gì?
- 2. Nguyên nhân gây viêm tủy xương
- 3. Triệu chứng nhận biết
- 4. Phân loại viêm tủy xương
- 5. Biến chứng của viêm tủy xương
- 6. Khi nào cần đi khám bác sĩ?
- 7. Phương pháp điều trị và xử lý
- 8. Cách phòng ngừa viêm tủy xương
- 9. Câu hỏi thường gặp
- Kết luận
- Khuyến nghị
- Tài liệu tham khảo
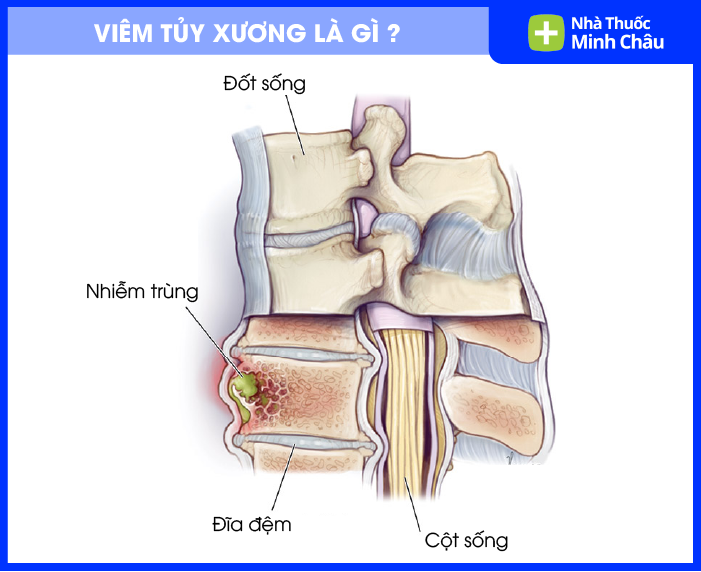
Viêm tủy xương là tình trạng nhiễm trùng xảy ra trong xương và khoang tủy xương, thường do vi khuẩn hoặc nấm gây ra. Bệnh đặc trưng bởi phản ứng viêm cấp tính hoặc mạn tính, có thể dẫn đến hủy xương, hình thành xương chết và gây gián đoạn nguồn cung cấp máu nuôi dưỡng xương.
Tình trạng viêm tủy xương nếu không được phát hiện và xử lý kịp thời có thể chuyển biến thành một bệnh lý dai dẳng, gây ảnh hưởng nghiêm trọng đến khả năng vận động. Việc nhận diện sớm các dấu hiệu nhiễm trùng và hiểu rõ cơ chế tấn công của vi khuẩn vào hệ khung xương là chìa khóa để ngăn ngừa các biến chứng nguy hiểm. Bài viết dưới đây sẽ cung cấp cái nhìn chuyên sâu về bệnh lý này, giúp bạn chủ động hơn trong việc bảo vệ sức khỏe xương khớp.
Hình ảnh giải phẫu xương bị viêm tủy
1. Viêm tủy xương là gì?
Dưới góc độ bệnh học, viêm tủy xương (Osteomyelitis) là một quá trình nhiễm trùng - viêm diễn ra tại các bè xương, vỏ xương và khoang tủy. Xương vốn là một mô sống rất cứng và có khả năng chống lại nhiễm trùng tốt. Tuy nhiên, một khi vi khuẩn xâm nhập thành công và thiết lập ổ nhiễm, chúng sẽ tạo ra một môi trường áp lực cao bên trong khoang xương vốn kín kẽ.
Khi tình trạng viêm xảy ra, áp lực trong xương tăng lên làm chèn ép các mạch máu nhỏ cung cấp oxy và dưỡng chất. Điều này tạo ra một vòng lặp bệnh lý: thiếu máu nuôi dưỡng dẫn đến chết mô xương (xương chết - sequestrum), và mô xương chết lại trở thành nơi trú ngụ lý tưởng cho vi khuẩn, nơi mà các tế bào miễn dịch và kháng sinh rất khó tiếp cận.
2. Nguyên nhân gây viêm tủy xương
Việc phân định rõ giữa tác nhân trực tiếp và các điều kiện thuận lợi giúp bác sĩ đưa ra phác đồ điều trị trúng đích.
2.1. Nguyên nhân trực tiếp
Hầu hết các trường hợp viêm tủy xương do vi khuẩn gây ra, phổ biến nhất là Staphylococcus aureus (tụ cầu vàng). Các con đường xâm nhập chính bao gồm:
-
Đường máu (Hematogenous spread): Vi khuẩn từ một ổ nhiễm trùng khác trong cơ thể (như viêm phổi, nhiễm trùng tiết niệu) theo dòng máu đi đến xương. Đây là đường lây truyền thường gặp ở trẻ em, thường ảnh hưởng đến các xương dài như xương đùi hoặc xương chày.
-
Tiếp cận trực tiếp (Direct inoculation): Vi khuẩn xâm nhập trực tiếp vào xương qua các vết thương hở, gãy xương hở, hoặc trong quá trình phẫu thuật chỉnh hình (đặt đinh, vít, khớp nhân tạo).
-
Nhiễm trùng từ mô lân cận: Vi khuẩn lan rộng từ các ổ loét mô mềm, viêm mô tế bào ngay sát bề mặt xương, thường gặp ở bệnh nhân loét bàn chân do tiểu đường.
2.2. Yếu tố nguy cơ
Các yếu tố sau đây không trực tiếp gây bệnh nhưng làm suy yếu khả năng phòng vệ của xương:
-
Bệnh tiểu đường: Làm giảm lưu thông máu và gây tổn thương thần kinh ngoại biên, khiến các vết thương ở chân khó lành và dễ nhiễm trùng sâu vào xương.
-
Bệnh động mạch ngoại biên: Lưu lượng máu đến chi kém làm hạn chế khả năng huy động bạch cầu đến tiêu diệt vi khuẩn.
-
Suy giảm miễn dịch: Người nhiễm HIV, bệnh nhân đang hóa trị hoặc sử dụng corticoid dài ngày.
-
Sử dụng thuốc đường tĩnh mạch: Tăng nguy cơ đưa vi khuẩn trực tiếp vào máu.
-
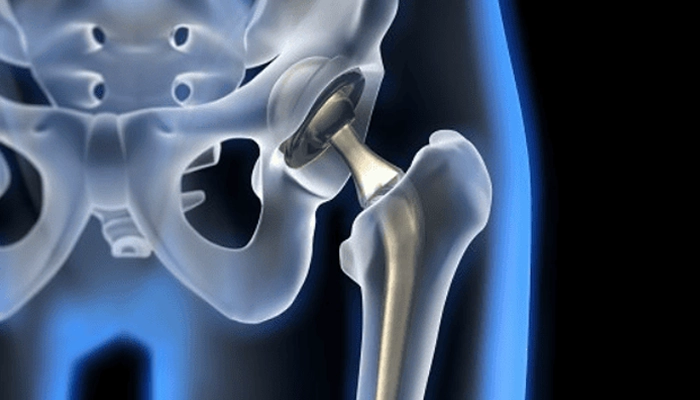
Các thiết bị y tế bên trong cơ thể: Khớp nhân tạo, nẹp vít kim loại có thể trở thành bề mặt cho vi khuẩn bám dính và tạo màng sinh học (biofilm) bảo vệ chúng khỏi kháng sinh.
Đặt khớp nhân tạo có thể là yếu tố nguy cơ dẫn đến viêm tủy xương
3. Triệu chứng nhận biết
Triệu chứng của viêm tủy xương có thể thay đổi tùy thuộc vào tính chất cấp tính hay mạn tính của bệnh:
-
Sốt và ớn lạnh: Thường gặp trong giai đoạn cấp tính hoặc nhiễm trùng đường máu.
-
Đau tại vùng xương bị ảnh hưởng: Cảm giác đau âm ỉ, đau tăng lên khi vận động hoặc khi ấn vào vùng xương đó. Cơn đau xương thường có tính chất đau sâu, tăng lên về đêm hoặc khi vận động.
-
Sưng, nóng, đỏ: Da vùng trên ổ xương bị viêm thường căng bóng, ấm hơn bình thường và có dấu hiệu phù nề.
-
Hạn chế vận động: Người bệnh khó khăn khi di chuyển chi hoặc khớp lân cận do đau và sưng.
-
Rò mủ qua da: Đây là dấu hiệu điển hình của viêm tủy xương mạn tính. Các đường rò (sinus tract) hình thành để đẩy mủ và các mảnh xương chết từ trong sâu ra ngoài bề mặt da.
-
Mệt mỏi kéo dài: Cơ thể luôn trong trạng thái suy nhược do phải đối phó với ổ viêm nhiễm mạn tính.
4. Phân loại viêm tủy xương
Y khoa thường phân loại bệnh dựa trên thời gian diễn tiến và cơ chế bệnh sinh:
4.1. Phân loại theo thời gian
-
Viêm tủy xương cấp tính: Các triệu chứng xuất hiện đột ngột trong vòng vài ngày đến 2 tuần sau khi nhiễm trùng. Nếu được điều trị kịp thời bằng kháng sinh liều cao, khả năng phục hồi là rất khả quan.
-
Viêm tủy xương mạn tính: Xảy ra khi giai đoạn cấp tính không được điều trị triệt để hoặc do vi khuẩn có độc lực thấp. Bệnh kéo dài hàng tháng, hàng năm với các đợt bùng phát xen kẽ các giai đoạn ổn định. Đặc trưng là sự hiện diện của xương chết (sequestrum) và vỏ xương mới bao quanh (involucrum).
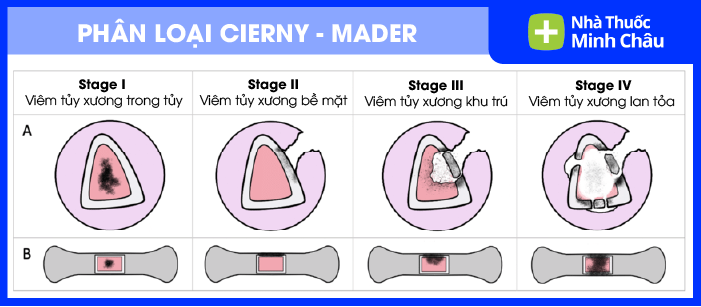
4.2. Phân loại theo Cierny-Mader
Đây là hệ thống phân loại chuyên sâu giúp bác sĩ phẫu thuật đánh giá mức độ tổn thương xương và tình trạng sức khỏe của bệnh nhân để quyết định phương án can thiệp.
Bảng phân loại viêm tủy xương theo Cierny–Mader:
| Phân loại | Đặc điểm tổn thương xương | Mô tả lâm sàng |
|---|---|---|
| Stage I – Viêm tủy xương trong tủy (Medullary osteomyelitis) | Nhiễm trùng khu trú trong ống tủy xương | Thường gặp trong viêm tủy xương do đường máu hoặc sau khi đặt đinh nội tủy |
| Stage II – Viêm tủy xương bề mặt (Superficial osteomyelitis) | Nhiễm trùng ở bề mặt xương | Thường liên quan đến loét da, vết thương hở hoặc nhiễm trùng mô mềm lan vào xương |
| Stage III – Viêm tủy xương khu trú (Localized osteomyelitis) | Tổn thương toàn bộ chiều dày vỏ xương nhưng vẫn còn ổn định cấu trúc xương | Có thể cần phẫu thuật nạo bỏ mô xương nhiễm trùng |
| Stage IV – Viêm tủy xương lan tỏa (Diffuse osteomyelitis) | Nhiễm trùng lan rộng toàn bộ cấu trúc xương, gây mất ổn định xương | Thường cần phẫu thuật tái tạo xương hoặc ghép xương |
Phân loại theo tình trạng cơ thể bệnh nhân (Host status):
Hệ thống Cierny–Mader còn đánh giá tình trạng toàn thân của người bệnh, vì điều này ảnh hưởng trực tiếp đến chiến lược điều trị.
| Nhóm bệnh nhân | Đặc điểm |
|---|---|
| Host A | Bệnh nhân khỏe mạnh, hệ miễn dịch tốt |
| Host B | Có bệnh lý nền hoặc yếu tố nguy cơ (đái tháo đường, suy dinh dưỡng, hút thuốc, suy giảm miễn dịch…) |
| Host C | Tình trạng sức khỏe kém, nguy cơ phẫu thuật cao hơn lợi ích điều trị |
Hệ thống phân loại Cierny–Mader giúp bác sĩ xác định mức độ lan rộng của viêm tủy xương và lựa chọn chiến lược điều trị phù hợp, từ điều trị kháng sinh đơn thuần đến phẫu thuật loại bỏ mô xương nhiễm trùng.
Phân loại Cierny–Mader đơn giản hóa
5. Biến chứng của viêm tủy xương
Nếu không được xử lý đúng cách, bệnh có thể dẫn đến những hậu quả lâu dài:
-
Chết xương (Osteonecrosis): Nhiễm trùng làm tắc nghẽn mạch máu, khiến mô xương bị hoại tử.
-
Viêm khớp nhiễm khuẩn: Vi khuẩn từ xương lan vào các khớp lân cận gây hủy hoại sụn khớp.
-
Rối loạn tăng trưởng: Ở trẻ em, nếu nhiễm trùng xảy ra tại đĩa sụn tăng trưởng, có thể khiến xương phát triển lệch lạc hoặc ngừng phát triển, dẫn đến chênh lệch chiều dài chi.
-
Ung thư biểu mô tế bào vảy: Mặc dù hiếm gặp, nhưng các đường rò mủ mạn tính kéo dài hàng chục năm có thể kích thích tế bào da chuyển dạng thành ung thư.
-
Nhiễm trùng huyết: Vi khuẩn từ ổ viêm xương tràn vào máu gây sốc nhiễm khuẩn, đe dọa tính mạng.
6. Khi nào cần đi khám bác sĩ?
Bạn không nên tự điều trị tại nhà khi có các dấu hiệu nghi ngờ nhiễm trùng xương. Hãy đến cơ sở y tế ngay nếu:
-
Có vết thương hở lâu lành, đặc biệt ở người bệnh tiểu đường.
-
Vùng xương bị đau kèm theo sưng nóng và sốt cao.
-
Xuất hiện lỗ rò chảy dịch hoặc mủ ở vùng chi từng có tiền sử gãy xương hoặc phẫu thuật.
-
Đau xương dai dẳng sau một đợt nhiễm trùng đường hô hấp hoặc tiết niệu.
7. Phương pháp điều trị và xử lý
Việc điều trị viêm tủy xương thường đòi hỏi sự phối hợp giữa nội khoa (kháng sinh) và ngoại khoa (phẫu thuật).
7.1. Liệu pháp kháng sinh
Đây là phương pháp bắt buộc để tiêu diệt tác nhân gây bệnh:
-
Kháng sinh tĩnh mạch: Thường được chỉ định trong 4-6 tuần đầu để đảm bảo nồng độ thuốc đủ cao trong mô xương.
-
Kháng sinh đồ: Bác sĩ sẽ lấy mẫu mủ hoặc sinh thiết xương để nuôi cấy vi khuẩn, từ đó chọn loại kháng sinh hiệu quả nhất.
-
Kháng sinh tại chỗ: Trong một số trường hợp, bác sĩ có thể đặt hạt xi măng tẩm kháng sinh (antibiotic beads) vào ổ xương sau khi nạo vét để cung cấp kháng sinh tại chỗ với nồng độ cao.
7.2. Phẫu thuật can thiệp
Hầu hết các trường hợp mạn tính hoặc có ổ áp xe đều cần phẫu thuật:
-
Nạo vét ổ viêm (Debridement): Loại bỏ mủ, các mô bị nhiễm trùng và đặc biệt là phần xương chết (sequestrum).
-
Dẫn lưu ổ áp xe: Loại bỏ dịch mủ tích tụ để giảm áp lực trong xương.
-
Ghép xương hoặc vạt cơ: Sau khi nạo vét, bác sĩ có thể ghép xương hoặc dùng vạt cơ để lấp đầy khoảng trống, giúp phục hồi lưu thông máu.
-
Loại bỏ thiết bị kim loại: Nếu nhiễm trùng liên quan đến nẹp vít cũ, chúng thường cần được tháo bỏ.
7.3. Oxy cao áp (HBO)
Trong một số trường hợp viêm tủy xương khó điều trị, liệu pháp oxy cao áp được sử dụng để tăng lượng oxy đến mô xương chết, hỗ trợ hệ miễn dịch và tăng cường hiệu quả của kháng sinh.
Liệu pháp oxy cao áp dùng trong viêm tủy xương
8. Cách phòng ngừa viêm tủy xương
Phòng bệnh luôn hiệu quả hơn chữa bệnh, đặc biệt là với một bệnh lý khó điều trị như viêm tủy xương:
-
Sơ cứu vết thương đúng cách: Rửa sạch các vết trầy xước, vết thương hở bằng xà phòng và nước sạch. Nếu có dấu hiệu sưng tấy, hãy đi khám ngay.
-
Kiểm soát tốt bệnh tiểu đường: Giữ đường huyết ổn định, kiểm tra bàn chân hàng ngày để phát hiện sớm các vết loét.
-
Vệ sinh trước và sau phẫu thuật: Tuân thủ nghiêm ngặt hướng dẫn của bác sĩ khi chăm sóc vết mổ chỉnh hình.
-
Bỏ thuốc lá: Thuốc lá làm co mạch, giảm khả năng tưới máu đến xương và làm chậm quá trình lành thương.
9. Câu hỏi thường gặp
9.1. Viêm tủy xương có thể chữa khỏi hoàn toàn không?
Phần lớn các trường hợp viêm tủy xương cấp tính ở trẻ em có thể phục hồi tốt nếu được dùng kháng sinh sớm. Tuy nhiên, với thể mạn tính ở người lớn có nhiều bệnh nền, mục tiêu điều trị thường là kiểm soát ổ viêm và ngăn ngừa bùng phát, việc điều trị dứt điểm 100% đôi khi rất khó khăn.
9.2. Tại sao điều trị viêm tủy xương lại mất nhiều thời gian đến vậy?
Vì xương là mô cứng, mạch máu nuôi dưỡng ít hơn mô mềm. Khi bị viêm, mạch máu lại càng bị chèn ép, khiến kháng sinh khó thẩm thấu vào sâu bên trong khoang tủy với nồng độ đủ mạnh để diệt khuẩn.
9.3. Bệnh có lây từ người này sang người khác không?
Viêm tủy xương không phải là bệnh truyền nhiễm. Vi khuẩn gây bệnh thường đến từ chính cơ thể người bệnh hoặc từ môi trường qua vết thương hở.
9.4. Người bị viêm tủy xương nên ăn gì?
Nên bổ sung thực phẩm giàu Protein, Canxi, Vitamin D và Vitamin C để hỗ trợ tái tạo xương và tăng cường miễn dịch. Hạn chế đường và đồ ăn chế biến sẵn nếu có bệnh tiểu đường đi kèm.
9.5. Nếu không phẫu thuật mà chỉ dùng kháng sinh có được không?
Với viêm tủy xương cấp tính giai đoạn sớm, kháng sinh đơn thuần có thể hiệu quả. Tuy nhiên, nếu đã hình thành xương chết hoặc áp xe, kháng sinh không thể ngấm vào các mô này, bắt buộc phải phẫu thuật nạo vét mới có cơ hội khỏi bệnh.
Kết luận
Viêm tủy xương là một thách thức y khoa đòi hỏi sự kiên trì trong điều trị và theo dõi. Việc hiểu rõ cơ chế gây bệnh giúp chúng ta không chủ quan trước những vết thương nhỏ hay những cơn đau xương âm ỉ. Sự phối hợp chặt chẽ giữa bệnh nhân và đội ngũ y tế trong việc sử dụng kháng sinh đúng liều và can thiệp ngoại khoa kịp thời là yếu tố quyết định để bảo tồn chức năng vận động và tránh những biến chứng đáng tiếc.
Khuyến nghị
"Viêm tủy xương thường là 'kẻ ẩn mình' sau những chấn thương cũ hoặc các bệnh mạn tính. Đối với những bệnh nhân có vết thương vùng chi kéo dài trên 2 tuần không lành, đặc biệt khi thấy có dịch chảy ra từ kẽ vết thương, đừng chỉ bôi thuốc ngoài da. Hãy yêu cầu thực hiện các xét nghiệm chuyên sâu như chụp X-quang, MRI hoặc xét nghiệm máu (CRP, tốc độ máu lắng) để loại trừ nhiễm trùng xương. Can thiệp sớm ở 'giai đoạn vàng' cấp tính sẽ giúp bạn tránh được những cuộc đại phẫu nạo vét xương phức tạp về sau."
Tài liệu tham khảo
-
Mayo Clinic. (2023). Osteomyelitis: Symptoms, Causes, and Treatment.
-
Cleveland Clinic. (2024). Osteomyelitis (Bone Infection).
-
Journal of Bone and Joint Surgery (JBJS). Management of Chronic Osteomyelitis in Adults.
Số lần xem: 40